Все об эндометрите и его лечении – Olvik
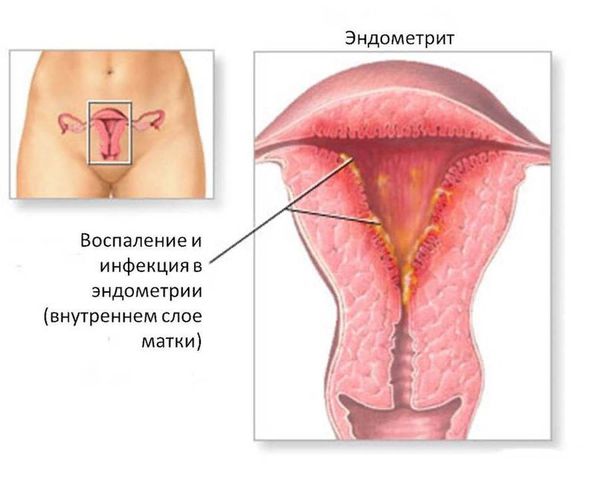
Эндометрит – это
воспалительное заболевание внутренней оболочки матки (эндометрия), которое, как
правило, развивается в результате присоединения инфекции после родов, абортов,
выскабливаний и других гинекологических манипуляций. Основными симптомами
эндометрита являются: боли внизу живота, повышение температуры тела, выделения
из влагалища с неприятным запахом и др.
Диагностика эндометрита основана на гинекологическом осмотре, изучении мазков
из влагалища на флору, УЗИ органов малого таза и других методах обследования.
Основными принципами лечения эндометрита являются: антибактериальное,
противовоспалительное, обезболивающее лечение, а также удаление воспаленных
тканей из полости матки.
Причины развития эндометрита
Основной
причиной развития эндометрита является инфекция, которая может попасть в
 Наиболее частым путем проникновения микробов
Наиболее частым путем проникновения микробовв матку является восходящий путь – из влагалища. Проникновению инфекции в
полость матки из влагалища способствуют различные гинекологические манипуляции,
требующие доступа к полости матки: аборты, диагностическое выскабливание
полости матки (кюретаж), гистероскопия
Хронический эндометрит – это хроническое воспаление внутренней
оболочки матки, которое, как правило, является следствием отсутствия лечения
инфекций, передающейся половым путем (ЗППП). Основными возбудителями
хронического эндометрита являются: гонорея, хламидиоз, трихомониаз,
микоплазмоз, гарднереллез и др. Нередко хронический эндометрит сочетается с
воспалением придатков матки (аднекситом) и осложняется бесплодием.
Симптомы и признаки эндометрита
родов, аборта или диагностических манипуляций и проявляется следующими
симптомами:
–
Повышение температуры тела до 38-39°С
–
Ухудшение самочувствия, головная боль, слабость,
отсутствие аппетита и др.
–
Боли в низу живота – тянущие, ноющие, различной
интенсивности. Боли могут отдавать в поясницу, крестец.
–
Выделения из половых путей: при остром эндометрите
выделения из влагалища, как правило, с неприятным запахом, напоминают гной,
могут содержать кровянистые сгустки.
–
Маточное кровотечение (встречается редко).
Хронический эндометрит редко связан с какими-либо гинекологическими
манипуляциями или родами, и как правило, является проявлением того или иного
хронического эндометрита являются симптомы, характерные для конкретной
инфекции, ставшей причиной заболевания. Различают следующие основные симптомы
хронического эндометрита:
–
Небольшое повышение температуры тела от 37,5 до
38,5 С.
–
Слабые ноющие боли внизу живота.
–
Выделения из половых путей при хроническом
эндометрите, как правило, соответствуют типу инфекции: так, при гонорее
выделения из влагалища имеют гнойный характер (желто-зеленого цвета), при
трихомониазе – выделения обильные, пенистые. Также при хроническом эндометрите
могут появляться скудные прозрачные выделения из влагалища.
–
Обильные длительные менструации (более 7 дней).
–
Невынашивание беременности, бесплодие – являются
осложнением хронического эндометрита.
Эндометрит и беременность
Хронический эндометрит является одной из причин бесплодия или
невынашивания беременности (самопроизвольных абортов). Основными причинами
бесплодия при хроническом эндометрите являются: наличие спаек в полости матки
(синехий), которые препятствуют прикреплению плодного яйца к стенкам матки,
вовлечение в воспалительный процесс придатков матки (аднексит), которые,
воспаляясь, также приводят к бесплодию.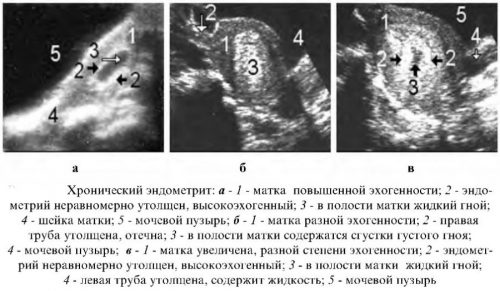 Кроме того, хронический воспалительный
Кроме того, хронический воспалительный
процесс в полости матки приводит к нарушению выделения женских половых
гормонов, способствующих развитию беременности.
Диагностика эндометрита
При появлении у женщины симптомов
эндометрита рекомендуется немедленно обратиться к врачу-гинекологу, который,
назначив необходимые исследования, установит диагноз и назначит лечение.
Основными методами диагностики эндометрита являются:
–
Гинекологическое обследование при эндометрите позволяет врачу-гинекологу
установить увеличенные размеры матки, ее болезненность при ощупывании, а также
боли при смещении шейки матки. При осмотре влагалища и шейки матки могут быть
обнаружены выделения, воспаление шейки матки (цервицит). Во время
гинекологического обследования врач делает мазки на микробную флору (выявление
болезнетворных микробов).
–
УЗИ органов малого таза при остром эндометрите
позволяет увидеть увеличение размеров матки,
утолщенный воспаленный эндометрий (внутреннюю оболочку матки), а также
выявить наличие осложнения эндометрита в виде воспаления придатков матки
 При хроническом эндометрите на УЗИ могут быть обнаружены спайки
При хроническом эндометрите на УЗИ могут быть обнаружены спайкивнутри матки (синехии), которые являются одной из причин бесплодия или
невынашивания беременности.
–
симптомы, лечение, причины болезни, первые признаки
Описание
Эндометрит — это распространенное заболевание, которое появляется по причине воспалительного процесса в верхнем слое эндометрия. Локализируется оно во внутренней слизистой оболочки тела матки. При несвоевременном или неправильном лечении инфекция распространяется к маточным трубам и яичникам. В результате этого возникает сальпингоофорит или аднексит. Эндометрит чаще всего диагностируется у представительниц прекрасного пола в репродуктивном возрасте.
Как возникает эндометрит?
Эндометрит у взрослых появляется по причине попадания инфекции в нижние отделы мочеполовой системы. Существует хроническая и острая стадия заболевания. Если воспалительный процесс не связан с беременностью, то инфекция могла попасть в малый таз при болезни или гинекологических манипуляциях.
Во время беременности эндометрит у женщин появляется в качестве осложнения послеродовой инфекции. В полости матки накапливаются продукты, которые остались после родовой деятельности или аборта. Отторгнутая плацента оставляет большую раневую поверхность, поэтому туда часто могут попадать различные инфекции. Хронический эндометрит возникает вследствие хламидиоза, бактериального вагиноза, туберкулеза и других болезней.
Виды эндометрита
Существуют следующие виды эндометрита у взрослых:
- Хронический. Главная задача лечащего врача — устранение возбудителя. Проводится тщательная диагностика и лабораторные исследования.
- Острый. На начальном этапе проводится медикаментозная терапия. После диагностики внутривенно вводятся антибиотики.
Чем опасен эндометрит
Многие люди хотели бы услышать ответ на вопрос: «Чем опасен эндометрит, если его не лечить?». Главные проблемы, которые могут возникнуть в результате болезни — это бесплодие, нарушения менструального цикла, болезненность в нижней части живота.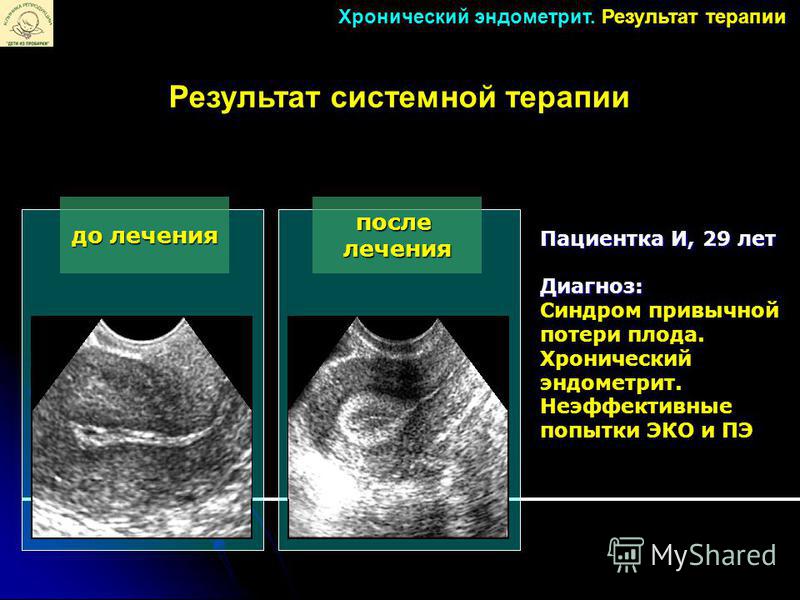 Самое серьезное осложнение — сепсис, потому что инфекция постепенно распространяется по всему организму в крови и лимфе.
Самое серьезное осложнение — сепсис, потому что инфекция постепенно распространяется по всему организму в крови и лимфе.
Осложнения
При несвоевременном обращении к врачу и неправильном лечении человек может столкнуться со следующими осложнениями эндометрита:
- попадание гноя в малый таз;
- заболевание переходит в хроническую форму;
- начинаются воспалительные процессы в яичниках;
- непроходимость шейки матки;
- воспаление маточной трубы;
- гнойные процессы в матке.
К какому врачу обратиться при эндометрите матки?
В зависимости от степени эндометрита и стадии заболевания пациенту может потребоваться консультация следующих врачей:
- Гинеколог. Перед началом лечения проводятся разнообразные диагностические процедуры. Это нужно для определения возбудителя и степени повреждения слизистой оболочки матки. Для уточнения диагноза проводится общий и гинекологический осмотр, забор материала для изучения, взятие крови на анализ, ультразвуковое исследование матки.

- Хирург. Лечение эндометрита у этого специалиста потребуется для устранения спаечного процесса.
- Реаниматолог. Он проводится интенсивное лечение больных в тяжелом состоянии. При эндометрите может возникнуть сепсис или полиорганная недостаточность. В таком случае пациента госпитализируют в отделение интенсивной терапии.
- Дерматовенеролог. Лечение необходимо для коррекции антибактериальной терапии, которая помогает устранить возбудителя половой инфекции.
- Эндокринолог. Специалист оказывает содействие в лечении гормонального нарушения, которое развивается на фоне эндометрита. Врач корректирует функции половой железы.
В зависимости от стадии и степени болезни гинеколог даст рекомендации, а также порекомендует обратиться к другим специалистам за дополнительной рекомендацией.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.лечение и симптомы, диагностика эндометрита в Москве, Клинический Госпиталь на Яузе
- Для диагностики и лечения эндометрита специалисты Клинического госпиталя на Яузе используют как традиционные безопасные способы (УЗИ, лабораторные), так и современные инновационные методики (аспирационная биопсия эндометрия, гистероскопия).
Аппаратные исследования производится на передовом высокоточном оборудовании признанных мировых лидеров в производстве мед техники. - В нашем медицинском центре работают акушеры-гинекологи с большим практическим опытом, что обеспечивает точную дифференциальную диагностику, позволяет выработать план наиболее эффективного лечения с соблюдением медицинских протоколов и учетом особенностей протекания заболевания каждой пациентки. Лечение проводится методами антибактериальной, противовоспалительной, гормональной терапии.
- Со 100% точностью метод эндоскопической диагностики (гистероскопии) в сочетании с лабораторными исследованиями позволяют диагностировать заболевание
- Острый эндометрит при своевременном обращении к врачу-гинекологу госпиталя и выполнении предписаний полностью излечим без развития осложнений
- В 90% случаев вовремя начатое лечение хронического эндометрита полностью восстанавливает репродуктивную функцию матки
Записаться на консультацию
Причины возникновения
Воспаление эндометрия — слизистой оболочки матки — называется эндометритом. Этиология заболевания может носить как эндогенный, так и экзогенный характер. Он может возникнуть при инфицировании и травматизации слизистой в процессе:
Этиология заболевания может носить как эндогенный, так и экзогенный характер. Он может возникнуть при инфицировании и травматизации слизистой в процессе:
- тяжелых родов, кесарева сечения;
- –
- зондирования или выскабливания полости матки;
- исследования матки и маточных труб методом гистеросальпингографии;
- эндоскопического исследования полости матки;
- длительного использования внутриматочных контрацептивов;
- спринцевания;
- незащищенного полового акта, особенно во время менструации;
- в группу риска также входят женщины, имеющие частую смену половых партнеров.
Эндометрит может стать следствием инфекционных заболеваний (туберкулеза, гонореи) или ослабления иммунитета. Часто аутоиммунный характер носит послеродовой эндометрит, связанный с перестройкой иммунной системы беременной.
Острая форма
Различают острую и хроническую формы заболевания, для каждой из которых характерна своя этиология. Острый эндометрит развивается вследствие осложненных родов, абортов, при использовании внутриматочных средств контрацепции и обычно дает о себе знать уже через 3–4 дня после возникновения.
Острый эндометрит развивается вследствие осложненных родов, абортов, при использовании внутриматочных средств контрацепции и обычно дает о себе знать уже через 3–4 дня после возникновения.
Хроническая форма
Вялотекущая форма хронического эндометрита чаще всего связана с инфекциями, передающимися половым путем. Заболевание может вызываться одним возбудителем или группой с преобладанием какого-либо вида. Наиболее частыми возбудителями воспаления слизистой оболочки матки являются:
- кишечная палочка;
- стрептококки;
- клебсиелла;
- протей;
- энтеробактер;
- хламидии;
- дифтерийная палочка;
- микоплазмы;
- туберкулезная микобактерия;
- вирусы, простейшие микроорганизмы.
Происходят структурные изменения эндометрия, нарушается его нормальное функционирование. Изменения в слизистой оболочке матки при хроническом эндометрите могут являться причинами невынашивания беременности или бесплодия.
Симптомы
Острый эндометрит характеризуется быстрым развитием с ярко выраженными симптомами:
- болями в нижней части живота;
- болезненными ощущениями при мочеиспускании;
- выделениями с неприятным запахом из половых путей;
- повышением температуры, ознобом.
При появлении описанных симптомов своевременное обращение к врачам-гинекологам Клинического госпиталя на Яузе гарантирует излечение острой формы в течение 7-10 дней. Гинекологическое обследование выявляет на этой стадии болезненную умеренно увеличенную матку, серозно-гнойные или сукровичные выделения.
Клиническая картина хронического эндометрита зависит от длительности воспалительного процесса и глубины поражения тканей слизистой оболочки матки. Основные симптомы хронической формы заболевания:
- нарушение менструального цикла;
- маточные кровотечения;
- гнойные и кровянистые выделения из половых путей;
- болезненные ощущения и тяжесть в нижней части живота, крестца, промежности;
- боли при половом акте;
- невынашивание беременности.

Хроническая форма заболевания при отсутствии лечения опасна осложнениями в виде появления и разрастания кист и полипов, поражением мышечного слоя матки — миоэндометритом, лейомиомой матки, развитием эндометриоидной болезни, образованием гнойно-воспалительных инфекционных очагов в органах малого таза, внематочной беременностью, осложнениями при вынашивании плода.
Записаться к гинекологу
Диагностика эндометрита
Консультация врача
Регулярное посещение врача-гинеколога Клинического госпиталя на Яузе обеспечит выявление болезни на ранней стадии развития. При появлении каких-либо симптомов воспаления слизистой матки следует немедленно обратиться к гинекологу. На первой консультации акушер-гинеколог госпиталя соберет анамнез, проведет физикальное обследование.
Лабораторное и аппаратное обследование
При подозрении на эндометрит диагностика может включать следующие инструментальные и лабораторные исследования:
- УЗИ матки и придатков;
- гистероскопию — детальный осмотр полости матки с помощью эндоскопа с возможностью проведения лечебно-диагностических врачебных манипуляций — забора биопсии, удаления полипа и др.
 ;
; - аспирационную биопсию эндометрия —забор образцов эндометрия для исследования с помощью тоненькой трубки («пайпель»), введенной в полость матки, и отрицательного давления, создаваемого в ней с помощью поршня;
- мазки на флору, инфекции;
- анализ крови.
Инструментальное обследование производится на высокоточном оборудовании лучших производителей медицинской техники в мире: ультразвуковых сканерах Voluson S6 (General Electric Medical Systems, США) и Accuvix A30 (Samsung Medison, Корея), мобильной видеосистеме Tele Pack X Led (Karl Storz, Германия).
Лечение эндометрита в Клиническом госпитале на Яузе
В отделении гинекологии и акушерства госпиталя лечение эндометрита проводится по индивидуальным для каждой пациентки схемам. Применяется этиотропная (направленная на устранение причины заболевания) фармакотерапия, общеукрепляющие и симптоматические средства, хирургическое вмешательство при наличии внутриматочных контрацептивов или внутриматочных спаек.
Медикаментозная терапия включает антибактериальные и противовоспалительные средства, действие которых направлено на подавление патогенной микрофлоры и купирование воспалительного процесса. Гормональная терапия используется в ряде случаев для поддержания и нормализации роста эндометрия.
В результате высокоточной дифференциальной диагностики и комплексного лечения акушеры-гинекологи госпиталя:
- восстанавливают регенеративную способность эндометрия;
- устраняют очаги хронических инфекционно-воспалительных процессов;
- излечивают имеющиеся осложнения и предотвращают появление новых;
- восстанавливают менструальную и репродуктивную функцию матки.
Течение лечебного процесса находится под постоянным контролем лечащего врача, корректирующего при необходимости назначения на основании контрольных обследований и анализов.
Лучший способ профилактики воспаления эндометрия — забота женщины о собственном здоровье: своевременное лечение гинекологических заболеваний, регулярные осмотры у гинеколога.
Записаться на консультацию к специалистам отделения гинекологии и акушерства Клинического госпиталя на Яузе можно через специальную форму на сайте или позвонив по указанному на этой странице номеру телефона.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Записаться на прием
Статья проверена врачом акушером-гинекологом Глуховой Н.К., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
Эндометрит, руководство для женщин | Разумный Потребитель Медицинских Услуг
Что такое эндометрит?
Эндометрит — это воспаление слизистой оболочки матки. Обычно, при эндометрите инфекция одновременно распространяется и на маточные трубы и яичники, вызывая вызывая их воспаление (см. аднексит).
Болеют эндометритом преимущественно женщины детородного возраста.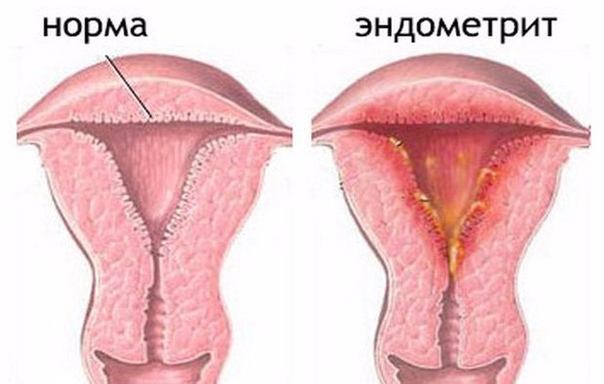
В зависимости от скорости развития болезни различают две формы эндометрита: острый и хронический.
- Острый эндометрит развивается в течение нескольких дней после родов или гинекологических обследований и проявляется четко выраженными симптомами: боли в животе, температура, слабость.
- Хронический эндометрит может развиваться длительное время (месяцы) и часто совершенно незаметно для женщины.
Причины развития эндометрита
Чаще всего эндометрит возникает вследствие проникновения в полость матки инфекции из влагалища или шейки матки. Особенно часто эндометрит развивается после родов.
Риск развития эндометрита после обычных родов составляет в среднем 1-3%, после запланированного кесарева сечения 5-15% и до 20% в случае срочного незапланированного кесарева сечения.
У не беременных и не рожавших женщин острый и хронический эндометрит обычно развивается на фоне различных инфекций половых органов (включая трихомониаз, хламидиоз, бактериальный вагиноз), а также после различных гинекологических процедур и обследований (гистероскопия, выскабливание). В редких случаях хронический эндометрит может быть вызван туберкулезной инфекцией.
В редких случаях хронический эндометрит может быть вызван туберкулезной инфекцией.
Риск развития эндометрита несколько выше у женщин, носящих внутриматочные спирали и у женщин, делающих спринцевания.
Симптомы и признаки острого эндометрита
Основные симптомы и признаки острого эндометрита могут возникнуть спустя 1-2 дня после родов, гинекологического обследования или операции. У не рожавших женщин симптомами эндометрита могут быть:
Хронические воспалительные болезни матки (хронический эндометрит) > Клинические протоколы МЗ РК
Перечень основных и дополнительных диагностических мероприятий:
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
· жалобы и анамнез;
· УЗИ органов малого таза на 17-22 день менструального цикла;
· обследование на хламидии, трихомонады и гонорею методом ПЦР;
· гистологическое и бактериологическое исследование с определением чувствительности к антибиотикам соскоба из полости матки на 7-10 день менструального цикла (УД – II А) методами:
1.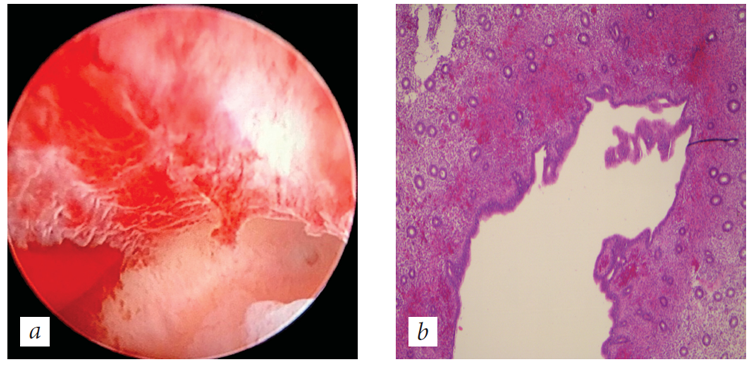 пайпель-биопсия эндометрия, или
пайпель-биопсия эндометрия, или
2. мануальная вакуум-аспирация, или
Дополнительные диагностические обследования, проводимые на амбулаторном уровне:
· ОАК с определением времени свертываемости крови, микрореакция, ВИЧ, коагулограмма (ПТВ, ПТИ, АЧТВ, фибриноген А, фибриноген В, время свертывания крови), ИФА на HbsAg и HCV – при подготовке к хирургическому лечению;
· доплерометрия сосудов малого таза.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию или для стационарозамещающей помощи: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
NB! Минимальные критерии для диагностики воспалительных заболеваний органов малого таза (ВЗОМТ), предложенных CDC (Centers for Disease Control and Prevention, США, 1993), информативны при хроническом эндометрите только в 33%.
 В большинстве случаев клинические симптомы заболевания отсутствуют. Диагностика хронического эндометрита основана на анализе клинических симптомов, данных анамнеза, эхографической картины. Обязательным этапом диагностики является морфологическое исследование эндометрия (УД – IIA).
В большинстве случаев клинические симптомы заболевания отсутствуют. Диагностика хронического эндометрита основана на анализе клинических симптомов, данных анамнеза, эхографической картины. Обязательным этапом диагностики является морфологическое исследование эндометрия (УД – IIA). Инструментальные исследования:
· УЗИ органов малого таза на 17-22 день менструального цикла – неоднородная эхоструктура эндометрия, расширение полости матки, гиперэхогенные включения в базальном слое эндометрия, и истончение эндометрия на 17-22 день менструального цикла [1];
· Допплерометрия сосудов малого таза – снижение кровотока в сосудах матки с преобладанием повреждений преимущественно на уровне базальных и спиральных артерий, повышение ИР в 1,5 раз;
· Гистологическое исследование соскоба – наличие лимфоидных инфильтратов, расположенных чаще вокруг желез и кровеносных сосудов, присутствие в строме плазматических клеток, наличие очагового фиброзирования стромы эндометрия в сочетании со склеротическими патологическими изменениями стенок спиральных артерий [2]. Дополнительно при гистероскопии – наличие локально или диффузно расположенной гиперемии, cтромального отека и возможно внутриматочных микрополипов в слизистой оболочке матки [2];
Дополнительно при гистероскопии – наличие локально или диффузно расположенной гиперемии, cтромального отека и возможно внутриматочных микрополипов в слизистой оболочке матки [2];
Показания для консультации специалистов: нет
хронический эндометрит симптомы — 25 рекомендаций на Babyblog.ru
Среди ВЗОМТ важная роль отводится хроническому эндометриту (ХЭ). По данным разных авторов, распространенность ХЭ варьирует от 10% до 85%], что обусловлено определенными трудностями диагностики, клинической и морфологической верификации этого заболевания. Частота встречаемости ХЭ имеет тенденцию к неуклонному росту, что связано с широким использованием внутриматочных средств контрацепции, а также с ростом числа абортов и различных внутриматочных вмешательств. В 80-90% случаев ХЭ выявляется у женщин детородного возраста (средний возраст заболевших – 36 лет) и обуславливает у них нарушения менструальной и репродуктивной функций, приводя, в конечном итоге, к развитию бесплодия, неудачам в программах экстракорпорального оплодотворения (ЭКО) и переноса эмбриона (ПЭ), невынашиванию беременности и осложненному течению гестационного процесса и родов.
Большую роль в развитии ХЭ играют инфекционные агенты. На сегодняшний день ХЭ рассматривается как клинико-морфологический синдром, при котором вследствие персистирующего повреждения эндометрия инфекционным агентом возникают множественные вторичные морфологические и функциональные изменения, нарушающие циклическую биотрансформацию и рецептивность слизистой оболочки тела матки.
В 95% случаев ХЭ является первичным, развиваясь непосредственно в эндометрии за счет внедрения экзогенных штаммов микроорганизмов, передающихся половым путем, или размножения условно-патогенной микрофлоры в эндометрии после внутриматочных лечебных и диагностических манипуляций. Лишь в 5% случаев эндометрит носит вторичный характер, развиваясь при попадании инфекции в эндометрий из экстрагенитальных очагов гематогенным, лимфогенным или нисходящим путями.
Согласно современным представлениям, факторами риска развития ХЭ являются инвазивные манипуляции в полости матки (аборты, гистероскопия, диагностическое выскабливание, биопсия эндометрия, гистеросальпингография, введение внутриматочных контрацептивов, внутриматочная инсеминация, ЭКО и др. ), послеродовые инфекционно-воспалительные осложнения, заболевания мочевыводящей системы, хронический сальпингоофорит в анамнезе, наличие какой-либо иной гинекологической патологии (миома матки, гипер- и гипопластические процессы эндометрия, полипы эндометрия и цервикального канала, чаще всего, железисто-фиброзные), а также перенесенные операции на органах малого таза.
), послеродовые инфекционно-воспалительные осложнения, заболевания мочевыводящей системы, хронический сальпингоофорит в анамнезе, наличие какой-либо иной гинекологической патологии (миома матки, гипер- и гипопластические процессы эндометрия, полипы эндометрия и цервикального канала, чаще всего, железисто-фиброзные), а также перенесенные операции на органах малого таза.
В основе современной классификации ХЭ лежат различные этиологические факторы этого заболевания, с учетом которых принято выделять неспецифический и специфический ХЭ. В первом случае специфическая микрофлора в клетках слизистой оболочки тела матки не выявляется, а к развитию неспецифического воспаления в эндометрии предрасполагают длительная внутриматочная контрацепция, длительно нелеченый вялотекущий бактериальный вагиноз (восходящий путь инфицирования эндометрия), лучевая терапия органов малого таза, а также ВИЧ-инфекция. Специфический ХЭ может быть хламидийной, вирусной (вирус простого герпеса – ВПГ, цитомегаловирус – ЦМВ, энтеровирусы), бактериальной (возбудители туберкулеза, гонореи, менингита, сифилиса), микоплазменной, грибковой, протозойной (токсоплазма, шистосома) и паразитарной этиологии, а также может развиваться на фоне саркоидоза. По данным В. И. Краснопольского и соавт., спектр генитальной инфекции, выявленной при ПЦР-диагностике отделяемого из цервикального канала и полости матки у пациенток с ХЭ, включает в себя: хламидиоз – в 14,9% случаев, генитальный герпес – в 33,6%, уреаплазмоз – в 37,8%, микоплазмоз – в 11,6%, ЦМВ – в 18,9% случаев.
По данным В. И. Краснопольского и соавт., спектр генитальной инфекции, выявленной при ПЦР-диагностике отделяемого из цервикального канала и полости матки у пациенток с ХЭ, включает в себя: хламидиоз – в 14,9% случаев, генитальный герпес – в 33,6%, уреаплазмоз – в 37,8%, микоплазмоз – в 11,6%, ЦМВ – в 18,9% случаев.
Важная роль в развитии ХЭ на сегодняшний день принадлежит облигатно-анаэробным микроорганизмам – бактероидам и пептострептококкам – в сочетании с микроаэрофилами – микоплазмами и гарднереллами, а также факультативно-анаэробным микроорганизмам, таким как эшерихии, энтерококки, стрептококки группы В. Так, при невынашивании беременности, ассоциированной с ХЭ, вирусно-бактериальная контаминация эндометрия выявляется у 55,8% женщин, тогда как чистая бактериальная обсемененность эндометрия верифицируется только у 12,3% пациенток, а моновирусная контаминация эндометрия, преимущественно ВПГ или ЦМВ, – у 31,9% женщин.
Среди персистирующих вирусов в генезе ХЭ наибольшее значение имеют герпес-вирусные (ВПГ, Herpes zoster и ЦМВ), энтеровирусные (вирусы Коксаки А и В) и аденовирусные инфекции. По данным Л. С. Лазоревской и соавт., вирусы Коксаки А выявляются у 98%, Коксаки В – у 74,5%, энтеровирусы – у 47,1%, ЦМВ – у 60,8% и ВПГ – у 56,9% женщин с привычным невынашиванием беременности (ПНБ).
К основным клиническим симптомам, выявляемым у пациенток с ХЭ, относятся маточные кровотечения циклического характера и/или перименструальные кровянистые выделения из половых путей, болевой синдром, диспареуния, серозные и гноевидные выделения из половых путей, значительно снижающие качество жизни женщин с этим заболеванием. Кроме того, длительное мало- или асимптомное течение ХЭ может привести к нарушению репродуктивной функции в виде ПНБ и бесплодия. Важно отметить, что при изолированном ХЭ без сочетанной гинекологической патологии в клинической картине заболевания преобладают нарушения менструального цикла и периодические тянущие боли в низу живота. С другой стороны, при сочетании ХЭ с простой типичной гиперплазией эндометрия ведущими в клинической картине симптомами являются нарушения менструальной функции и невынашивание беременности, а у пациенток с ХЭ и железисто-фиброзным полипом эндометрия наиболее часто встречаются кровотечения по типу метроррагии и болевой синдром.
Болевой синдром при ХЭ выявляется у 33-89% женщин в виде периодических, реже постоянных, тянущих болей внизу живота и диспареунии. Учитывая современные особенности течения ХЭ с преобладанием стертых форм заболевания, в последнее время все чаще основным клиническим признаком ХЭ является нарушение репродуктивной функции в виде бесплодия, включая неэффективность ЭКО, и ПНБ. Л. Н. Кузьмичев указывает на корреляцию ХЭ с высокой частотой неудач программ ЭКО и репродуктивных потерь в циклах вспомогательных репродуктивных технологий (ВРТ). По данным разных авторов, частота ХЭ у женщин с бесплодием колеблется от 12,3% до 60,4%, являясь единственной причиной бесплодия в 18,8% случаев. Соотношение первичного бесплодия к вторичному у женщин с гистологически подтвержденным ХЭ составляет от 1:1,5 до 1:2,4 случая. У пациенток с несколькими неудачными попытками ЭКО в анамнезе частота выявления ХЭ достигает 80%, причем среднее количество неудач в программах ВРТ равно 3,1 ± 0,4 на одну женщину. По данным Г. Т. Сухих и А. В. Шуршалиной , ХЭ является единственной верифицированной причиной невынашивания беременности в 47,4-52,1% случаев , тогда как при ПНБ, по данным разных авторов, частота выявления ХЭ колеблется в диапазоне от 33% до 86,7% случаев вне зависимости от клинической картины прерывания беременности.
На начальных этапах течения ХЭ за счет наличия определенного компенсаторного механизма параметры рецептивности эндометрия сохраняются на достаточном для реализации репродуктивных задач уровне. Эффективность функционирования этого механизма определяется активностью иммунной системы, адекватностью стероидной регуляции, наличием сочетанной гинекологической патологии, а также характеристиками самого повреждающего агента. Длительная персистенция микробных агентов в эндометрии вызывает изменение антигенной структуры инфицированных клеток как за счет собственно инфекционных антигенов, включаемых в структуру поверхностных мембран, так и за счет образования новых клеточных антигенов, детерминированных клеточным геномом. В результате развивается иммунный ответ на гетерогенизированные аутоантигены по типу реакции гиперчувствительности замедленного типа, приводя к появлению аутоантител и развитию хронической формы ДВС-синдрома. Последнее вызывает возникновение локальных микротромбозов и инфарктов в области плацентации с последующей отслойкой плодного яйца/плаценты, что в совокупности с повреждающим действием самого инфекционного агента, гормональным дисбалансом и воздействием аутоантител приводит к срыву механизмов локальной резистентности, что клинически проявляется в виде патологии репродукции.
Нарушение механизмов локальной резистентности способствует персистенции микробных агентов в эндометрии, инициируя хроническое течение воспалительного процесса.
Таким образом, причинами хронического течения (хронизации) воспалительного процесса в эндометрии являются:
отсутствие своевременной диагностики и лечения;
длительная персистенция инфекционного агента;
длительная стимуляция иммунных клеток;
незавершенность заключительной фазы воспаления;
эволюция микробных факторов, с преобладанием доли вирусной и условно-патогенной микрофлоры;
хронический эндоцервицит;
нарушения тканевого гомеостаза;
повышенная регенерация ткани.
Важно подчеркнуть, что длительное течение ХЭ сопряжено с развитием вторичных морфофункциональных изменений эндометрия, заключающихся в активации склеротических процессов с повреждением экстрацеллюлярного матрикса, нарушением медиаторных межклеточных взаимодействий, изменением ангиоархитектоники ткани и развитием ее ишемии. При этом в большинстве случаев при гистологическом исследовании эндометрия выявляется «неполноценная морфологическая картина ХЭ», а вследствие нарушенного иммунного барьера со временем часто происходит смена ведущего микробного агента в сторону преобладания условно-патогенной микрофлоры. Подобные особенности создают определенные трудности в решении вопроса о необходимости назначения антибактериальной терапии, особенно в тех случаях, когда выявление патогена в полости матки затруднительно.
Остается актуальной и требует дальнейшего совершенствования с учетом современных знаний и возможностей проблема научно обоснованной терапии заболевания. Лечение ХЭ должно быть комплексным, этиологически и патогенетически обоснованным, поэтапным и базироваться на результатах максимально тщательного и точного обследования состояния эндометрия. Большинство ученых сходятся во мнении о целесообразности проведения комплексной терапии ХЭ в два этапа.
Сущность первого этапа заключается в элиминации повреждающего эндометрий микробного фактора и/или снижении активности вирусной инвазии посредством проведения этиотропной терапии антибиотиками широкого спектра действия, анаэробными средствами и/или противовирусными препаратами. При стерильных посевах эндометрия или невозможности проведения микробиологического исследования у пациенток с признаками ХЭ допустимо проведение эмпирической антибактериальной и противовирусной терапии препаратами широкого спектра действия со сменой групп препаратов в течение нескольких курсов в случае необходимости.
Цель второго этапа лечения ХЭ заключается в восстановлении морфофункционального потенциала эндометрия путем устранения результатов вторичных повреждений ткани – коррекции фиброзирующих и склеротических процессов, последствий ишемии, восстановлении гемодинамики и активности рецепторного аппарата эндометрия. Характер терапии ХЭ на данном этапе зависит от морфологического состояния эндометрия и наличия сочетанной гинекологической патологии. Первый аспект сводится к выраженности воспалительной реакции и наличию обширных участков склероза и/или атрофии в эндометрии, что определяется длительностью течения ХЭ и приводит к нарушению рецептивности эндометрия при продолжительности заболевания более 2 лет.Несмотря на разнообразие предлагаемых вариантов фармакологической коррекции, лечение ХЭ сопряжено со значительными методическими и практическими трудностями. ХЭ характеризуется нарушением ангиоархитектоники эндометрия, в частности, имеет место склерозирование стенок сосудов и образование периваскулярного склероза вокруг спиральных артерий и в базальных отделах эндометрия, что приводит к развитию ишемии эндометрия. По данным ряда авторов, в патогенезе нарушения ангиоархитектоники при ХЭ имеют значение хроническое воспаление с повреждающим действием воспалительного инфильтрата, патологическая регенерация и склероз, связанный с действием провоспалительных цитокинов.
Одним из грозных осложнений ХЭ является синдром Ашермана. Синдром Ашермана – комплекс симптомов нарушений менструальной и детородной функций, обусловленных внутриматочными синехиями. Внутриматочные синехии образуются вследствие травматизации слизистой оболочки матки, чаще при лечебно-диагностических выскабливаний стенок полости матки, аборте, особенно на фоне ХЭ. Выраженный спаечный процесс приводит не только к деформации полости матки, а иногда облитерации всей полости, при этом эндометрий подвергается атрофическим изменениям и, как следствие, развиваются вторичные аменорея и бесплодие. Появление вышеуказанных симптомов у женщин, перенесших внутриматочное вмешательство, позволяет предположить синдром Ашермана, для которого характерна отрицательная проба с эстрогенами и прогестероном – отсутствие менструальноподобного кровотечения. Эффективным диагностическим методом исследования является гистероскопия, позволяющая четко визуализировать внутриматочные синехии, деформацию или облитерацию полости матки.
Лечение больных с синдромом Ашермана оперативное, проводят рассечение синехий под контролем гистероскопа с последующим введением в полость матки внутриматочного контрацептива, далее назначается антифиброзирующая и циклическая гормональная терапия с тем, чтобы подавить патологический рост соединительной ткани и провести стимуляцию функциональной активности эндометрия. После 3-6 месяцев консервативной терапии внутриматочный контрацептив удаляется.
С целью повышения клинической эффективности комплексной терапии ХЭ необходимо четкое понимание механизмов нарушения иммунного гомеостаза, патологического роста соединительной ткани, фиброзирования и склерозирования при хроническом воспалительном процессе эндометрия с целью осуществления терапии, направленной на коррекцию указанных процессов, являющихся одним из ключевых звеньев патогенетической цепи, приводящих к нарушению репродуктивной функции при ХЭ.
Главные компоненты внеклеточного матрикса рыхлой соединительной ткани – протеогликаны, гликопротеиды, волокна соединительной ткани и другие гликоконъюгаты. Наиболее широко представленным компонентом в составе внеклеточного матрикса соединительной ткани из гликоконъюгатов является гиалуроновая кислота, которая синтезируется в основном фибробластами.
Гиалуроновая кислота – несульфированный гликозаминогликан, входящий в состав соединительной ткани и являщийся одним из основных компонентов внеклеточного матрикса. Гиалуроновая кислота деградируется семейством ферментов, называемых гиалуронидазами – термин был впервые предложен еще в 1940 г. Karl Meyer. В организме человека существуют, по меньшей мере, семь типов гиалуронидазоподобных ферментов, некоторые из которых являются супрессорами опухолеобразования.
Гиалуронидазы обладают способностью увеличивать проницаемость тканей за счет снижения вязкости мукополисахаридов, входящих в их состав, так, например, тестикулярная гиалуронидаза, содержащаяся в сперматозоидах, способствует процессу оплодотворения яйцеклетки.
Следует отметить, что компенсаторное повышение активности гиалуронидазы происходит при воспалении, отеке, а потеря активности гиалуронидазы приводит к накоплению гиалуроновой кислоты, что в свою очередь приводит к фиброзу и склерозу. Фиброз представляет собой универсальный процесс, основу которого составляет накопление протеинов внеклеточного матрикса и уплотнение соединительной ткани с появлением рубцовых изменений, возникающее, как правило, в результате хронического воспаления, а склероз – замена паренхимы органов плотной соединительной тканью, то есть уплотнение органов, вызванное гибелью функциональных элементов и заменой их фиброзной тканью. Среди наиболее распространенных причин патологического фиброза и склероза главное место занимают воспалительные процессы, особенно те, которые связаны с хроническим воспалительным процессом, обусловленным как инфекционными, так и неинфекционными факторами.
Ключевым механизмом формирования продуктивной фазы воспаления является стимуляция фибробластов, как продуктами деструкции соединительной ткани, так и цитокинами, синтезируемыми макрофагами и другими продуктами деструкции соединительной ткани.
Хронический воспалительный процесс приводит к нарушению функции клеток и межклеточного вещества соединительной ткани и в итоге гиперплазии (патологический рост) соединительной ткани.
Следует отметить, что воспаление, завершающееся гиперплазией соединительной ткани, всегда протекает на фоне нарушения функций иммунной системы – ослабления или гиперактивности иммунного ответа. При гиперактивности иммунной системы активированные фагоциты усиленно продуцируют провоспалительные цитокины – мощные стимуляторы функции фибробластов. Фагоцитирующие клетки «выбрасывают» в окружающую среду и свободные радикалы, которые, уничтожая инфекцию, повреждают также и нормальные ткани. В случае ослабленной иммунной системы развивающееся хроническое воспаление также сопровождается повреждением тканей, что активирует продуктивную фазу воспаления и ведет к развитию патологического роста соединительной ткани.
Вызванный иммунными нарушениями системный воспалительный процесс составляет общий и главный стержень диффузных болезней соединительной ткани.
Большую роль в воспалении играет процесс оксиадтивного стресса и перекисного окисления липидов, возникающих с самого начала и сопровождающих постоянно воспалительный процесс. Мембраны иммунокомпетентных клеток повреждаются при активации перекисных процессов в первую очередь. В частности, лимфоциты, включенные в воспалительный процесс, меняют свои функции и начинают активно продуцировать фактор роста фибробластов, благодаря которому происходит усиленная пролиферация фибробластов, активируется продукция коллагена (Серов В. В. и соавт.).
Таким образом, становится очевидным, что подавление фиброзообразования – одна из первоочередных задач терапии фиброзирующих процессов при хроническом воспалительном процессе эндометрия, помимо коррекции иммунитета и микроциркуляции. Коррекция иммунитета и микроциркуляции, усиление антиоксидантной защиты, в свою очередь, также оказывают непрямой антифиброзирующий эффект. Антиоксиданты способны приводить к торможению активации и пролиферации фибробластов, снижая активность реакции пероксидации в клеточных мембранах, уменьшая накопление фибриллярных коллагенов 1-го и 3-го типа и протеинов внеклеточного матрикса.
Среди прямых антифибринозных средств основными ферментными препаратами являются коллагеназа и гиалуронидаза, активность которых может быть подавлена тканевыми ингибиторами металлопротеиназ. Гиалуронидаза является основным ферментом, гидролизующим крупномолекулярные компоненты внеклеточного матрикса, включая не только гиалуроновую кислоту, но и другие крупные молекулы внеклеточного матрикса соединительной ткани.
Анализ данных литературы подтверждает, что наиболее распространенным способом воздействия на соединительную ткань с целью предупреждения ее гиперплазии является деполимеризация внеклеточного матрикса ферментами типа гиалуронидазы.
Одной из главных причин низкой эффективности при назначении гиалуронидазы является наличие в организме большого количества ингибиторов фермента. Филогенетически в организме выработалось большое количество ингибиторов гиалуронидазы. Продукты гидролиза матрикса (протеогликаны и гликозаминогликаны) и структурных элементов соединительной ткани – коллагеновых волокон – являются стимуляторами синтеза этих же соединений.
В связи с тем, что гиалуронидаза (препараты) имеют ряд серьезных недостатков, а именно: реактогенность, термолабильность, быструю инактивацию в крови многочисленными ингибиторами, необходимость назначения длительными курсами, развитие аллергических реакций, назрела необходимость создания препарата, лишенного указанных недостатков.
Решение проблемы стабилизации фермента, блокирования ингибиторов гиалуронидазы и развивающейся воспалительной реакции было найдено А. В. Некрасовым путем создания полифункционального фармакологического средства Лонгидазы, представляющего собой конъюгат гиалуронидазы с высокополимерным носителем – азоксимера бромидом (сополимер N-оксида 1,4-этиленпиперазина и (N-карбоксиметил)-1,4-этиленпиперазиний бромида). Благодаря химической связи гиалуронидазы с азоксимера бромидом препарат становится защищенным от действия ингибиторов, образующихся в воспалительном очаге, в течение длительного времени сохраняется его ферментативная активность, уменьшается число побочных реакций при ведении Лонгидазы.
Лонгидаза по механизму действия существенно отличается от всех аналогичных препаратов, имеющих в своей основе гиалуронидазу. Эффективность Лонгидазы на всех стадиях, начиная от воздействия на организм повреждающего фактора и заканчивая стадией развития фиброза, доказана экспериментальным путем (Иванова А. С. и соавт.). Лонгидаза инактивирует цитотоксические свойства химических агентов, защищая тем самым клетки от повреждения. Положительное действие Лонгидазы на этом этапе заключается в следующем:
прямая инактивация активных форм кислорода и других свободных радикалов, повреждающих клетки и ткани;
хелатирование (связывание) и удаление из очага воспаления активных ионов железа, самых мощных стимуляторов радикальных реакций;
снижение избыточного синтеза провоспалительных цитокинов, прежде всего ФНО-альфа.
Описанные свойства Лонгидазы обуславливают ее высокий терапевтический эффект, способность препарата не только тормозить развитие продуктивной фазы воспаления, но и вызвать обратное развитие сформировавшейся патологической соединительной ткани (фиброза, спаек, склеротических образований).
Важно отметить, что Лонгидаза не повреждает нормальную соединительную ткань, а вызывает деструкцию измененной по составу и структуре патологической соединительной ткани. Лонгидаза не обладает антигенными свойствами, митогенной, поликлональной активностью, не оказывает аллергизирующего, мутагенного, эмбриотоксического, тератогенного и канцерогенного действия.
При клиническом применении Лонгидазы не отмечено местных и системных пробочных реакций.
Лонгидаза рекомендуется к применению в составе комплексной терапии для лечения заболеваний, сопровождающихся ростом соединительной ткани, для воздействия на гранулематозно-фиброзный процесс. Рекомендуемые дозировки 3000 МЕ суппозитории для вагинального и ректального применения курсом от 10 до 20 введений. Схема ведения корригируется в зависимости от тяжести, стадии и длительности заболевания: свечи вводятся через день или с перерывами в 2-3 дня.
Лонгидаза имеет выраженные преимущества по сравнению с ферментативным аналогом – препаратами на основе гиалуронидазы.
Полученные данные свидетельствуют о том, что Лонгидаза является принципиально новым полифункциональным фармакологическим средством, способным подавлять острую фазу воспаления, останавливать реактивный рост соединительной ткани и вызывать обратное развитие фиброза, то есть проявляет целый комплекс фармакологических свойств, направленных на коррекцию сложнейших ауторегуляторных реакций соединительной ткани.
Как известно, транспорт антибактериальных препаратов и других лекарственных средств в эндометрий при его хроническом воспалении значительно затруднен, прежде всего, вследствие гиперплазии соединительной ткани, а также гемодинамических и микроциркуляторных нарушений в эндометрии (венозный стаз). Увеличение биодоступности лекарственных средств, в частности при ХЭ, возможно при применении протеолитических ферментов, в частности гиалуронидаз.
Сочетание приема антибиотиков с препаратом Лонгидаза в комплексной лечении больных с ХЭ приводит к значительному повышению клинической эффективности проводимой терапии, вследствие как увеличения биодоступности антибактериальных средств, так и нивелирования фиброза и склероза эндометрия, которые являются основными причинами нарушения репродуктивной функции у данной категории пациенток.
Таким образом, проведение комплексной патогенетически обоснованной терапии ХЭ способствует повышению клинической эффективности лечения. К критериям эффективности лечебных мероприятий при ХЭ относятся: полное купирование клинических симптомов заболевания в сочетании с элиминацией патогенной микрофлоры из полости матки на фоне нормализации в эндометрии уровней иммунокомпетентных клеток, провоспалительных цитокинов; восстановление микроциркуляции эндометрия; улучшение реологических свойств крови; снижения интенсивности процессов фиброзирования, склерозирования и стабилизации компонентов экстрацеллюлярного матрикса. Заключительным успехом лечения ХЭ является восстановление репродуктивной функции с последующим наступлением беременности и нормальным течением гестационного процесса.
Хронический эндометрит – проблема и решения
По данным различных авторов, факторами риска развития ХЭ являются все инвазивные вмешательства в полости матки (гистероскопия, выскабливание полости матки, биопсия эндометрия, гистеросальпингография, манипуляции в программах вспомогательных репродуктивных технологий и др.), инфекционно-воспалительные осложнения после беременностей и родов, использование внутриматочных спиралей (ВМС), инфекции влагалища и шейки матки, бактериальный вагиноз, деформации полости матки с нарушением циклического отторжения эндометрия, лучевая терапия в области органов малого таза.
В современных условиях эндометрит характеризуется рядом особенностей: изменением этиологической структуры с увеличением значимости вирусной и условно-патогенной флоры, ростом резистентности флоры к фармакотерапии, трансформацией клинической симптоматики в сторону стертых форм и атипичного течения, длительными сроками терапии и высокой ее стоимостью. Современная общепризнанная классификация ХЭ, выстроенная по этиологическому фактору, претерпела в последнее десятилетие значительные изменения в сторону расширения перечня специфических форм заболевания. Существуют вирусные (вирус папилломы человека – ВПЧ, цитомегаловирус, вирус иммунодефицита человека), хламидийные, микоплазменные, грибковые, протозойные и паразитарные специфические эндометриты, отдельно выделен саркоидоз эндометрия . Для идентификации инфекционного агента обязательно проводить тщательное микробиологическое исследование соскоба эндометрия с определением чувствительности флоры к антибактериальным препаратам. В одной трети случаев при гистологически верифицированном ХЭ выявляются стерильные посевы эндометрия, что может свидетельствовать о важной роли условно-патогенной флоры в развитии воспалительного процесса или недостаточной детекции возбудителя, особенно в случае вирусной инвазии. Длительная и часто бессимптомная персистенция инфекционных агентов в эндометрии приводит к выраженным изменениям в структуре ткани, препятствуя нормальной имплантации и плацентации, формируя патологический ответ на беременность, а также вызывает нарушение пролиферации и нормальной циклической трансформации ткани. По различным данным, у больных с бесплодием частота ХЭ составляет в среднем 10% (от 7,8 до 15,4%). Среди женщин с верифицированным ХЭ в 60% случаев диагностируется бесплодие (в 22,1% – первичное бесплодие, в 36,5% – вторичное бесплодие), неудачные попытки ЭКО и переноса эмбрионов в анамнезе отмечены у 40% женщин. Клиническая картина ХЭ в значительной степени отражает глубину структурных и функциональных изменений в ткани эндометрия. Неполноценная циклическая трансформация эндометрия на фоне воспалительного процесса, нарушение процессов десквамации и регенерации функционального слоя эндометрия приводят к появлению основного симптома заболевания – маточных кровотечений (перименструальные, межменструальные). Достаточно постоянными являются жалобы на тянущие боли внизу живота, дисменорею и диспареунию, нередко отмечаются серозные и серозно-гноевидные бели. Среди клинических симптомов особое место занимает бесплодие (преимущественно вторичное), неудачные попытки ЭКО и НБ. Более половины пациенток в анамнезе имеют инвазивные вмешательства в полости матки и на органах малого таза. Часто хронический эндометрит сочетается с хроническим сальпингоофоритом и спаечным процессом в малом тазе. Важно отметить, что использование минимальных критериев для диагностики воспалительных заболеваний органов малого таза (ВЗОМТ), предложенных CDC (Centers for Disease Control and Prevention, США, 1993), информативно в случае с хроническим эндометритом только в 33% . В целом у 35-40% пациенток какие-либо клинические симптомы заболевания отсутствуют. Диагностика ХЭ основана на анализе клинических симптомов, данных анамнеза, эхографической картины. Обязательным этапом диагностики заболевания является морфологическое исследование эндометрия .
Эхографические критерии ХЭ впервые разработаны профессором В. Н. Демидовым с соавт. (1993 г.). Исследование проводят дважды на 5-7 и 17-21 день менструального цикла. Часто при ХЭ полость матки после менструации расширена до 0,4-0,7 см, в ряде случаев имеется асимметричность расширения полости матки и неровность внутренней поверхности эндометрия. Изменение структуры эндометрия также выражается в возникновении в зоне срединного М-эха участков повышенной эхогенности различной величины и формы. Внутри участков выявляются отдельные зоны неправильной формы и сниженной эхогенности. Другой важный признак – наличие пузырьков газа, иногда с характерным акустическим эффектом «хвоста кометы». В базальном слое эндометрия часто визуализируются четкие гиперэхогенные образования диаметром до 0,1-0,2 см, представляющие собой очаги фиброза, склероза или кальциноза. Довольно редким, но важным признаком эндометрита является асимметрия толщины передней и задней стенок эндометрия. О наличии патологии свидетельствует также истончение М-эха во второй трети менструального цикла менее 0,6 см. У каждой пятой больной отмечается наличие нескольких из перечисленных признаков .
В настоящее время для диагностики внутриматочной патологии широко используется гистероскопия. Наиболее частыми признаками воспалительного процесса в эндометрии являются: неравномерная толщина эндометрия – 30% случаев, полиповидные нарастания – 32,2%, неравномерная окраска и гиперемия слизистой оболочки – 23% и 11,8%, точечные кровоизлияния – 9%, очаговая гипертрофия слизистой оболочки – 7%. Трудности гистероскопической интерпретации данных связаны с отсутствием типичных макроскопических признаков хронического эндометрита, с очаговым характером воспалительного процесса и стертыми формами заболевания. По разным данным гистероскопия позволяет по макроскопическим признакам точно идентифицировать хронический эндометрит только в 16-35% случаев. При подозрении на ХЭ гистероскопия важна для исключения всего спектра внутриматочной патологии, но для верификации диагноза во всех случаях необходимо проведение морфологического исследования эндометрия.
«Золотым стандартом» диагностики ХЭ является морфологическое исследование эндометрия, которое должно быть обязательным звеном алгоритма обследования. Диагностическое выскабливание слизистой оболочки матки производят в среднюю и позднюю фазу пролиферации, на 7-10 день менструального цикла. В последние годы общепринятыми критериями морфологической диагностики ХЭ являются:
Воспалительные инфильтраты, состоящие преимущественно из лимфоидных элементов, расположенные чаще вокруг желез и кровеносных сосудов, реже диффузно. Очаговые инфильтраты имеют вид «лимфоидных фолликулов» и располагаются не только в базальном, но и во всех отделах функционального слоя, в состав их входят также лейкоциты и гистиоциты.
Наличие плазматических клеток.
Очаговый фиброз стромы, возникающий при длительном течении хронического воспаления, иногда захватывающий обширные участки.
Склеротические изменения стенок спиральных артерий эндометрия, появляющиеся при наиболее длительном и упорном течении заболевания и выраженной клинической симптоматике. Различия в трактовке гистологических особенностей ХЭ обусловлены наличием вариантов, которые определяются особенностями общей и тканевой реактивности, этиологическим фактором, продолжительностью заболевания, наличием обострений и степенью их выраженности.
Несмотря на значительное развитие фармакологической основы терапии, лечение ХЭ в настоящее время представляет значительные трудности для клиницистов.
Комплексная терапия ХЭ должна быть этиологически и патогенетически обоснованной, поэтапной и базироваться на результатах максимально тщательного обследования. Алгоритм лечения должен учитывать все звенья патогенеза заболевания.
Необходимость использования этиотропных препаратов для элиминирования повреждающего агента или снижение вирусной активности не вызывает сомнения. Принимая во внимание, что почти в 70% случаев ВЗОМТ применение рутинных методов диагностики не позволяет выявить этиологический фактор, эмпирическая антимикробная терапия при ХЭ всегда оправдана и приводит к достоверному уменьшению частоты клинических симптомов. При этом она должна обеспечивать элиминацию широкого спектра возможных патогенных микроорганизмов, включая хламидии, гонококки, трихомонады, грамотрицательные факультативные бактерии, анаэробы, стрептококки и вирусы. Оправдано назначение нескольких курсов этиотропной терапии со сменой групп препаратов.
Выбор группы лекарственных препаратов зависит от данных микробиологического исследования содержимого влагалища и полости матки, анамнестических указаний на использование антибактериальных препаратов в течение последнего года, от выраженности клинической симптоматики и обширности воспалительного процесса.
Основу базовой антибактериальной терапии должны составлять комбинации фторхинолонов и нитроимидазолов; цефалоспоринов III поколения, макролидов и нитроимидазолов, а также сочетание защищенных пенициллинов (амоксициллин/клавулановая кислота) с макролидами. При наличии вирусной инфекции (чаще вируса простого герпеса) в зависимости от клинической картины применяют современные аналоги нуклеозидов (Ацикловир или Валтрекс), как правило, в длительном режиме – в течение не менее 3-4 месяцев.
Одновременно на основании данных иммунного и интерферонового статуса проводится коррекция иммунных нарушений.
Второй этап лечения ХЭ направлен на восстановление морфофункционального потенциала ткани и устранение последствий вторичных повреждений: коррекция метаболических нарушений и последствий ишемии, восстановление гемодинамики и активности рецепторного аппарата эндометрия. Данный этап лечения крайне важен, должен быть продуманным и достаточно продолжительным.
Метаболическая терапия при ХЭ направлена на усиление тканевого обмена, активацию энергетических процессов в клетках, устранение последствий гипоксии ткани, в том числе угнетение анаэробного гликолиза. С этой целью используются комплексные метаболические препараты, длительность приема которых должна составлять не менее 3-4 недель. Представителем данной группы препаратов является Актовегин, полученный посредством диализа и ультрафильтрации, в состав которого входят низкомолекулярные пептиды и дериваты нуклеиновых кислот. Актовегин активирует клеточный метаболизм путем увеличения транспорта, накопления и усиления внутриклеточной утилизации глюкозы и кислорода, что приводит к ускорению метаболизма аденозинтрифосфата (АТФ) и повышению энергетических ресурсов клетки. Актовегин удобен для приема. Его выпускают и в таблетках, и в растворе для инъекций. Поэтому женщины, которые по каким-либо причинам не могут лечь в стационар или систематически приезжать на прием, принимают его дома по схеме, расписанной врачом. Актовегин таблетки принимают, не разжевывая, перед едой, запивая небольшим количеством жидкости, по 1 таблетке 2 раза в день в течение 30 дней. При введении в форме инфузии к 200-300 мл основного раствора (0,9% раствор хлорида натрия или 5% раствор декстрозы) добавляют 10-20 мл Актовегина, раствор используют по следующей схеме: внутривенно через день в течение не менее двух недель. Скорость введения: около 2 мл/мин.
Положительное влияние Актовегина на кровообращение связано с улучшением доставки и утилизации кислорода, увеличением перфузии глюкозы и восстановлением аэробного метаболизма как в периферических тканях, так и в нейрональных структурах. Путем активации фермента супероксиддисмутазы препарат оказывает выраженное антиоксидантное и противоишемическое действие. Актовегин хорошо сочетается с другими лекарственными средствами, что очень удобно для комплексного лечения хронического эндометрита.
Традиционно в комплексной терапии ХЭ применяются физические факторы. Наиболее часто в комплексной терапии ХЭ применяют электроимпульсную терапию, интерференционные токи, переменное магнитное поле низкой частоты, ток надтональной частоты. Задачи физиотерапии при ХЭ заключаются в улучшении гемодинамики органов малого таза, стимуляции функции рецепторов, ускорении процессов регенерации эндометрия, повышении иммунологических свойств.
Дискуссионными остаются вопросы о целесообразности использования в комплексном лечении ХЭ циклической гормональной терапии. В настоящее время считается, что при хроническом эндометрите оправдано только дифференцированное назначение гормонотерапии при наличии гипофункции яичников или ановуляции. Потенциал к патологической регенерации ткани, который таит в себе хроническое воспаление, при назначении циклической заместительной гормональной терапии может быть усилен и реализован.
Контроль эффективности терапевтических мероприятий должен проводиться не ранее чем через 2 месяца после окончания лечения с учетом эффекта последействия физиотерапии. При этом оценивается динамика клинических симптомов, проводится ультразвуковое исследование матки (допплерометрия сосудов матки) и аспирационная биопсия эндометрия (на 7-10 день менструального цикла) с последующим морфологическим исследованием эндометрия.
Выбор метода гормональной терапии
Пациенткам, имеющим нормальную толщину эндометрия (более 8 мм) после овуляции и нормальный кровоток в сосудах эндометрия ИР в базальных артериях не более 0,48, в спиральных артериях 0,38, ИР в аркуатных артериях 0,64, ИР в маточной артерии 0,8) при проведении допплерометрии на 20-22 день менструального цикла, в качестве прегравидарной подготовки назначался дидрогестерон внутрь 10 мг 2 раза в сутки с 16-го по 25-й день менструального цикла).
У пациенток со сниженной толщиной эндометрия (менее 6-8 мм) после овуляции препаратами выбора явились Фемостон 2/10 с 1 дня менструального цикла в течение 28 дней по 1 таблетке 1 раз в сутки с добавлением дидрогестерона внутрь 10 мг 1 раз в сутки с 16-го по 25-й день менструального цикла либо фазовая гормонотерапия препаратами: эстрадиол внутрь 2 мг 1 раз в сутки с 1-го по 15-й день менструального цикла и дидрогестерон внутрь 10 мг 2 раза в сутки с 16-го по 25-й день менструального цикла.
Пациенткам, имеющим сочетание снижения толщины эндометрия со снижением кровотока в сосудах эндометрия на фоне заместительной гормональной терапии, назначался курс иглорефлексотерапии, с подбором точек акупунктуры, направленных на улучшение кровотока в матке, а также комплекс метаболической терапии.
Пациенткам группы сравнения на этапе прегравидарной подготовки назначались оральные контрацептивы внутрь по 1 таблетке 1 раз в день с 1-го дня менструального цикла в течение 21-го дня.
Метаболическая терапия при ХЭ направлена на усиление тканевого обмена, активацию энергетических процессов в клетках, устранение последствий гипоксии ткани, в том числе перевод с анаэробного гликолиза на аэробный.
В качестве метаболической терапии применялась внутривенная инфузия аскорбиновой кислоты 5% – 5,0 мл с Рибоксином 2% – 10,0 мл на глюкозе 5% – 200 м в течение 10 дней. Депротеинизированный гемодериват крови телят (Актовегин) 5,0 мл (200 мг) внутривенно капельно на 200 мл физиологического раствора через день 5 процедур. Затем в качестве второго этапа назначался Актовегин в таблетках (200 мг) 3 раза в сутки в протоколе ЭКО до получения результата. Наш опыт показал, что применение препарата Актовегин у пациенток, страдающих ХЭ, за счет метаболического действия, а именно увеличения транспорта и утилизации глюкозы и кислорода клетками тканей, позволяет повысить результативность программ ЭКО.
В терапии хронического эндометрита современная гинекология применяет комплексный подход, включающий противомикробное, иммуномодулирующее, общеукрепляющее, физиотерапевтическое лечение.
Лечение проводится поэтапно. Первым шагом является устранение инфекционных агентов, затем следует курс, направленный на восстановление эндометрия. Обычно применяются антибиотики широкого спектра действия (спарфлоксацин, доксициклин и др.). Восстановительный курс построен на сочетании гормональной (дивигель плюс утрожестан) и метаболической терапии (актовегин, рибоксин, аскорбиновая кислота, витамин Е, вобэнзим).
Купирование маточных кровотечений проводится назначением гормонов или раствора аминокапроновой кислоты (внутривенно или внутриматочно).
Осложнения и профилактика эндометрита
Отдаленными последствиями перенесенного эндометрита служат спаечные процессы внутри матки (внутриматочные синехии), склерозирование полости матки, нарушенное течение менструального цикла, полипы и кисты эндометрия.
Группа была разделена на две подгруппы, одна из которых была взята в программу после проведенной терапии, вторая без проведенного лечения. В первой группе( n10) каждая женщина в течение 2-3 циклов получила антибактериальное лечение, с учетом бакпосева и высеянной микрофлоры; физиолечение, включающее чередование электрофореза и лазеротерапии в первую фазу менструального цикла; циклическую гормональную терапию, которая продолжалась в течение 2-3 менструальных циклов и включала применение прогинова 2-4мг с 1 по 15 день менструального цикла, утрожестан 200 мг с 16 по 25 дмц. Все пациентки получали антиоксидантную терапию (аскорбиновая кислота по 5 драже в день с 1 по 15 день менструального цикла, витамин Е по 5 капсул в день с 15 по 25 дмц), свечи дистрептаза(по схеме 3 дня по 1 свече 3 раза в день p/r,3 дня по 1 св 2 раза в день,3 дня по 1 свече 1 раз в день).Всем 20 пациенткам программа ЭКО проводилась по длинному протоколу. Число аспирированных ооцитов в обеих группах не имело значительных различий и составило от 8 до 15 (в среднем 10,2±1,3). Частота проведенных ИКСИ в обеих группах составляла соответственно 38% в первой и 43,6% во второй группе. Показаниями к проведению ИКСИ явились средняя и тяжелая формы нарушений сперматогенеза. Перенос производился на 3 день культивирования. В первой группе беременность наступила у 3 женщин (30%)и у всех завершилась рождением доношенных детей. Во второй группе у 2 пациенток, составив 20%. У одной женщины беременность остановилась в развитии при сроке сроке 8-9 недель, у второй- завершилась родами в срок.
Таким образом, проведенный анализ продемонстрировал повышение эффективности программ ВРТ и снижение риска невынашивания беременности у женщин с хроническими эндометритами после предварительного комплексного патогенетического лечения.Эндометрит: причины, симптомы и диагностика
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем заработать небольшую комиссию. Вот наш процесс.
Что такое эндометрит?
Эндометрит – это воспалительное состояние слизистой оболочки матки, которое обычно возникает из-за инфекции. Обычно это не опасно для жизни, но важно лечить как можно скорее. Обычно он проходит, если врач будет лечить его антибиотиками.
Нелеченные инфекции могут привести к осложнениям с репродуктивными органами, проблемам с фертильностью и другим общим проблемам со здоровьем. Чтобы свести к минимуму свои риски, читайте дальше, чтобы узнать, что это такое, симптомы и ваш прогноз в случае постановки диагноза.
Эндометрит обычно вызывается инфекцией. Инфекции, которые могут вызвать эндометрит, включают:
У всех женщин нормальное сочетание бактерий во влагалище. Эндометрит может быть вызван, когда эта естественная смесь бактерий изменяется после жизненного события.
Вы рискуете заразиться инфекцией, которая может вызвать эндометрит, после выкидыша или после родов, особенно после длительных родов или кесарева сечения. У вас также больше шансов заболеть эндометритом после медицинской процедуры, предполагающей проникновение в матку через шейку матки. Это может обеспечить путь для проникновения бактерий. К медицинским процедурам, которые могут увеличить риск развития эндометрита, относятся:
Эндометрит может возникать одновременно с другими заболеваниями в области таза, такими как воспаление шейки матки, называемое цервицитом.Эти состояния могут вызывать или не вызывать симптомы.
Эндометрит обычно вызывает следующие симптомы:
Ваш врач проведет медицинский осмотр и осмотр органов малого таза. Они осмотрят ваш живот, матку и шейку матки на предмет болезненности и выделений. Следующие тесты также могут помочь в диагностике этого состояния:
- взятие образцов или культур из шейки матки для проверки на бактерии, которые могут вызвать инфекцию, такие как хламидиоз и гонококк (бактерии, вызывающие гонорею)
- удаление небольшого количества ткани слизистой оболочки матки для исследования, которое называется биопсией эндометрия
- лапароскопическая процедура, которая позволяет вашему врачу более внимательно изучить внутреннюю часть вашего живота или таза
- , глядя на выделения под микроскопом
A Также можно сделать анализ крови, чтобы измерить количество лейкоцитов (WBC) и скорость оседания эритроцитов (СОЭ).Эндометрит вызывает повышение как количества лейкоцитов, так и СОЭ.
Если инфекция не лечится антибиотиками, могут возникнуть осложнения и даже тяжелое заболевание. Возможные осложнения, которые могут развиться, включают:
- бесплодие
- тазовый перитонит, который является общей инфекцией органов малого таза
- скопления гноя или абсцессов в тазу или матке
- сепсис, то есть бактерии в крови
- септический шок, который это обширная инфекция крови, которая приводит к очень низкому кровяному давлению.
Септицемия может вызвать сепсис – тяжелую инфекцию, которая может очень быстро ухудшиться.Это может привести к септическому шоку, который является опасной для жизни ситуацией. Оба требуют быстрого лечения в больнице.
Хронический эндометрит – это хроническое воспаление эндометрия. Патоген присутствует, но вызывает легкую инфекцию, и у большинства женщин нет никаких симптомов или симптомов, которые могут быть неправильно диагностированы. Однако было обнаружено, что хронический эндометрит связан с бесплодием.
Эндометрит лечится антибиотиками. Вашему половому партнеру также может потребоваться лечение, если врач обнаружит, что у вас ИППП.Важно закончить прием всех лекарств, прописанных врачом.
В серьезных или сложных случаях может потребоваться внутривенное введение жидкости и отдых в больнице. Это особенно верно, если заболевание следует за родами.
Перспективы для тех, кто болеет эндометритом и получает его быстро, обычно очень хорошие. Эндометрит обычно проходит без каких-либо проблем с помощью антибиотиков.
Однако при отсутствии лечения могут возникнуть проблемы с репродукцией и тяжелые инфекции.Это может привести к бесплодию или септическому шоку.
Вы можете снизить риск эндометрита в результате родов или другой гинекологической процедуры, убедившись, что ваш врач использует стерильное оборудование и методы во время родов или операции. Ваш врач также, скорее всего, назначит вам антибиотики в качестве меры предосторожности во время кесарева сечения или непосредственно перед началом операции.
Вы можете помочь снизить риск эндометрита, вызванного ИППП:
- практикуя безопасный секс, например, используя презервативы
- проходя плановый скрининг и раннюю диагностику подозреваемых на ИППП, как у себя, так и у вашего партнера
- завершая все назначенное лечение для STI
Интернет-магазин презервативов.
Поговорите со своим врачом, если вы испытываете симптомы эндометрита. Очень важно пройти курс лечения, чтобы не допустить серьезных осложнений.
Послеродовой эндометрит | Симптомы и лечение послеродового эндометрита Компетентно о здоровье на iLive
Лечение послеродового эндометрита
В большинстве случаев лечение послеродового эндометрита является фармакологическим, но также и хирургическим.
Комплексное лечение послеродового эндометрита включает в себя не только системную антибактериальную, инфузионную, детоксикационную терапию, но и местное лечение.Антибактериальная терапия может быть эмпирической и целенаправленной. Преимущество отдается таргетной антибактериальной терапии, которая возможна при использовании ускоренных методов идентификации возбудителя с помощью мультимикротест-системы. Если лихорадка сохраняется в течение 48-72 часов после начала лечения, следует заподозрить устойчивость возбудителя к применяемым антибиотикам. Лечение внутривенными антибиотиками должно продолжаться 48 часов после исчезновения гипертермии и других симптомов. Таблетированные антибиотики назначают на ближайшие 5 дней.
Следует учитывать, что антибиотики проникают в материнское молоко. Незрелая ферментная система младенца не справляется с полным устранением антибиотиков, что может привести к кумулятивному эффекту. Степень проникновения антибиотика в грудное молоко зависит от природы антибиотика.
Женщинам, кормящим грудью, могут быть назначены следующие антибиотики: пенициллины, цефалоспорины, индивидуально решенный вопрос о макролидах (в литературе приводятся противоречивые данные по эритромицину), аминогликозиды.Категорически противопоказаны при грудном вскармливании антибиотики: тетрациклины, фторхинолоны, сульфаниламиды, метронидазол, тинидазол, клиндамицин, имипенемы.
Местная терапия эндометрита – аспирационно-промывное дренирование полости матки с помощью двухпросветного катетера, через который стенки матки орошаются растворами антисептиков, антибиотиков. Охлажденный до 4 ° С 0,02% раствор хлоргексидина, изотонический раствор натрия хлорида со скоростью 10 мл / мин. Противопоказаниями к аспирационно-промывному дренированию матки являются: несостоятельность швов на матке после кесарева сечения, распространение инфекции за пределы матки, а также первые дни (до 3-4 дней) послеродового периода.Если патологические включения (сгустки крови, останки плода) в полости матки промыванием дренажа промыть невозможно, их необходимо удалить методом вакуум-аспирации или тщательного кюретажа на фоне антибактериальной терапии и нормальной температуры тела. При отсутствии таких условий выскабливание проводят только по жизненным показаниям (кровотечение при наличии остатков плаценты).
Оперативное лечение применяется при неэффективности консервативной терапии и при наличии отрицательной динамики в первые 24-48 часов лечения, при развитии ССВО.Хирургическое лечение послеродового эндометрита состоит из лапаротомии и экстирпации матки маточными трубами.
Правильное лечение послеродового эндометриометрита – основа профилактики распространенных форм инфекционных заболеваний у родильниц.
Что нужно знать
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Что такое эндометрит?
Эндометрит – это воспаление слизистой оболочки матки.
| |
Что вызывает эндометрит?
Инфекция – наиболее частая причина. Любое из следующего может повысить риск заражения:
- Заражение околоплодных вод до или во время родов
- Меконий (первое опорожнение кишечника), выведенный вашим ребенком до родов
- Воспалительные заболевания органов малого таза (инфицирование женских органов)
- Плацента или другие ткани, оставшиеся в матке после родов или выкидыша
- Инфекция, передающаяся половым путем (ИППП) в результате полового акта с инфицированным партнером
Что увеличивает мой риск развития эндометрита?
- Кесарево сечение (кесарево) для родов
- Анемия (недостаток эритроцитов), развивающаяся в результате большой кровопотери во время C-секцитона
- Инфекция в утробе матери на ранних сроках беременности
- Процедуры или тесты, используемые для проверки внутренней части матки с помощью инструментов, вызывающих раздражение слизистой оболочки
- Долгие или тяжелые роды
- Стероидное лекарство, назначаемое, если ваш ребенок родится слишком рано (до 37 недель)
Каковы признаки и симптомы эндометрита?
- Аномальное вагинальное кровотечение
- Лихорадка
- Обильные выделения из влагалища с неприятным запахом
- Боль в нижней части живота или промежности (область между влагалищем и анусом)
- Боль во время секса
Как лечить или предотвращать эндометрит?
- Антибиотики борются или предотвращают инфекцию, вызванную бактериями.Если вы беременны, перед родами вам могут назначить антибиотики.
- Эвакуация проводится для удаления тканей, оставшихся в матке после родов или аборта.
- Аспирационная игла может потребоваться для дренирования абсцесса в брюшной полости. Иглу можно ввести в живот или влагалище и использовать для удаления гноя.
- Операция также может быть сделана для удаления гноя и инфицированной ткани.
Когда мне следует позвонить своему врачу?
- У вас головокружение или вы упали в обморок.
- У вас вагинальное кровотечение, не связанное с месячным периодом.
- Ваши симптомы ухудшаются даже после того, как вы начали лечение лекарствами.
- У вас жар.
- Ваши симптомы возвращаются после лечения.
- У вас есть вопросы или опасения по поводу вашего состояния или ухода.
Соглашение об уходе
У вас есть право помочь спланировать свое лечение. Узнайте о своем состоянии здоровья и о том, как его можно лечить. Обсудите варианты лечения со своими поставщиками медицинских услуг, чтобы решить, какое лечение вы хотите получать.Вы всегда имеете право отказаться от лечения. Вышеуказанная информация носит исключительно учебный характер. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом перед тем, как следовать любому лечебному режиму, чтобы узнать, безопасно ли оно для вас и эффективно.© Copyright IBM Corporation 2020 Информация предназначена только для использования Конечным пользователем, ее нельзя продавать, распространять или иным образом использовать в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
Дополнительная информация
Всегда консультируйтесь со своим поставщиком медицинских услуг, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Узнать больше об эндометрите
Сопутствующие препараты
Эндометрит: симптомы, причины и лечение
Эндометрит – это воспаление внутренней оболочки матки или эндометрия.
Эндометрит отличается от эндометриоза, хотя оба состояния влияют на слизистую оболочку матки.Другое родственное заболевание называется эндомиометритом, когда воспаление происходит во внутреннем слое матки, называемом миометрием.
В этой статье мы даем обзор эндометрита, включая причины, симптомы, диагноз и осложнения. Мы также рассмотрим его связь с эндометриозом и фертильностью.
Поделиться на PinterestБоль в животе или тазу, озноб и жар могут быть симптомами эндометрита.Симптомы эндометрита могут включать:
- боль в области таза или живота
- вагинальное кровотечение или необычные выделения
- лихорадка или озноб
- плохое самочувствие или сильная усталость
- запор или боль при посещении туалета
любой, кто испытывает эти симптомы следует обратиться к врачу, чтобы выяснить причину.
Инфекция слизистой оболочки матки вызывает эндометрит.
Шейка матки, которая является входом в матку, обычно не позволяет бактериям проникать в матку. Однако, когда шейка матки открыта, например, во время родов или операции, бактерии могут попасть в матку.
Причиной эндометрита могут быть как бактерии, обычно присутствующие во влагалище, так и патологические бактерии.
Возможные факторы риска эндометрита включают:
- Роды или выкидыш .Это наиболее частые причины воспаления слизистой оболочки матки.
- Кесарево сечение . Воспаление матки чаще возникает после кесарева сечения, чем после естественных родов, и после внепланового кесарева сечения по сравнению с плановым.
- Инфекции, передающиеся половым путем (ИППП) и другие бактерии . Инфекции, передаваемые половым путем, передаются во время половой жизни. К ним относятся хламидиоз или гонорея, которые могут вызвать инфекцию слизистой оболочки матки.Важно всегда практиковать безопасный секс.
- Бактерии в матке . Бактерии, обычно присутствующие во влагалище и шейке матки, могут вызывать эндометрит, если они обнаруживаются в матке.
- Тазовые процедуры . Некоторые хирургические или медицинские процедуры могут привести к попаданию бактерий в матку. Это особенно верно, когда они выполняются через шейку матки или матки, например,
- дилатация и выскабливание (D&C) или хирургия, включающая биопсию матки
- эндометрия, при которой берется образец ткани слизистой оболочки матки
- гистероскопия, где в матку вводят небольшой телескоп для поиска аномалий
- вводят внутриматочную спираль (ВМС)
- кесарево сечение
- Воспалительное заболевание тазовых органов .Воспалительное заболевание органов малого таза, или ВЗОМТ, представляет собой инфекцию таза. Это часто связано с эндометритом или является его причиной. ВЗОМТ может быть серьезным, если не лечить и требует быстрой медицинской помощи и возможного пребывания в больнице.
Эндометрит отличается от эндометриоза, хотя оба состояния влияют на слизистую оболочку матки.
Эндометрит – это воспаление слизистой оболочки матки в результате инфекции. При эндометриозе слизистая оболочка матки вырастает за ее пределы, вызывая боль в животе и тазу.Эндометриоз не вызван инфекцией.
Эндометрит, вероятно, будет более краткосрочным заболеванием, которое легче лечить, чем эндометриоз.
Было обнаружено, что эндометрит влияет на способность женщины забеременеть или сохранить беременность. Воспаление матки может вызвать рубцевание, которое мешает эмбриону имплантироваться и нормально развиваться в стенке матки.
В исследовании, опубликованном в 2016 году, сообщается, что хронический эндометрит может влиять на фертильность следующими способами:
- , препятствуя имплантации оплодотворенной яйцеклетки в слизистую оболочку матки
- , увеличивая вероятность повторных выкидышей
Тем не менее, в том же исследовании сообщается что лечение антибиотиками может привести к значительному улучшению фертильности и успешной беременности.
В исследовании 2018 года участвовали 95 женщин с проблемами фертильности. Они обнаружили, что более половины этих женщин страдали хроническим эндометритом, а лечение антибиотиками улучшило их симптомы более чем на 80 процентов. При успешном лечении у этих женщин увеличилось количество беременностей и родов.
Специалисты по фертильности иногда предлагают обследовать женщин или лечить их от эндометрита, особенно при многократных неудачных циклах экстракорпорального оплодотворения (ЭКО), при хорошем качестве эмбрионов или при повторном невынашивании беременности.
Поделиться на PinterestПолный анализ крови может помочь в выявлении инфекции и может быть использован для исключения других причин симптомов человека.При диагностике эндометрита врач начинает с изучения истории болезни и проведения медицинского осмотра. Последнее, вероятно, будет включать в себя врача, проводящего обследование органов малого таза для оценки внутренних репродуктивных органов. Врач ищет болезненность в матке и возможные выделения из шейки матки.
Врач часто пытается исключить другие причины симптомов.Этот процесс может включать:
- Анализ крови . Полный анализ крови или CBC можно использовать для отслеживания возможной инфекции или оценки воспалительных состояний.
- Посев из шейки матки . Врач может взять мазок из шейки матки, чтобы найти хламидиоз, гонорею или другие бактерии.
- Мокрое крепление . Выделения из шейки матки можно собрать и исследовать под микроскопом. Это может помочь определить другие причины инфекции или воспаления.
- Биопсия эндометрия . Это короткая процедура, выполняемая в кабинете врача, при котором шейка матки расширяется, чтобы в матку попал небольшой инструмент. Инструмент берет небольшой образец слизистой оболочки эндометрия, который затем отправляется в лабораторию для анализа.
- Лапароскопия или гистероскопия . Эти хирургические процедуры позволяют врачу смотреть прямо на матку.
Каждый раз, когда кто-то испытывает боль или дискомфорт в области таза, у него необычные выделения или аномальное кровотечение, ему следует обратиться к врачу.
Некоторые инфекции органов малого таза могут иметь очень серьезные осложнения, поэтому важно как можно скорее начать лечение.
Когда врачи лечат эндометрит, они стремятся удалить инфекцию и воспаление из матки. Это может включать:
- Антибиотики . Они используются для борьбы с бактериями, вызывающими воспаление слизистой оболочки матки. Если инфекция очень тяжелая, человеку могут потребоваться внутривенные антибиотики в больнице.
- Дальнейшие испытания .Посев из шейки матки или биопсия эндометрия, чтобы убедиться, что инфекция полностью исчезла после завершения курса антибиотиков. В противном случае может потребоваться другой антибиотик.
- Удаление ткани . Если после родов или выкидыша в матке остались какие-либо ткани, хирургу может потребоваться их удалить.
- Лечение абсцессов . Если в результате инфекции в брюшной полости образуется абсцесс, для удаления инфицированной жидкости или гноя потребуется операция или пункционная аспирация.
Если инфекция передается половым путем, возможно, потребуется лечение полового партнера женщины.
Поделиться на PinterestПеред операцией врач может назначить антибиотики, если у человека есть риск развития эндометрита.Когда человек подвержен риску развития эндометрита, например, перед плановой процедурой на тазовых органах или хирургическим вмешательством, врач может назначить антибиотики, чтобы предотвратить это. Человек должен принимать их точно так, как предписано.
Антибиотики также могут быть предоставлены после внутренней процедуры.Важно также принимать их в соответствии с предписаниями, даже если нет симптомов болезни или инфекции.
После родов, процедур или операции на тазу врач или медсестра должны также дать инструкции о признаках и симптомах инфекции, на которые следует обратить внимание. Лицо, проходящее лечение, должно убедиться, что инструкции поняты, и при необходимости не стесняться задавать вопросы.
Поскольку эндометрит также может быть вызван ИППП, очень важно поддерживать хорошее сексуальное здоровье, особенно с немоногамными партнерами.К ним относятся регулярный скрининг на инфекции, передаваемые половым путем, и постоянное использование барьерных контрацептивов, таких как презервативы.
Эндометрит, если его не лечить, может вызвать следующие осложнения:
- бесплодие
- тазовый перитонит (общая тазовая инфекция)
- абсцесс в тазу или матке
- сепсис (бактерии в кровотоке)
- септический шок
Прогноз для женщины с эндометритом очень хороший, особенно если она лечится антибиотиками.Посещение врача и раннее начало лечения значительно снизят риск осложнений.
Как лечить эндометрит
Эндометриоз относится к гинекологическому заболеванию и представляет собой воспаление слизистой оболочки внутреннего органа, например, матки. Причиной заболевания часто называют инфекции, однако факторами риска являются несоблюдение правил личной гигиены, осложнения при родах и т. Д. Чтобы избежать осложнений и рецидивов заболевания, для лечения эндометрита должен назначить грамотный специалист.
Воспалительный процесс Диагностируется на основании жалоб больного, данных результатов обследования. Если заболевание проявилось после родов или аборта, необходимо с помощью УЗИ обнаружить тромбы или останки плода, вызвавшие воспаление. Если проводится лечение эндометрита в острой форме, чаще всего рекомендуется нахождение в стационаре, так как пациенту потребуется отдых.
Терапия воспалительного процесса требует комплексного подхода. Во-первых, результаты лабораторных исследований по определению типа возбудителя и его чувствительности к определенным группам антибиотиков.Далее рекомендуется конкретный противомикробный препарат, помогающий избавиться от возбудителя. В зависимости от типа и степени тяжести эндометрита назначается дозировка и продолжительность курса.
Часто женщина не обращает внимания на предупреждающие знаки, особенно появляющиеся после родов, в результате чего болезнь переходит из острого в хронический эндометрит, лечение которого будет намного сложнее.
После снятия симптомов употребления лекарств, к терапии добавляются витаминно-тонизирующие препараты.Может быть назначена физиотерапия. Их цель – улучшение гемодинамики органов малого таза, стимуляция активности яичников. Среди методов физиотерапии в этом случае используют магнитотерапию, импульсный ультразвук. Если лечение хронического эндометрита, то к нему добавляется электрофорез с использованием цинка и йода.
Рекомендуется
Что делать, если у вас потрескалась кожа на руках?
Каждый из нас хоть раз в жизни сталкивается с небольшой, но очень, когда трещина на коже на руках.В это время появляются раны разного размера, которые болят и доставляют неудобства, особенно при контакте с водой или моющими средствами. …
Рекомендуются при этом заболевании гормональные препараты, в том числе противозачаточные, так как они все еще могут нести противовоспалительную функцию. Чтобы предотвратить переход заболевания из острого в хроническое, женщине назначают дополнительный курс противомикробных препаратов во время менструации. Подобрать подходящий препарат поможет гинеколог, учитывая при этом как индивидуальные особенности пациента, так и возможные побочные эффекты.
Раннее выявление и лечение эндометрита позволяет добиться полной ремиссии. Рекомендуется своевременно пройти профилактический осмотр у специалиста. Кроме того, в качестве профилактики заболеваний необходимо соблюдать правила личной гигиены, укреплять организм за счет занятий спортом, принимать поливитаминные препараты.
Помимо назначения врача, вы можете использовать и традиционные методы, благодаря которым лечение эндометрита проходит намного быстрее и быстрее.Например, с помощью тампонов, пропитанных соком алоэ. Их нужно наносить 2-3 раза в день по 10-15 минут. Хорошо помогают обыкновенные цветки калины, которые завариваются в кипяток, отвар принимают внутрь несколько раз в день. Это средство, кроме того, стимулирует иммунную систему.
Применяется при многих заболеваниях Зверобой можно применять при эндометрите. Столовую ложку измельченной зелени залить стаканом доведенной до кипения воды и поставить на слабом огне на 10 минут. Отвар процеживают и пьют треть стакана перед едой.
Не только при этом заболевании, но и при ожирении, эрозии шейки матки и других заболеваниях будет полезно облепиховое масло.
Как выбрать лучшее лечение эндометрита?
Лучшее лечение эндометрита зависит от причины опухоли и ее степени тяжести. Во многих случаях лечение выбора являются антибиотиками. Также может помочь лечение инфекции, которая привела к эндометриту. Если состояние возникает после родов или аборта, может потребоваться более экстремальный вид лечения, включая операцию по удалению матки.
Эндометриоз вызывает распространение ткани, которая обычно растет внутри матки, на другие части тела.Эндометрит – это отек и раздражение слизистой оболочки матки. Вы можете заразиться этим заболеванием, если у вас есть инфекция, передающаяся половым путем (ИППП), например хламидиоз, или другая бактериальная инфекция, например туберкулез.Тяжелые роды также могут привести к эндометриту, как и кесарево сечение (кесарево сечение). Процедуры, включающие введение оборудования в матку, также могут привести к заболеванию.
Некоторым женщинам может потребоваться внутривенное введение жидкости в рамках лечения эндометриоза.При лечении эндометрита обычно назначают антибиотики. Метод приема антибиотиков зависит от причины и тяжести эндометрита. Если у вас легкое заболевание, как определил ваш врач, вы можете получить рецепт и лечиться амбулаторно. Обычно вы почувствуете себя лучше в течение нескольких дней после начала лечения эндометрита антибиотиками.Вы все равно должны принимать лекарство, пока оно прописано, чтобы предотвратить повторение инфекции.
Кесарево сечение может привести к эндометриту.В более тяжелых случаях может потребоваться стационарное лечение и внутривенное введение антибиотиков.Ваш врач обычно решает, требуется ли вам такой курс лечения. Если вам нужно сделать кесарево сечение, ваш врач может назначить вам антибиотики в качестве профилактической меры перед процедурой, чтобы снизить вероятность заболевания. Молодым женщинам, особенно подросткам, может потребоваться более бдительный курс лечения, чтобы предотвратить бесплодие после аборта.
Боль в животе может быть признаком эндометрита.Если эндометрит вызван другой инфекцией, вам следует принять лекарства для лечения сопутствующей инфекции. Вы также должны сообщить своим партнерам, если у вас есть ИППП, чтобы они могли получить надлежащее лечение. Покой и, в некоторых случаях, внутривенное введение жидкости также являются частью лечения эндометрита.
Эндометрит может быть заразен в результате инфекции, передающейся половым путем.Могут потребоваться хирургические вмешательства, если в матке остается ткань, вызывающая воспаление. Врачу может потребоваться выполнить процедуру, известную как эвакуация, для удаления любых оставшихся тканей, включая части плаценты, после аборта, выкидыша или живорождения.




 ;
;