ПЕРКУССИЯ И ПАЛЬПАЦИЯ СЕЛЕЗЕНКИ
⇐ ПредыдущаяСтр 14 из 15Следующая ⇒ПЕРКУССИЯ СЕЛЕЗЕНКИ
Следует помнить, что перкуссия селезенки используется лишь для ориентировочного определения размеров селезенки. Перкуссия селезенки проводится в положении больного лежа на спине или на правом боку. При положении на спине больной лежит на койке с низким изголовьем, его руки вытянуты вдоль туловища. Если в положении на боку, то на правом боку, голова его несколько склонена к грудной клетке, левая рука согнута в локтевом суставе, свободно лежит на передней поверхности грудной клетки, правая нога вытянута, левая – согнута в коленном и тазобедренном суставах (рис. 56). Положение больного на правом боку, длинник селезеночной тупости определяем перкуссией от l. axillaris posterior вдоль 10 ребра, навстречу со стороны живота с переходом на 10 ребро (в норме нижний край тупости на 3-4 см выше реберной дуги). Поперечник селезенки определяют на середине длинника (в норме 6 х 4±2 см).
Рис. 56. Определение перкуторных границ селезенки
ПАЛЬПАЦИЯ СЕЛЕЗЕНКИ
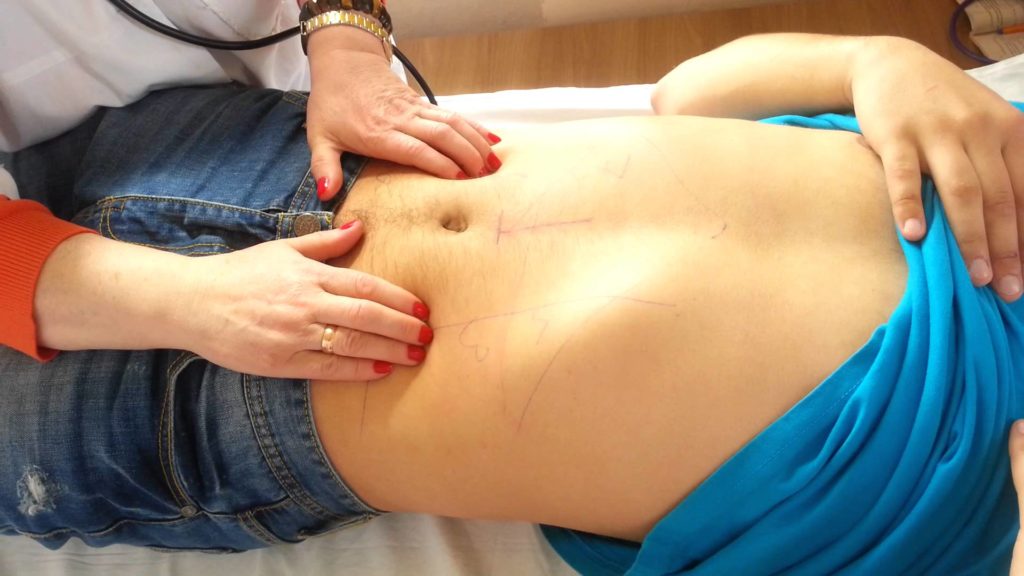
Пальпация селезенки проводится в положении больного лежа на спине или на правом боку. При положении на спине больной лежит на койке с низким изголовьем, его руки вытянуты вдоль туловища. Если в положении на боку, то на правом боку, голова его несколько склонена к грудной клетке, левая рука согнута в локтевом суставе, свободно лежит на передней поверхности грудной клетки, правая нога вытянута, левая – согнута в коленном и тазобедренном суставах. Врач сидит справа от больного лицом к нему. Левая рука врача располагается на левой половине грудной клетки больного между VII и Х ребром и несколько сдавливает ее, ограничивая ее движение при дыхании. Правая рука врача со слегка согнутыми пальцами располагается на переднебоковой поверхности брюшной стенки больного у края реберной дуги. Затем на выдохе больного правая рука врача слегка надавливает брюшную стенку, образуя карман (рис. 57).
Рис. 57. Пальпация селезенки на вдохе
Далее врач предлагает больному сделать глубокий вдох (рис. 58). Этот прием повторяют несколько раз, исследуя доступный пальцам край селезенки.
Рис. 58. Пальпация селезенки на вдохе
При пальпации селезенки обращают внимание на ее размеры, болезненность, плотность, консистенцию, форму, подвижность, определяют наличие вырезок на переднем крае. В норме селезенка не пальпируется.
Увеличенная и пальпируемая селезенка определяется при гепатитах, циррозах печени, сепсисе, болезнях кроветворения.
5.7.ИССЛЕДОВАНИЕ ОРГАНОВ МОЧЕВЫДЕЛЕНИЯ
ПАЛЬПАЦИЯ ПОЧЕК
Пальпируются в положении больного лежа и стоя с наклоненным вперед туловищем.
Лежа: ноги больного слегка согнуты в коленях, руки вдоль туловища, врач сидит справа от больного (рис. 59), пальпация бимануальная.
Левая рука со сложенными вместе пальцами подводится сзади под больного в области 12 ребра, правая рука кладется плашмя на область фланка так, что концы пальцев ниже реберной дуги.
1. На вдохе кожная складка собирается в направлении вниз.
2. На выдохе врач продвигает правую руку к задней стенке брюшной полости до появления ощущения соприкосновения рук.
3. На вдохе почка подойдет под пальцы правой руки, затем врач делает скользящее движение пальцами правой руки вниз. Почка при этом будет прощупываться в виде плотного эластичного образования.
Рис. 59. Пальпация почек при горизонтальном положении больного
В положении стоя «блуждающая» или опущенная почка будет прощупываться легче. Врач сидит перед больным, больной наклоняется кпереди примерно на 30 градусов, моменты пальпации те же (рис. 60).
Рис. 60. Пальпация почек при вертикальном положении больного
Метод поколачивания (рис. 61)
1. Положение больного стоя.
2. Врач правой рукой наносит удары по тыльной поверхности левой руки, наложенной на поясницу пациента, при этом пациент испытывает боль при перерастяжении капсулы почки (острый пиелонефрит, мочекаменная болезнь).
Рис. 61. Применение метода поколачивания (прием Пастернацкого)
ОБРАЗЕЦ ИСТОРИИ БОЛЕЗНИ ПО ТЕМЕ
«ЗАБОЛЕВАНИЯ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА»
I. Паспортная часть
Николаева Ирина Андреевна
Возраст – 52 года
Профессия – инженер – электронщик
Дом. адрес – г. Хабаровск, ул. Мухина 7-33.
Дата поступления – 21 марта 2009 г.
Диагноз при поступлении: язвенная болезнь. Фаза обострения.
II. Жалобы
На момент поступления: на сильные, схваткообразные боли в эпигастральной области (ночные, голодные ), иррадиирующие в область сердца, усиливающиеся после приема пищи через 15-20 минут; возникающую на высоте болей рвоту свежесъеденой пищей, приносящую облегчение. Отрыжку кислым, резкую потерю веса, запоры (стул 2-3 раза в неделю). Распирающие головные боли.
III. Anamnesis morbi
Считает себя больной с весны 2007 года, когда появились ноющие боли в эпигастральной области; чувство тяжести, возникающее после приема пищи, сопровождающееся тошнотой; потерю веса. Обратилась в городскую поликлиннику № 1, где на основании сделанной ФГС ( со слов больной ) был поставлен диагноз гастрита. Назначена терапия: церукал, но-шпа, фамосан, диетотерапия. На фоне терапии наступило улучшение состояния.
В июле 2007 года внезапно появились резкие, непрекращающиеся боли в левом подреберье, иррадиирующие в область сердца и в поясницу; однократно – стул черного цвета, оформленный; сильные головные боли, слабость. Поступила в городскую больницу № 3 на обследование. В результате проведенной ФГС была впервые выявлена (со слов больной) язва луковицы двенадцатиперстной кишки d = 12 мм, было произведено УЗИ органов брюшной полости (со слов больной) изменений не выявлено. Была назначена терапия: диета № 1, фамотидин, алмагель, в/м солкосерил, в/в алоэ; отвар из плодов шиповника, витаминотерапия. На фоне терапии наступило улучшение, остались ноющие боли в эпигастральной области, возникающие через 20 минут после приема пищи.
В январе 2008 г. появилась тошнота, отрыжка кислым. Самостоятельно принимала де-нол и ранитидин, наступило улучшение.
14 марта 2009 г., после сильного стресса (смерть матери) появились сильные, схваткообразные боли в эпигастральной области, иррадиирующие в область сердца, усиливающиеся после приема пищи через 15-20 минут; возникающую на высоте болей рвоту свежесъеденой пищей, приносящую облегчение. Отрыжку кислым, резкую потерю веса, запоры ( стул 2-3 раза в неделю ). Распирающие головные боли.
21 марта 2009 г. поступила в гастроэнтерологическое отделение 301 ОВКГ.
IV. Anamnesis vitae
Родилась в Казахстане, росла и развивалась соответственно возрасту, закончила 11 классов средней школы, после школы закончила ЛИИЖТ.
1. Семейный анамнез и наследственность.
Живет в семье, имеет 2 – х дочерей (обе болеют гастритом). Наследственность не отягощена.
2. Профессиональный анамнез.
Работала инженером в институте вычислительной техники.
3. Бытовой анамнез:
Гигиенический режим соблюдает, питание регулярное и полноценное (соблюдает диету).
4. Эпидемиологический анамнез
: вирусный гепатит, туберкулёз, малярия, тифы, дифтерию, холеру, венерические заболевания отрицает.5. Эмоционально – нервно психический анамнез:
Постоянные стрессы и эмоциональные переживания, связанные с работой.
6. Гинекологический анамнез: климакс с 2003 г.
7. Перенесенные заболевания: операции: в 1974 г. аппендэктомия; в 1983 г. левосторонняя гемиструмэктомия; после родов операция восстановления шейки матки; в 1993 г. удаление 2-х полипов шейки матки.
Состоит на учете в психоневрологическом диспансере с 1994 г.
8. Вредные привычки: курит с 20-ти лет по 10-15 сигарет в день, злоупотребление алкоголем и употребление наркотиков отрицает.
9. Гемотрансфузионный анамнез: гемотрансфузии, инъекции (до поступления в стационар ) за последние 6 месяцев не производились. Контакт с инфекционными больными отрицает.
10. Аллергологический анамнез
11. Страховой анамнез:
Инвалид II группы с 1994 года.
Перкуссия, пальпация и аускультация печени и селезенки
Перкуссия печени
Печень при перкуссии дает тупой звук – тихий (негромкий), короткий (непродолжительный) и высокий по своему тембру. Окружающие органы – сверху легкие, снизу желудок и кишечник – содержат воздух и при перкуссии дают громкий, продолжительный и низкий по тембру звук, обозначаемый сверху как легочный, а снизу как тимпанический. Поэтому печень сверху имеет две границы – относительной и абсолютной тупости. Внизу переднее-нижний край печени, будучи очень тонким и соприкасающийся с газовым пузырем желудка и кишечником, также содержащим в своем просвете газы, образует абсолютную тупость, выявляемую при очень тихой перкуссии.
Практически же и определяют только абсолютную тупость печени, т.е. ту ее часть, которая прилегает к внутренней поверхности брюшной полости в правом подреберье и подложечной области для чего используют тихую перкуссию. Определение верхней границы печени производится по трем линиям: правой окологрудинной (L.parasternalisdextra), срединно-ключичной (L.medioclavicularisdextra) и передней подмышечной (L.axillarisanterior). По правой окологрудинной линии она располагается по верхнему краю шестого ребра, по правой срединно-ключичной – по нижнему краю шесто го ребра, а по правой передней подмышечной линии – по нижнему краю седьмого ребра.
Рис. 67. Перкуторное определение
границ абсолютной печеночной тупости
Нижняя граница печени, помимо вышеуказанных линий, определяется также по передней срединной линии (L.medianaanterior) и по левой окологрудинной линии (L.parasternalissinistra). По передней подмышечной линии нижняя граница печени располагается по нижнему краю десятого ребра, по правой срединно-ключичной линии – по нижнему краю реберной дуги, по правой окологрудинной линии – на 2см ниже края реберной дуги, по передней срединной линии – на границе верхней и средней трети линии, соединяющей мечевидный отросток и пупок, по левой окологрудинной линии – по нижнему краю левой реберной дуги (рис.67).
Помимо определения месторасположения верхней и нижней границ печени по правой передней подмышечной, правой срединно-ключичной и правой окологрудинной линиям определяется высота печеночной тупости по этим же линиям, составляющая, соответственно, 10-12 см, 9-11 см и 8-10 см.
Измерение размеров печени производится по М.Г. Курлову. Для этого определяют по срединно-ключичной линии верхнюю границу печени (первая точка Курлова), нижнюю (2 точка Курлова), затем верхнюю границу по передней срединной линии (третья точка Курлова). Место расположения этой границы определяется условно, по уровню расположения верхней границы по правой срединно-ключичной линии и нижнюю границу также по передней срединной линии (четвертая точка Курлова). Затем определяют нижнюю границу печени по левой реберной дуге (пятая точка Курлова) для чего палец-плессиметр располагают перпендикулярно левой реберной дуге на уровне VІІІ-ІХ ребер и перкуссию производят по краю левой реберной дуги по направлению к точке верхней границы по передней срединной линии. Расстояние между первой и второй точками Курлова, обозначаемое как вертикальный размер печени по правой срединно-ключичной линии, в норме равно в среднем 9±1-2см. Расстояние между третьей и четвертой точками обозначается как вертикальный размер печени по передней серединной линии, который в норме составляет в среднем 8±1-2см. Расстояние между третьей и пятой точками обозначается как косой размер печени по Курлову, который в норме равен 7±1-2см.
Пальпация печени
Пальпация печени производится в соответствии с принципами глубокой, скользящей, методической, топографической пальпации по методу В.П. Образцова, общий смысл которой заключается в том, что, используя глубокое дыхание больного, пальцы пальпирующего создают во время выдоха на передней брюшной стенке карман, в который попадает печень во время вдоха.
Больной должен лежать горизонтально на спине с вытянутыми ногами и невысоким изголовьем, его руки должны быть согнуты в локтях и сложены на передней части грудной клетки, так как такое положение их ограничивает подвижность ребер в стороны, а печени – вверх и вниз при глубоком дыхании больного (рис.68).
Первый момент пальпации: левой рукой охватывают правую половину грудной клетки больного в нижних отделах так, чтобы большой палец левой руки располагался спереди, а четыре остальные – сзади грудной клетки. Это ограничивает ее подвижность, усиливает движение диафрагмы и печени. Кисть правой пальпирующей руки кладут плашмя на область правого подреберья так, чтобы второй-пятый пальцы находились на одной линии, т.е. были слегка согнуты, располагались между правой срединно-ключичной и окологрудинной линиями на 2-3см ниже уже найденной нижней границы печени при перкуссии. Второй и третий моменты – образование кожной складки и кармана путем оттягивания кожи вниз и погружения во время выдоха пальпирующих пальцев в глубь правого подреберья. Четвертый момент – пальпация печени: оставляя правую руку в глубине правого подреберья, больного просят сделать глубокий вдох, во время которого пальпирующие пальцы слегка разгибаются и делают небольшое движение кверху навстречу опускающейся во время вдоха печени. Последняя, попадая в образующийся карман, выходит из него при дальнейшем движении печени, оказывая тактильное давление на кончики пальпирующих пальцев правой руки.
Рис.68.Пальпация нижнего края печени
У здорового человека печень пальпируется в 88% случаев, а нижний край ее по правой срединно-ключичной линии находится на уровне реберной дуги, по правой окологрудинной линии – ниже последней на 2см. При гепатитах, холангитах, амилоидозе, раке печени, лейкозах, гемолитических анемиях нижний край печени выявляется значительно ниже.
После определения локализации нижнего края печени определяют его форму, консистенцию, очертания и болезненность. По форме край печени у здоровых людей острый или закругленный, мягкий, как консистенция языка, ровный и безболезненный. При гепатитах он становится толще, плотнее и чувствительнее, при циррозах печени – более заостренным (особенно при микронодулярном циррозе), довольно плотным и не очень болезненным (чувствительным он бывает при макронодулярном и билиарном циррозе). При метаболических поражениях печени (жировом гепатозе, амилоидозе и др.) край печени округлый, тугоэластической консистенции и безболезненный.
В норме край печени ровный. При гепатитах он также чаще всего остается ровным, но его очертания меняются при циррозе и раке печени, когда край ее становится неровным. Аналогичным образом меняется и поверхность печени, которую оценивают после пальпации нижнего края. Для этой цели пальпирующие пальцы правой руки укладывают плашмя на область правого подреберья таким образом, чтобы ладонные поверхности концевых фаланг, обладающие наибольшей чувствительностью, располагались над поверхностью печени, т.е. выше места расположения нижнего края печени. Затем медленно производят вращательные движения над печенью, оценивая всю доступную ее поверхность. У здоровых людей и при диффузных поражениях печени воспалительным процессом (гепатит) или метаболического характера (жировой гепатоз) поверхность печени гладкая, при макронодилярном циррозе печени, эхинококкозе, сифилисе и злокачественных новообразованиях она становится бугристой и величина бугров может колебаться от 1 до 5см, а при микронодулярном циррозе бугристость небольшая (от 1 до 5мм), но с большой распространенностью неровности.
При значительном скоплении жидкости в брюшной полости или метеоризме пальпацию печени целесообразно производить и в вертикальном положении больного, который должен стоять, наклонившись вперед, и глубоко дышать. Методика пальпации печени такая же, как и в лежачем положении. При асците для определения местонахождения переднего края печени применяют толчкообразную пальпацию. Технически она выполняется следующим образом: кончики второго-пятого пальцев пальпирующей руки в слегка согнутом состоянии устанавливают между правой срединно-ключичной и окологрудинной линиями чуть ниже края реберной дуги и производят легкий толчок вглубь правого подреберья, оставляя кончики пальцев на передней брюшной стенке в ожидании «ответной реакции печени». При значительном накоплении жидкости в брюшной полости печень, будучи фиксирована с диафрагмой, находится как бы наплаву в виде льдины. При толчке, если край печени находится напротив пальцев пальпирующей руки, печень отходит кзади, а затем возвращается и ударяет передним краем в кончики пальцев.
Толчкообразная пальпация может выполняться и в горизонтальном положении, но симптом «плавающей льдинки» лучше выявляется в вертикальном положении больного.
Уменьшенную в размерах печень при ее сморщивании не удается прощупать, так как она скрыта за реберным краем, но при перкуссии ее можно обнаружить по уменьшению высоты печеночной тупости.
При пальпации печени необходимо обращать внимание и на ее болезненность в момент ощупывания. Болезненность печени при пальпации чаще всего наблюдается при застое в ней крови, появлении воспалительных изменений в печени, во внутри- или внепеченочных желчных ходах, при приступах желчнокаменной болезни, а также при поражении нервных окончаний неопластическим или перивисцеральным процессом. Она болезненная также при хроническом активном гепатите, макронодулярном, первичном и вторичном билиарном циррозе печени, при сифилитическом поражении и эхинококнозе. В меньшей степени отмечается болезненность при ощупывании печени у больных хроническим персистирующим гепатитом и микронодулярным циррозом печени.
Пальпация желчного пузыря
Положение больного при пальпации желчного пузыря такое же, как и при пальпации печени. «Зона проекции» желчного пузыря находится на передней брюшной стенке, на месте пересечения наружного края правой прямой мышцы живота с правой реберной дугой (так называемая пузырная точка). Пальпаторное исследование желчного пузыря проводится с использованием дыхательных движений большим пальцем правой руки, который располагают мякотью по направлению вглубь правого подреберья. Установку большого пальца правой руки в пузырной точке под реберной дугой производят во время выдоха. Затем больного просят произвести глубокий вдох и в этот момент печень опускается, а желчный пузырь соприкасается с пальпирующим пальцем. Пальпация одним большим пальцем предложена Гленаром, но подобную пальпацию можно производить одновременно двумя «большими» пальцами, верхушки которых расположены рядом друг с другом.
К числу нестандартных методов пальпации желчного пузыря относится ощупывание последнего в положении больного на левом боку, когда врач располагается за спиной пациента, погружая полусогнутые пальцы правой руки вглубь правого подреберья. При этом тыльная часть кисти находится на нижнее части грудной клетки, а кончики пальцев рук – на правом подреберье (Chiray). Если желчный пузырь не прощупавается при классическом положении больного на спине и в не совсем стандартном положении на левом боку, то можно попытаться прощупать его у больного в стоячем положении с легким наклоном туловища вперед, когда исследующее лицо становится за спиной больного и погружает полусогнутые пальцы правой руки под реберную дугу (Glouzal).
При глубокой пальпации печени ниже края последней иногда определяется увеличенный желчный пузырь грушевидной формы, эластической консистенции с довольно значительной маятникообразной смещаемостью по отношению к оси исследуемого органа. Это может быть при раке головки поджелудочной железы (симптом Курвуазье), водянке желчного пузыря при закупорке последнего камнем или выраженной гипотонической дискинезии желчного пузыря.
Аускультация печени
Выслушивание печени производится в зоне ее абсолютной тупости, т.е. между L.L.axillarisanterior,medioclavicularisdextra,parasternalisdextra,medianaanterioretparasternalissinistra. При местном перитоните, посттравматическом перигепатите в этой зоне иногда выслушивается шум трения брюшины.
Перкуссия селезенки
Для определения места расположения селезенки и ее размеров (поперечного и продольного) перкуторно находят четыре точки: 1 – верхняя, 2 – нижняя, 3 – передняя и 4 – задняя (рис.69). Первая точка определяется путем перкуссии с 3-4 межреберья по средней подмышечной линии слева (L.axillarismediasinistra) сверху вниз, идя от ясного легочного звука (по межреберьям) к тупому. У здорового человека верхняя граница селезенки (1-я точка) располагается по нижнему краю ІХ ребра, нижняя (2-я точка) – по нижнему краю ХІ ребра. Место расположения последней определяют тихой перкуссией так же по средней подмышечной линии слева, но идя снизу вверх от гребня подвздошной линии до появления тупого звука. Расстояние между 1-й и 2-й точками – это поперечник селезенки, он равен 4-6см. Далее определяют переднюю границу селезенку (3-я точка) для чего палец – плессиметр располагают перпендикулярно Х ребру (на передней брюшной стенке на середине расстояния между пупком и левой реберной дугой). Направление перкуссии от пупка к Х ребру и далее по нему до появления тупого звука. В норме 3-я точка располагается на 2см кнаружи от передней подмышечной линии. Для определения 4-й точки палец-плессиметр располагается также перпендикулярно Х ребру в «районе» лопаточной линии. Перкуссия производится по Х ребру в направлении к селезенке до появления тупого звука. У здорового человека 4-я точка располагается по задней подмышечной линии, а расстояние между ней и 3-й точкой (длинник селезенки) составляет 6-8см.
Рис. 69.Схема перкуссии селезеночной тупости
Пальпация селезенки
Принцип пальпации селезенки аналогичен пальпаторному исследованию печени.
Рис. 70. Пальпация селезенки.
Больной должен лежать на правом боку с несколько согнутой левой ногой и отведенной вперед левой рукой. Врач сидит на стуле справа у постели больного, лицом к нему. Пальпация селезенки бимануальная: кисть левой руки плашмя укладывается на нижнюю часть грудной клетки на левую реберную дугу и слегка сдавливает эту зону, чтобы ограничить движение грудной клетки в стороны во время вдоха и усилить движение вниз диафрагмы и селезенки. Концевые фаланги 2-5 пальцев правой руки располагают параллельно переднему краю селезенки на 3см ниже его месторасположения, найденного при перкуссии. Второй и третий моменты пальпации – образование кожной складки и «карманов»: во время выдоха, когда расслабляется передняя брюшная стенка, кончики пальцев пальпирующей руки оттягивают кожу по направлению к пупку (образование кожной складки), а затем их погружают вглубь живота по направлению к левому подреберью (образование кармана). Четвертый момент – ощупывание селезенки: по завершению образования «кармана», которое осуществляется в конце выдоха, больного просят произвести глубокий вдох. Левая рука в это время слегка надавливает на нижнюю часть грудной клетки и левую реберную дугу, а пальцы пальпирующей руки несколько расправляются и делают небольшое встречное движение по направлению к селезенке. Если селезенка увеличена, то она попадает в карман и дает определенное тактильное ощущение (рис.70). В случае пальпации селезенки отмечают ее локализацию (в сантиметрах от края реберной дуги), консистенцию, форму и болезненность.
У здорового человека селезенка недоступна пальпации, поскольку передний ее край находится на 3-4 см выше реберной дуги, но если селезенка пальпируется даже у края реберной дуги, она уже увеличена в 1,5 раза.
Увеличение селезенки (спленомегалия) наблюдается при гепатитах, циррозе печени, холангитах, тифах, малярии, лейкозах, гемолитической анемии, тромбозе селезеночной вены и др. При острых инфекционных заболеваниях, например, брюшном тифе, или остром застое крови в селезенке она сохраняет свою мягкую консистенцию, а при хронических заболеваниях с вовлечением ее в патологический процесс – становится плотной.
Край селезенки при ее увеличении чаще всего сохраняет слегка закругленную форму и в подавляющем большинстве случаев при пальпации безболезненный. Болевые ощущения появляются при остром развитии патологического процесса в виде травматического повреждения селезенки или тромбоэмболического процесса.
Пальпаторное исследование поверхности увеличенной селезенки производят легкими скользящими вращательными, либо сгибающее-разгибающими движениями над ее поверхностью. Обычно поверхность селезенки гладкая, но иногда бывает неровной из-за рубцов от бывших инфарктов или травматических повреждений.
Аускультация селезенки
Выслушивание селезенки производится над зоной ее проекции, определяемой при помощи перкуссии. При этом в некоторых случаях над областью селезенки можно выслушать шум трения брюшины, появляющийся при местном ее воспалении у больных инфарктом селезенки вследствие тромбоэмболических поражений ее сосудов.
ИССЛЕДОВАНИЕ СЕЛЕЗЕНКИ — Студопедия
Перкуссия селезенки(рис.10f) проводится по левой средней подмышечной линии тихой перкуссией сверху вниз от ясного легочного звука до тупого и далее до тимпанита, отмечая границы тупости по верхнему краю пальца-плессиметра. Селезеночная тупость находится в норме между 1Х-Х1 ребрами (поперечник) и в среднем составляет 4-6 см. От середины поперечника по Х ребру перкутируют в обе стороны, располагая палец-плессиметр перпендикулярно ребру, до исчезновения звука селезеночной тупости. Таким образом определяют длинник, который в норме составляет 6-8 см.
Селезеночную тупость можно начинать определять и с длинника, располагая палец перпендикулярно Х ребру по реберной дуги спереди назад, а затем от его середины вверх и вниз, определяют поперечник.
Пальпация селезенки(рис.10a,b,c,d)проводится после перкуссии. Можно пальпировать двумя методами.
Первый метод аналогичен пальпации печени. Больной находится в положении лежа на спине. Ладонь правой пальпирующей руки располагается плашмя в левом фланке живота так, чтобы основание ее было направлено к лобку, а кончики 2-5 пальцев находились на уровне реберной дуги. Ладонь левой руки располагается вдоль реберной дуги (большой палец направлен в сторону мечевидного отростка, а 2-5 пальцы охватывают задне-боковую часть) и несколько сдавливает ее для ограничения боковых движений грудной клетки во время пальпации. Тем самым увеличивается дыхательная экскурсия левого купола диафрагмы, а следовательно, и селезенки. Во время вдоха делается кожная складка в направлении противоположном предполагаемой пальпации. Во время выдоха правая рука плавно погружается вглубь живота под реберную дугу, формируя карман. Во время глубокого вдоха пальцы правой руки удерживают неподвижно вглубине живота, оказывая сопротивление выталкивающему движению брюшой стенки. Если селезенка доступна пальпации, то во время выдоха нижний полюс ее проскальзывает под пальцами или наталкивается на кончики пальцев.
Пальпация вторым методом (по Сали) проводится в положении на правом боку. При этом правая нога больного выпрямлена, а левая согнута в коленном суставе и слегка приведена к туловищу, обе руки кладутся под правую щеку. В остальном пальпация проводится методом, описанным выше.
В норме селезенка не пальпируется. Если удалось пропальпировать селезенку, то обращают внимание на ее консистенцию, поверхность, болезненность, форму, наличие вырезок.
Селезенка пальпируется в случае ее опущения или увеличения.
Опущение селезенки иногда встречается при левостороннем гидро- и пневмотораксе.
Увеличение селезенки (спленомегалия) в сочетании с увеличенными лимфоузлами и гепатомегалией определяется при некоторых острых и хронических инфекциях, сепсисе, инфекционном эндокардите, гемобластозах и системных заболеваниях.
Одновременное увеличение печени и селезенки встречается при циррозах и активном гепатите, гемолитической анемии. Изолированное увеличение селезенки наблюдается при тромбозе селезеночной или воротной вены, развитии опухоли или кисты селезенки.
При острых инфекционных и септических процессах селезенка мягкой консистенции, при циррозе, лейкозе. амилоидозе – плотная. Болезненность чаще связана с периспленитом или быстрым увеличением и растяжением капсулы. Бугристая поверхность характерна для инфаркта селезенки, эхинококкоза, сифилиса, опухолевого процесса.
Чтобы отдифференцировать увеличение селезенки и левой почки необходимо провести пальпацию в положении стоя. Тогда селезенка отходит назад и ее пальпация затруднена, а опущенная или увеличенная почка, наоборот, более доступна пальпации.
Заключение: Границы селезеночной тупости: верхняя – на уровне 1Х ребра, нижняя – на уровне Х1 ребра. Передняя граница селезеночной тупости не выходит за linea costoarticularis sinistra. Размеры селезеночной тупости: поперечник – 6 см, длинник – 8 см.
Селезенка не пальпируется.
ИССЛЕДОВАНИЕ ПОЧЕК.
Пальпация.
Пальпация почек может производится в при различном положении больного: на спине, на боку (по Израэлю), стоя, сидя, в коленно-локтевом положении и т.д. В большинстве случаев, почки пальпируют лежа. При этом больной лежит на спине с вытянутыми ногами; руки располагаются на груди, мышцы живота максимально расслаблены. Желательно проводить исследование после опорожнения кишечника. Применяется диафрагмально-инспираторный способ с применением глубокой бимануальной (двумя руками) пальпации (рис.11).
Вначале ощупывают правую почку. Ладонь пальпирующей правой руки кладут продольно на правый фланк живота кнаружи от края прямой мышцы так, чтобы кончики сомкнутых и слегка согнутых пальцев находились чуть ниже реберной дуги перпендикулярно брюшной стенке. Ладонь левой руки с сомкнутыми и выпрямленными пальцами подкладывают в поперечном направлении под правую половину поясницы между ребрами и крылом подвздошной кости рядом с длинной мышцей спины (рис.11-1). Больной при исследовании должен дышать ровно и глубоко, используя брюшной тип дыхания. На выдохе правую руку плавно погружают в брюшную полость и постепенно, в течение нескольких дыхательных циклов, пытаются достигнуть пальцами задней стенки брюшной полости (рис.11-2). Одновременно активными приподнимающими движениями пальцев левой руки оказывают давление на поясничную область, стараясь приблизить заднюю брюшную стенку в направлении пальпирующей правой руки. При значительном опущении почки нижний полюс ее или вся почка прощупываются уже на этом этапе пальпации. В случае, если контакт между пальцами обеих рук через толщу поясничной области установлен, а почка не обнаружена, просят больного сделать глубокий вдох животом, не напрягая мышц брюшной стенки (рис.11-3). Почка, смещаясь вниз, достигает пальцев правой руки и проходит под ними. Врач, ощутив соприкосновение с почкой, слегка придавливает ее пальцами к задней брюшной стенке и скользит вниз по поверхности почки, производя ее ощупывание.
Пальпацию необходимо проводить очень осторожно, чтобы не усилить или не спровоцировать боль и не вызвать у больного болезненных ощущений.
Для пальпации левой почки правую ладонь кладут на левый фланк живота, а левую руку проводят дальше за позвоночник и подкладывают пальцы в поперечном направлении под левую половину поясницы (симметрично пальпации правой почки). Пальпация проводится аналогично вышеописанному.
У крупных больных можно пальпировать левую почку, поменяв положение рук. Подсаживаются ближе к больному, слегка наклоняясь корпусом в его сторону и немного откинувшись назад. Левая рука кладется сверху, а правая заводится под поясницу больного.
Почки можно пальпировать и в положении стоя (по методу С.П.Боткина). При этом больной чуть наклоняет туловище вперед. Врач сидит на стуле перед больным. Методика такая же, как и при пальпации лежа на спине. В силу тяжести при вертикальном положении почки смещаются ниже, что позволяет лучше выявить их опущение, однако пальпация затрудняется из-за плохого раслабления мышц брюшного пресса.
Иногда почку удается удержать между пальцами обеих рук, что позволяет более тщательно определить её свойства и степень смещаемости в разных направлениях. При этом выявляется симптом баллотирования (прием Гюйона): легкий толчок правой рукой по почке спереди передается на ладонь левой руки, лежащей на пояснице, и, наоборот, толчок пальцами левой руки по почке сзади ощущается ладонью правой руки спереди.
В норме почки, как правило, не пальпируются, за исключением случаев резкого похудания и дряблой брюшной стенки, что чаще случается у женщин. У астеников иногда удается нащупать нижний полюс правой почки, которая в норме расположена ниже левой. Почки становятся доступны пальпации при нефроптозе, патологической подвижности и при увеличении органа в 1,5-2 раза.
Нащупав почки, определяют их форму, размеры, консистенцию, характер поверхности, подвижность и наличие болезненности.
В норме почки округлой бобовидной формы, с гладкой поверхностью, плотноэластической консистенции, безболезненны, упруги длинник составляет около 12 см, поперечник – около 6 см.
К патологическим пальпаторным признакам относится, кроме опущения, выраженная болезненность, увеличение органа, изменение консистенции, потеря подвижности из-за спаечных процессов.
Увеличение размеров одной из почек чаще всего бывает при гидронефрозе и опухолевом поражении. При раке поверхность почки бугристая, консистенция повышенной плотности, подвижность ограничена. При гидронефрозе поверхность гладкая, мягкая консистенция, иногда флюктуирует при пальпации. Увеличение одновременно обеих почек чаще бывает при поликистозе. В этом случае при пальпации определяется неровность поверхности и мягкоэластичная консистенция.
Опущение почек также может быть одно- и двусторонним. Различают три степени нефроптоза.
При первой степени на высоте вдоха пальпируется 1/3-1/2 нижней части почки, удержать руками ее не удается, на выдохе выскальзывает вверх.
При второй степени почка пальпируется целиком, ее можно захватить и удерживать руками, при этом скользящими движениями пальцев правой руки сверху вниз по поверхности почки врач определяет ее физические свойства.
При третьей степени нефроптоза почка свободно перемещается в разных направлениях и даже за позвоночник в противоположную сторону “блуждающая” почка.
При асците, выраженном ожирении и метеоризме проникновение в глубину брюшной полости затруднено. В этих случаях можно применить метод баллотирующей пальпации. Исследование проводят в положении лежа. Положение рук – как и при глубокой пальпации почек. Пальцами правой руки наносят со стороны поясницы короткие и сильные толчки по направлению ко второй верхней руке (или наоборот). Значительно увеличенную и подвижную почку можно таким образом приблизить к передней брюшной стенке и пропальпировать.
Пальпируемую почку необходимо отличать от соседних органов: печени, желчного пузыря, селезенки, печеночного или селезеночного изгиба толстой кишки. Прежде всего, для почки характерна бобовидная форма, плотная консистенция. Характерные особенности смежных органов описаны в соответствующих разделах.
Существуют характерные места болезненности в проекции почек и мочеточников – болевые точки. Для их определения применяется проникающая пальпация, при этом глубоко вводят указательный или средний палец в симметричных точках. Различают почечные и мочеточниковые точки.
Среди почечных выделяют, в свою очередь, передние и задние: передняя находится непосредственно под реберной дугой у переднего конца Х ребра, задняя – в месте пересечения нижнего края CII ребра и наружного края длинных мышц спины.
Мочеточниковые точки разделяют на верхние и нижние: верхняя в месте пересечения наружных краев прямой мышцы живота с пупочной линией, нижняя – в месте пересечения гребешковой линии с наружным краем прямой мышцы живота или с вертикальной линией, проходящей через лобковый бугорок. Передние точки прощупываются в положении больного на спине, задние – в положении сидя. Болезненность при пальпации точек свидетельствует о наличии патологического процесса, чаще всего воспалительного происхождения.
Перкуссия. Перкуссия над областью почек, прикрытых спереди петлями кишечника, дает тимпанический звук. При значительном увеличении почки она отодвигает петли кишечника, при этом над ней выслушивается тупой звук.
На практике применяют метод поколачивания. Исследование проводят в положении стоя, сидя, при необходимости и в положении лежа. Врач встает позади больного, кладет ладонь левой руки в продольном направлении на поясницу в области ХII ребра и наносит по её тыльной поверхности короткие отрывистые нарастающей силы удары ребром правой ладони (вначале слабые, затем более сильные). В зависимости от того, появляются ли у пациента в момент нанесения ударов болевые ощущения и насколько они оказываются интенсивными, симптом поколачивания расценивается как отрицательный, слабоположительный, резкоположительный. Возникновение болезненности наблюдается у больных мочекаменной болезнью, пиелонефритом, паранефритом. Однако он неспецифичен.
Появление при поколачивания чувствительности или боли в области почек с последующим кратковременным появлением или усилением эритроцитурии называется положительным симптом Пастернацкого.
Вторым вариантом положительного симптома Пастернацкого считается возникновение болей в поясничной области при резком перемещении тела пациента из положения “стоя на носках” в положение “стоя на пятках”.
Заключение: почки не пальпируются. Болезненность при пальпации в области почечных и верхних и нижних мочеточниковых точек отсутствует. Симптом Пастернацкого отрицательный с обеих сторон.
Пальпация селезенки: алгоритм и техника
Селезенка – непарный орган, что располагается в левой части брюшной полости. Передняя часть органа прилежит к желудку, а задняя – к почке, надпочечнику и кишечнику.
Строение селезенки
В составе селезенки определяется серозный покров и собственная капсула, последняя образована сочетанием соединительной ткани, мышечных и эластических волокон.
Капсула переходит в остов органа, разделяя пульпу (паренхиму) на отдельные “островки” при помощи трабекул. В пульпе (на стенках артериол) располагаются круглые либо овальные узелки лимфоидной ткани (лимфоидные фолликулы). В основе пульпы лежит ретикулярная ткань, что наполнена разнообразными клетками: эритроцитами (в большинстве распадающимися), лейкоцитами и лимфоцитами.
Функции органа
- Селезенка участвует в лимфопоэзе (то есть является источником лимфоцитов).
- Участвует в кроветворной и иммунных функциях организма.
- Разрушение отработавших тромбоцитов и эритроцитов.
- Депонирование крови.
- На ранних этапах эмбриогенеза работает как орган кроветворения.
То есть орган выполняет множество важных функций, а потому для определения патологий на начальных этапах обследования необходимо прежде всего выполнение пальпации и перкуссии селезенки.
Очередность проведения пальпации внутренних органов
После сбора жалоб, анамнеза и общего осмотра врач, как правило, приступает к физическим методам исследования, к которым относят пальпацию и перкуссию.
Различают:
- Поверхностную пальпацию, при которой выявляется болезненность той или иной области, напряжение мускулов живота, отечность, разнообразные уплотнения и образования (грыжи, опухоли, узлы). Осуществляют ее путем легкого давления полусогнутыми пальцами, начиная от левой подвздошной области против часовой стрелки.
- Глубокую пальпацию, осуществляемую в следующей последовательности: слепая кишка, подвздошная кишка (конечная ее часть), ободочная кишка (восходящий и нисходящий отделы), поперечно-ободочный отдел кишечника, желудок, печень, поджелудочная, селезенка, почки, проводят с применением глубокого проникновения пальцев доктора в брюшную полость.
В случае подозрения на наличие болезней селезенки (либо ее увеличение вследствие болезней печени) обязательно проведение перкуссии, пальпации печени и селезенки.
Общие правила пальпации
Прощупывание (пальпация) селезенки – один из наиболее информативных физических методик исследования, проводимых врачом. В случае незначительного увеличения органа, когда селезенку нелегко прощупать, доктор обязательно рекомендует прохождение УЗИ для подтверждения/опровержения предполагаемой патологии у ребенка либо взрослого.
Положение больного:
- Лежа на спине (в такой позиции проводится пальпация печени и селезенки).
- Лежа на правом боку. Правая рука располагается под головой, а левая должна быть согнута в локте и уложена на грудь (данная методика именуется пальпацией селезенки по Сали). Причем голова больного должна быть слегка наклонена к груди, правая нога прямая, а левую ногу следует согнуть в тазобедренном и коленном суставах.
Пальпация селезенки: алгоритм
- Свою левую руку доктор должен расположить так, чтобы она находилась в левой части грудной клетки обследуемого, в промежутке между 7-м и 10-м ребром в соответствии с подмышечными линиями, и оказывать небольшое давление. При этом пальцы правой руки должны быть полусогнуты и расположены на левой реберной дуге таким образом, чтобы средний палец прилежал к 10-му ребру.
- Когда больной вдыхает, кожу сдвигают вниз с образованием складки кожи.
- После выдоха рука врача проникает вглубь живота (брюшной полости).
- Пациент по просьбе врача глубоко вдыхает, при этом под воздействием диафрагмы селезенка перемещается вниз. В случае ее увеличения пальцы доктора натолкнутся на ее нижний полюс. Такое действие необходимо повторить несколько раз.
Трактовка результатов
При нормальных условиях (у здоровых людей) селезенка не пальпируется. Исключением являются астеники (чаще женщины). Прощупать селезенку в иных случаях можно при опущении диафрагмы (пневмоторакс, плевриты) и спленомегалии, то есть увеличении размеров органа. Подобное состояние чаще наблюдается при следующих состояниях:
- Болезнях крови.
- Хронических патологиях печени (здесь спленомегалия является признаком портальной гипертензии либо гепатолиенального синдрома).
- Хронических и острых инфекционных процессах (эндокардит инфекционный, малярия, тиф, сепсис).
- Болезнях соединительной ткани.
- Инфарктах либо абсцессах селезенки.
Чаще всего пальпация даже увеличенной селезенки безболезненна. Исключением являются инфаркты органа, быстрое растяжение капсулы, периспленит. В этих случаях селезенка становится крайне чувствительной (то есть болезненной при пальпации).
При циррозе печени и других хронических патологиях край селезенки плотный, при острых же процессах – мягкий.
Консистенция обычно мягкая при острых инфекциях, при хронических инфекциях и циррозе печени становится плотной.
Соответственно степени увеличения органа пальпирующаяся часть может быть меньшей либо большей величины, и то, насколько селезенка вышла из-под ребер, может указывать на истинную степень увеличения органа. Так, на относительно небольшое увеличение указывает выход края органа из-под реберной дуги на 2-7 сантиметров, что наблюдается при острых инфекциях (тиф, менингит, сепсис, крупозная пневмония и так далее) либо хронических патологиях (болезни сердца, циррозы, эритремия, лейкемия, анемии) и невыясненной этиологии, что чаще возникает у молодых людей (возможно при наследственном сифилисе, рахите)
Соответственно плотности прощупываемого края селезенки (при ее увеличении) возможно сделать выводы о давности процесса. То есть чем дольше присутствует воспаление в органе, тем плотнее и тверже ее паренхима, из чего следует, что при острых процессах край селезенки более мягок и эластичен, чем при хронических.
При слишком больших размерах органа, когда нижний край определяется в полости таза, провести пальпацию селезенки очень просто, и не требуется специальных навыков.
В случае спленомегалии в результате новообразования при пальпации селезенки (точнее ее margo crenatus) определяются зазубрины (от 1 до 4). Подобный диагностический признак указывает на наличие амилоидоза, лейкемии (миелогенной хронической либо псевдолейкемии), малярии, кист и эндотелиом.
То есть при проведении пальпации селезенки доктор имеет возможность оценить состояние ее поверхности, обнаружить отложение фибрина (как, например, при периспленитах), разнообразные выпячивания (что бывает, например, при абсцессах, геморрагических и серозных кистах, эхинококкозе) и определить плотность тканей. При абсцессах часто обнаруживается и зыбление. Все определяемые при пальпации сведения крайне ценные как для постановки диагноза болезни самой селезенки, так и определения болезней, которые могли привести к спленомегалии.
В норме селезенка расположена в районе левого подреберья, длинная ось ее расположена по ходу десятого ребра. Орган имеет овальную (бобовидную) форму.
Селезенка в детском возрасте
Размеры селезенки в норме в зависимости от возраста:
- Новорожденные: ширина – до 38 миллиметров, длина – до 40 миллиметров.
- 1-3 года: длина – до 68 миллиметров, ширина – до 50 миллиметров.
- 7 лет: длина – до 80 миллиметров, ширина – до 55 миллиметров.
- 8-12 лет: ширина – до 60 миллиметров, длина – до 90 миллиметров.
- 15 лет: ширина – до 60 миллиметров, а длина – 100-120 миллиметров.
Следует помнить, что пальпация селезенки у детей, равно как и у взрослых, должна быть безболезненной, кроме того, в норме селезенка у ребенка не определяется. Описанные выше размеры не являются абсолютными, то есть небольшие отклонения в сторону уменьшения/увеличения размеров органа не стоит расценивать как патологию.
Перкуссия селезенки
Данный метод используют для оценки размеров (границ) органа.
Больного укладывают в правое полубоковое положение с руками, расположенными над головой, при этом ноги едва согнуты в тазобедренных и коленных суставах. Перкутировать следует, переходя от ясного к тупому звуку, применяя тихие перкуссионные удары.
Проведение перкуссии
- Палец-плессиметр необходимо установить на краю реберной дуги с левой стороны тела, перпендикулярно 10-му ребру.
- Проводят слабую перкуссию по 10-му ребру, вначале от реберной дуги (левой) до появления глухого звука (притупления). В месте перехода звука делают на коже отметку. Затем перкутируют от подмышечной линии (задней) кпереди до появления притупления звука и также ставят отметку на коже.
- Длина отрезка между отметками – это длинник селезенки (соответственно 10-му ребру). В норме данный показатель составляет 6-8 сантиметров.
- От середины длинника проводят перпендикуляры к десятому ребру и по ним производят дальнейшую перкуссию для определения поперечника селезенки, что в норме колеблется от 4 до 6 сантиметров.
- В норме передняя часть селезенки (то есть ее край) не должен заходить медиальнее линии, что соединяет свободный конец 11-го ребра и грудино-ключичное сочленение. Стоит отметить, что вычисление размеров селезенки при помощи перкуссии – очень приблизительный показатель. Размеры органа записывают как дробь, где числитель – это длинник, а знаменатель – поперечник селезенки.
|
ТОП 10: |
⇐ ПредыдущаяСтр 35 из 62Следующая ⇒ Перкуссия печени Печень при перкуссии дает тупой звук – тихий (негромкий), короткий (непродолжительный) и высокий по своему тембру. Окружающие органы – сверху легкие, снизу желудок и кишечник – содержат воздух и при перкуссии дают громкий, продолжительный и низкий по тембру звук, обозначаемый сверху как легочный, а снизу как тимпанический. Поэтому печень сверху имеет две границы – относительной и абсолютной тупости. Внизу переднее-нижний край печени, будучи очень тонким и соприкасающийся с газовым пузырем желудка и кишечником, также содержащим в своем просвете газы, образует абсолютную тупость, выявляемую при очень тихой перкуссии. Практически же и определяют только абсолютную тупость печени, т.е. ту ее часть, которая прилегает к внутренней поверхности брюшной полости в правом подреберье и подложечной области для чего используют тихую перкуссию. Определение верхней границы печени производится по трем линиям: правой окологрудинной (L. parasternalis dextra), срединно-ключичной (L. medioclavicularis dextra) и передней подмышечной (L. axillaris anterior). По правой окологрудинной линии она располагается по верхнему краю шестого ребра, по правой срединно-ключичной – по нижнему краю шесто го ребра, а по правой передней подмышечной линии – по нижнему краю седьмого ребра.
Рис. 67. Перкуторное определение границ абсолютной печеночной тупости
Нижняя граница печени, помимо вышеуказанных линий, определяется также по передней срединной линии (L. mediana anterior) и по левой окологрудинной линии (L. parasternalis sinistra). По передней подмышечной линии нижняя граница печени располагается по нижнему краю десятого ребра, по правой срединно-ключичной линии – по нижнему краю реберной дуги, по правой окологрудинной линии – на 2см ниже края реберной дуги, по передней срединной линии – на границе верхней и средней трети линии, соединяющей мечевидный отросток и пупок, по левой окологрудинной линии – по нижнему краю левой реберной дуги (рис.67). Помимо определения месторасположения верхней и нижней границ печени по правой передней подмышечной, правой срединно-ключичной и правой окологрудинной линиям определяется высота печеночной тупости по этим же линиям, составляющая, соответственно, 10-12 см, 9-11 см и 8-10 см. Измерение размеров печени производится по М.Г. Курлову. Для этого определяют по срединно-ключичной линии верхнюю границу печени (первая точка Курлова), нижнюю (2 точка Курлова), затем верхнюю границу по передней срединной линии (третья точка Курлова). Место расположения этой границы определяется условно, по уровню расположения верхней границы по правой срединно-ключичной линии и нижнюю границу также по передней срединной линии (четвертая точка Курлова). Затем определяют нижнюю границу печени по левой реберной дуге (пятая точка Курлова) для чего палец-плессиметр располагают перпендикулярно левой реберной дуге на уровне VІІІ-ІХ ребер и перкуссию производят по краю левой реберной дуги по направлению к точке верхней границы по передней срединной линии. Расстояние между первой и второй точками Курлова, обозначаемое как вертикальный размер печени по правой срединно-ключичной линии, в норме равно в среднем 9±1-2см. Расстояние между третьей и четвертой точками обозначается как вертикальный размер печени по передней серединной линии, который в норме составляет в среднем 8±1-2см. Расстояние между третьей и пятой точками обозначается как косой размер печени по Курлову, который в норме равен 7±1-2см. Пальпация печени Пальпация печени производится в соответствии с принципами глубокой, скользящей, методической, топографической пальпации по методу В.П. Образцова, общий смысл которой заключается в том, что, используя глубокое дыхание больного, пальцы пальпирующего создают во время выдоха на передней брюшной стенке карман, в который попадает печень во время вдоха. Больной должен лежать горизонтально на спине с вытянутыми ногами и невысоким изголовьем, его руки должны быть согнуты в локтях и сложены на передней части грудной клетки, так как такое положение их ограничивает подвижность ребер в стороны, а печени – вверх и вниз при глубоком дыхании больного (рис.68). Первый момент пальпации: левой рукой охватывают правую половину грудной клетки больного в нижних отделах так, чтобы большой палец левой руки располагался спереди, а четыре остальные – сзади грудной клетки. Это ограничивает ее подвижность, усиливает движение диафрагмы и печени. Кисть правой пальпирующей руки кладут плашмя на область правого подреберья так, чтобы второй-пятый пальцы находились на одной линии, т.е. были слегка согнуты, располагались между правой срединно-ключичной и окологрудинной линиями на 2-3см ниже уже найденной нижней границы печени при перкуссии. Второй и третий моменты – образование кожной складки и кармана путем оттягивания кожи вниз и погружения во время выдоха пальпирующих пальцев в глубь правого подреберья. Четвертый момент – пальпация печени: оставляя правую руку в глубине правого подреберья, больного просят сделать глубокий вдох, во время которого пальпирующие пальцы слегка разгибаются и делают небольшое движение кверху навстречу опускающейся во время вдоха печени. Последняя, попадая в образующийся карман, выходит из него при дальнейшем движении печени, оказывая тактильное давление на кончики пальпирующих пальцев правой руки.
Рис.68. Пальпация нижнего края печени
У здорового человека печень пальпируется в 88% случаев, а нижний край ее по правой срединно-ключичной линии находится на уровне реберной дуги, по правой окологрудинной линии – ниже последней на 2см. При гепатитах, холангитах, амилоидозе, раке печени, лейкозах, гемолитических анемиях нижний край печени выявляется значительно ниже. После определения локализации нижнего края печени определяют его форму, консистенцию, очертания и болезненность. По форме край печени у здоровых людей острый или закругленный, мягкий, как консистенция языка, ровный и безболезненный. При гепатитах он становится толще, плотнее и чувствительнее, при циррозах печени – более заостренным (особенно при микронодулярном циррозе), довольно плотным и не очень болезненным (чувствительным он бывает при макронодулярном и билиарном циррозе). При метаболических поражениях печени (жировом гепатозе, амилоидозе и др.) край печени округлый, тугоэластической консистенции и безболезненный. В норме край печени ровный. При гепатитах он также чаще всего остается ровным, но его очертания меняются при циррозе и раке печени, когда край ее становится неровным. Аналогичным образом меняется и поверхность печени, которую оценивают после пальпации нижнего края. Для этой цели пальпирующие пальцы правой руки укладывают плашмя на область правого подреберья таким образом, чтобы ладонные поверхности концевых фаланг, обладающие наибольшей чувствительностью, располагались над поверхностью печени, т.е. выше места расположения нижнего края печени. Затем медленно производят вращательные движения над печенью, оценивая всю доступную ее поверхность. У здоровых людей и при диффузных поражениях печени воспалительным процессом (гепатит) или метаболического характера (жировой гепатоз) поверхность печени гладкая, при макронодилярном циррозе печени, эхинококкозе, сифилисе и злокачественных новообразованиях она становится бугристой и величина бугров может колебаться от 1 до 5см, а при микронодулярном циррозе бугристость небольшая (от 1 до 5мм), но с большой распространенностью неровности. При значительном скоплении жидкости в брюшной полости или метеоризме пальпацию печени целесообразно производить и в вертикальном положении больного, который должен стоять, наклонившись вперед, и глубоко дышать. Методика пальпации печени такая же, как и в лежачем положении. При асците для определения местонахождения переднего края печени применяют толчкообразную пальпацию. Технически она выполняется следующим образом: кончики второго-пятого пальцев пальпирующей руки в слегка согнутом состоянии устанавливают между правой срединно-ключичной и окологрудинной линиями чуть ниже края реберной дуги и производят легкий толчок вглубь правого подреберья, оставляя кончики пальцев на передней брюшной стенке в ожидании «ответной реакции печени». При значительном накоплении жидкости в брюшной полости печень, будучи фиксирована с диафрагмой, находится как бы наплаву в виде льдины. При толчке, если край печени находится напротив пальцев пальпирующей руки, печень отходит кзади, а затем возвращается и ударяет передним краем в кончики пальцев. Толчкообразная пальпация может выполняться и в горизонтальном положении, но симптом «плавающей льдинки» лучше выявляется в вертикальном положении больного. Уменьшенную в размерах печень при ее сморщивании не удается прощупать, так как она скрыта за реберным краем, но при перкуссии ее можно обнаружить по уменьшению высоты печеночной тупости. При пальпации печени необходимо обращать внимание и на ее болезненность в момент ощупывания. Болезненность печени при пальпации чаще всего наблюдается при застое в ней крови, появлении воспалительных изменений в печени, во внутри- или внепеченочных желчных ходах, при приступах желчнокаменной болезни, а также при поражении нервных окончаний неопластическим или перивисцеральным процессом. Она болезненная также при хроническом активном гепатите, макронодулярном, первичном и вторичном билиарном циррозе печени, при сифилитическом поражении и эхинококнозе. В меньшей степени отмечается болезненность при ощупывании печени у больных хроническим персистирующим гепатитом и микронодулярным циррозом печени. Пальпация желчного пузыря Положение больного при пальпации желчного пузыря такое же, как и при пальпации печени. «Зона проекции» желчного пузыря находится на передней брюшной стенке, на месте пересечения наружного края правой прямой мышцы живота с правой реберной дугой (так называемая пузырная точка). Пальпаторное исследование желчного пузыря проводится с использованием дыхательных движений большим пальцем правой руки, который располагают мякотью по направлению вглубь правого подреберья. Установку большого пальца правой руки в пузырной точке под реберной дугой производят во время выдоха. Затем больного просят произвести глубокий вдох и в этот момент печень опускается, а желчный пузырь соприкасается с пальпирующим пальцем. Пальпация одним большим пальцем предложена Гленаром, но подобную пальпацию можно производить одновременно двумя «большими» пальцами, верхушки которых расположены рядом друг с другом. К числу нестандартных методов пальпации желчного пузыря относится ощупывание последнего в положении больного на левом боку, когда врач располагается за спиной пациента, погружая полусогнутые пальцы правой руки вглубь правого подреберья. При этом тыльная часть кисти находится на нижнее части грудной клетки, а кончики пальцев рук – на правом подреберье (Chiray). Если желчный пузырь не прощупавается при классическом положении больного на спине и в не совсем стандартном положении на левом боку, то можно попытаться прощупать его у больного в стоячем положении с легким наклоном туловища вперед, когда исследующее лицо становится за спиной больного и погружает полусогнутые пальцы правой руки под реберную дугу (Glouzal). При глубокой пальпации печени ниже края последней иногда определяется увеличенный желчный пузырь грушевидной формы, эластической консистенции с довольно значительной маятникообразной смещаемостью по отношению к оси исследуемого органа. Это может быть при раке головки поджелудочной железы (симптом Курвуазье), водянке желчного пузыря при закупорке последнего камнем или выраженной гипотонической дискинезии желчного пузыря. Аускультация печени Выслушивание печени производится в зоне ее абсолютной тупости, т.е. между L. L. axillaris anterior, medioclavicularis dextra, parasternalis dextra, mediana anterior et parasternalis sinistra. При местном перитоните, посттравматическом перигепатите в этой зоне иногда выслушивается шум трения брюшины. Перкуссия селезенки Для определения места расположения селезенки и ее размеров (поперечного и продольного) перкуторно находят четыре точки: 1 – верхняя, 2 – нижняя, 3 – передняя и 4 – задняя (рис.69). Первая точка определяется путем перкуссии с 3-4 межреберья по средней подмышечной линии слева (L. axillaris media sinistra) сверху вниз, идя от ясного легочного звука (по межреберьям) к тупому. У здорового человека верхняя граница селезенки (1-я точка) располагается по нижнему краю ІХ ребра, нижняя (2-я точка) – по нижнему краю ХІ ребра. Место расположения последней определяют тихой перкуссией так же по средней подмышечной линии слева, но идя снизу вверх от гребня подвздошной линии до появления тупого звука. Расстояние между 1-й и 2-й точками – это поперечник селезенки, он равен 4-6см. Далее определяют переднюю границу селезенку (3-я точка) для чего палец – плессиметр располагают перпендикулярно Х ребру (на передней брюшной стенке на середине расстояния между пупком и левой реберной дугой). Направление перкуссии от пупка к Х ребру и далее по нему до появления тупого звука. В норме 3-я точка располагается на 2см кнаружи от передней подмышечной линии. Для определения 4-й точки палец-плессиметр располагается также перпендикулярно Х ребру в «районе» лопаточной линии. Перкуссия производится по Х ребру в направлении к селезенке до появления тупого звука. У здорового человека 4-я точка располагается по задней подмышечной линии, а расстояние между ней и 3-й точкой (длинник селезенки) составляет 6-8см.
Рис. 69. Схема перкуссии селезеночной тупости
Пальпация селезенки Принцип пальпации селезенки аналогичен пальпаторному исследованию печени. Рис. 70. Пальпация селезенки. Больной должен лежать на правом боку с несколько согнутой левой ногой и отведенной вперед левой рукой. Врач сидит на стуле справа у постели больного, лицом к нему. Пальпация селезенки бимануальная: кисть левой руки плашмя укладывается на нижнюю часть грудной клетки на левую реберную дугу и слегка сдавливает эту зону, чтобы ограничить движение грудной клетки в стороны во время вдоха и усилить движение вниз диафрагмы и селезенки. Концевые фаланги 2-5 пальцев правой руки располагают параллельно переднему краю селезенки на 3см ниже его месторасположения, найденного при перкуссии. Второй и третий моменты пальпации – образование кожной складки и «карманов»: во время выдоха, когда расслабляется передняя брюшная стенка, кончики пальцев пальпирующей руки оттягивают кожу по направлению к пупку (образование кожной складки), а затем их погружают вглубь живота по направлению к левому подреберью (образование кармана). Четвертый момент – ощупывание селезенки: по завершению образования «кармана», которое осуществляется в конце выдоха, больного просят произвести глубокий вдох. Левая рука в это время слегка надавливает на нижнюю часть грудной клетки и левую реберную дугу, а пальцы пальпирующей руки несколько расправляются и делают небольшое встречное движение по направлению к селезенке. Если селезенка увеличена, то она попадает в карман и дает определенное тактильное ощущение (рис.70). В случае пальпации селезенки отмечают ее локализацию (в сантиметрах от края реберной дуги), консистенцию, форму и болезненность. У здорового человека селезенка недоступна пальпации, поскольку передний ее край находится на 3-4 см выше реберной дуги, но если селезенка пальпируется даже у края реберной дуги, она уже увеличена в 1,5 раза. Увеличение селезенки (спленомегалия) наблюдается при гепатитах, циррозе печени, холангитах, тифах, малярии, лейкозах, гемолитической анемии, тромбозе селезеночной вены и др. При острых инфекционных заболеваниях, например, брюшном тифе, или остром застое крови в селезенке она сохраняет свою мягкую консистенцию, а при хронических заболеваниях с вовлечением ее в патологический процесс – становится плотной. Край селезенки при ее увеличении чаще всего сохраняет слегка закругленную форму и в подавляющем большинстве случаев при пальпации безболезненный. Болевые ощущения появляются при остром развитии патологического процесса в виде травматического повреждения селезенки или тромбоэмболического процесса. Пальпаторное исследование поверхности увеличенной селезенки производят легкими скользящими вращательными, либо сгибающее-разгибающими движениями над ее поверхностью. Обычно поверхность селезенки гладкая, но иногда бывает неровной из-за рубцов от бывших инфарктов или травматических повреждений. Аускультация селезенки Выслушивание селезенки производится над зоной ее проекции, определяемой при помощи перкуссии. При этом в некоторых случаях над областью селезенки можно выслушать шум трения брюшины, появляющийся при местном ее воспалении у больных инфарктом селезенки вследствие тромбоэмболических поражений ее сосудов. Лабораторные методы Функциональные пробы печени 1. Углеводный обмен. В печени синтезируется гликоген. При ее поражении количество гликогена уменьшается, однако оценить содержание гликогена в печени можно только при биопсии и дальнейшем гистохимическом исследовании. Очевидно, что это не используется в клинике. Оценить степень поражения печени по показателям содержания глюкозы в крови также невозможно, так как этот показатель зависит в большей степени от состояния поджелудочной железы. В диагностических целях применяют тест с нагрузкой галактозой: больному утром натощак дают выпить 40 грамм галактозы в 200 мл воды. Поскольку этот углевод может быть утилизирован только печенью, то при ее поражениях галактоза будет выделяться с мочой. В норме в моче, собранной за 4 часа, количество галактозы не должно превышать 3-х грамм. При этом через 1 час после приема галактозы содержание сахара в крови повышается на 50% от исходных цифр (в 1,5 раза), а через 2 часа его уровень нормализуется. При поражении паренхимы печени нормализации содержания сахара в крови не будет. 2. Белковый обмен. В печени синтезируются все альбумины и, частично, глобулины крови, многие белковые факторы свертывающей системы крови, протекают реакции переаминирования, дезаминирования и трансаминирования аминокислот, синтезируется мочевина из аммиака и т.п. При поражении печени наблюдаются явления диспротеинемии. Это выявляется белковоосадочными пробами: сулемовой, тимоловой, пробой Вельтмана. Пробы основаны на том, что при увеличении количества глобулинов уменьшается коллоидная устойчивость белков плазмы и при добавлении к плазме электролитов выпадают осадки. В норме сулемовая проба составляет 1,8-2,2 мл, тимоловая – от 0 до 4 единиц (она отражает увеличение бета-липопротеидов и бывает повышенной при острых гепатитах). Кроме этого при поражении печени уменьшается содержание альбуминов, снижается альбумино-глобулиновый коэффициент (в норме 1,2-2,0), содержание протромбина (норма 0,8-1,1). Методом электрофореза можно более точно изучить белковый спектр крови (белковые фракции глобулинов). 3. Липидный обмен. В печени синтезируются фосфолипиды, холестерин, эфиры холестерина, липопротеиды. При поражении печени происходит снижение коэффициента эстерификации холестерина (в норме 0,6-0,7). Он отражает соотношение количества эфиров холестерина к общему содержанию его в крови. При очень тяжелых поражениях наблюдается и гипохолестеринемия (норма 3,9-5,2 ммоль/л). 4. Обезвреживающая функция печени. В печени происходит обезвреживание различных веществ. В клинической практике для оценки обезвреживающей функции печени используют пробу Квика-Пытеля (пробу с бензойнокислым натрием). Больному дают утром натощак выпить 4 грамма бензойнокислого натрия, который в печени соединяется с аминокислотой глицином и образует гиппуровую кислоту. В норме за 4 часа с мочой должно выделиться не менее 3-3,5 грамм гиппуровой кислоты (70-75% от введенного бензойнокислого натрия). 5. Выделительная функция. Она оценивается бромсульфалеиновой пробой, пробой с зеленым индоцианом или билирубином. При проведении бромсульфалеиновой пробы внутривенно вводят бромсульфалеин из расчета 5мг/кг веса тела. Через 3 минуты берут первую порцию крови (этот показатель принимают за 100%), а через 45 минут – вторую. В крови через 45 минут должно быть не более 5% от первоначальной концентрации бромсульфалеина. 6. Определение активности ферментов. При поражении печени увеличивается активность ферментов крови. Повышается активность аспарагиновой (АСТ) и аланиновой трансаминаз (АЛТ), лактатдегидрогеназы (особенно 5-й фракции фермента), гамма-глутамилтранспептидазы, сорбитолдегидрогеназы, орнитинкарбомоилтрансферазы. Если АСТ и АЛТ не являются органоспецифическими ферментами, то орнитинкарбомоилтрансфераза это органоспецифический фермен встречаемый только в печени. При механической желтухе увеличивается активность щелочной фосфатазы. Этот фермент отражает синдром холестаза. Если все перечисленные ферменты при поражении печени повышаются и отражают синдром цитолиза гепатоцитов, то активность псевдохолинэстеразы при тяжелом поражении печени наоборот – снижается. 7. Пигментный обмен. В норме в плазме крови содержится 8,55-20,52 мкмоль/л общего билирубина, в т.ч. содержание прямого билирубина не больше 2,55 мкмоль/л. 8. Обмен микроэлементов. При острых гепатитах может увеличиваться содержание в крови сывороточного железа, а при механической желтухе – меди. |
Пальпация и перкуссия селезенки. — Студопедия
пальпация глубокая скользящая,пpоводят в положении больного на спине или на пpавом боку,с согнутыми в коленях ногами.Левой pукой,положенной на область 7-10 левых pебеp фиксиpуют гpудную клетку.Пpавую pуку кладут плашмя на живот и пальпируют на высоте вдоха.У здоpового-не пальпиpуется,опpеделение ее нижнего полюса хаpактеpизует увеличение оpгана в 1,5 pаза.Пpи значительном увеличении(пpи хpоническом миелолейкозе,сублейкемичеком миелозе)ее полюс спускается в бpюшную полость-пpощупывается ее пеpедний кpай(pовный,зазубpенный),консистенцию(плотная,мягкая),чувствительность(болезненная,безболезненная),смещаемость(подвижная,неподвижная),повеpхность(гладкая,неpовная,бугpистая).Она подвижна,смещаема пpи пальпации.Перкуссия по Курлову(лежа при неполном повороте на правый бок).По 10 межреберью от позвоночника-длинник(6-8 см).Сверху от передней подмышечной к задней подмышечной линии-попеpечник(4-6 см).В ноpме селезеночная тупость между 9 и 11 pебpами.
Пальпация почек.Симптом Пастернацкого.Исследование мочевого пузыря.
выполняют в положении больного стоя,лежа в горизонтальном положении,на боку.При увеличении определяют поверхность,размер,форму,подвижность,болезненность.В норме пальпируется только нижний сегмент правой почки у астеников,при хорошем расслаблении мышц брюшной стенки.Пальпация глубокая,с использованием дыхатедьных движений больного(одна рука держит больного сзади,другая погружается в живот).Полностью почки можно пальпировать при их дистонии или опущении(нефроптоз).Умеренное увеличение-при воспалительном процессе,бугристость и сильное увеличение-при опухоли,поликистозе,опухоли.Болезненность почки при поколачивании по пояснице ребром ладони в области XII ребра-при мочекаменной болезни,воспалительном процессе(пиелонефрит,гидронефроз) в почке.Мочеточники в норме не пальпируются.Мочевой пузырь пальпируется когда он наполнен и поднимается над лонными костями.Его перкусию проводят от пупка сверху вниз по срединной линии,палец-плессиметр кладут параллельно лобку.
Пальпация селезенки и перкуссия по Курлову: размеры в норме
Селезенка является непарным органом, расположенным в левой верхней части брюшной полости. Она выполняет в организме несколько важных функций, являясь хранилищем запасов крови и вырабатывая иммунные клетки – лимфоциты. При заболеваниях данного органа происходят различные изменения в его структуре. И чтобы распознать их, осуществляется пальпация селезенки. На данный момент различают несколько методик, позволяющих пальпаторно и перкуссионно определить различные патологии строения селезенки. От правильности их выполнения во многом зависят результаты диагностики.
Что такое пальпация селезенки?
При пальпации селезенки больной должен лежать на правом боку или на спине, руки его должны располагаться вдоль туловища, ноги вытянуты
Пальпация – это процедура прощупывания органа через кожу брюшной полости. Уже много лет эта методика является основой диагностики заболеваний селезенки. Именно на основании пальпации специалист ставит предварительный диагноз и направляет пациента на дополнительное обследование.
До изобретения аппаратных диагностических методик (УЗИ, МРТ, КТ) врач исследовал органы брюшной полости пациента исключительно с помощью своих пальцев, выполняя пальпацию и перкуссию (простукивание).
Селезенка располагается в левой части брюшной полости и практически полностью скрыта ребрами. Но, несмотря на это, опытный специалист без труда проведет процедуру пальпации. В случае воспаления орган увеличивается в размерах. В некоторых случаях речь идет об увеличении в два или три раза. В таком случае прощупать селезенку может даже сам пациент, однако для определения степени патологии следует обратиться к профессионалу.
Профессиональная пальпация селезенки преследует такие цели:
- Позволяет оценить размеры и форму органа. При отклонении данных показателей от нормы специалист может предположить развитие того или иного заболевания.
- Консистенция. Если селезенка становится твердой, то это свидетельствует о наличии воспалительного процесса.
- Подвижность. В норме орган эластичен и довольно подвижен. Снижение подвижности может свидетельствовать о развитии серьезной патологии.
- Болевой синдром. Проявление болезненности при пальпации, физических нагрузках или в состоянии покоя является плохим признаком.
Перед тем, как приступить к пальпации, врач может осуществить сбор анамнеза, благодаря чему ему удастся предположить вероятную причину сбоя в работе органа. Далее, ощупав пораженное место, специалист подтверждает или отвергает предварительный диагноз.
Опытный доктор способен на ощупь определить следующие состояния:
- увеличение органа на фоне борьбы с инфекционным поражением организма,
- инфаркт,
- разрыв селезенки и т. д.
Пальпация позволяет специалисту определить количество жидкости, скопившейся в органе, предположив развитие внутреннего кровотечения. Помимо этого, пальпаторно можно выявить другие патологии органов желудочно-кишечного тракта.
Виды физического исследования селезенки и методика их проведения
После того, как специалист осуществит сбор анамнеза, он переходит к физическому исследованию селезенки. Различают два вида данной методики:
- Поверхностная пальпация. Предполагает выявление болезненности той или иной области органа, а также степень напряжения мышц живота. Позволяет определить отечность тканей, наличие уплотнений и новообразований. Таким образом удается выявить узлы, грыжи и опухоли. Процедура выполняется полусогнутыми пальцами и проводится против часовой стрелки.
- Глубокая пальпация. Предполагает более сильное механическое воздействие на орган. Таким образом специалисту удается прощупать ткани, расположенные поблизости к селезенке, выявив целый ряд функциональных нарушений.
Если врач имеет подозрения на развитие болезней селезенки, то пациенту выполняется несколько аналогичных методик:
- непосредственная пальпация селезенки,
- пальпация печени,
- перкуссия селезенки.
Техника поверхностной пальпации
Пальпация проводится либо правой рукой, либо обеими руками одновременно
Проводится тогда, когда орган увеличился в размерах или же изменились его границы. Специалисты называют данный вид пальпаторного исследования ориентировочным. Методика позволяет осуществить проверку состояния следующих критериев:
- мышечный тонус брюшной стенки,
- степень расхождения околопупочных мышц,
- болезненность,
- форму и границы селезенки.
Перед тем, как процедура будет начата, пациент ложится на спину и вытягивает руки вдоль туловища. В некоторых случаях больному следует лечь на правый бок. Процедура имеет следующие особенности проведения:
- пальпация осуществляется натощак и после полного опорожнения кишечника,
- пациенту следует ровно и глубоко дышать, делая вдохи ртом, при этом напряжение брюшной стенки должно отсутствовать,
- врач кладет руки на область брюшного пресса пациента, после чего начинает аккуратно прощупывать различные отделы живота,
- пальпация проводится либо правой рукой, либо обеими руками одновременно,
- воздействие на ткани живота следует осуществлять ладонью с сомкнутыми и выпрямленными пальцами, кисть при этом остается мягкой и гибкой, практически расслабленной,
- движения должны быть плавными, скользящими, для ощупывания применяются концевые фаланги,
- очень важно, чтобы в процессе пальпации принимала участие только кисть.
Перкуссия по Курлову
Эта методика применяется для того чтобы определить границы органа. Для этого больной должен быть уложен на бок, руки его располагают над головой, а ноги незначительно сгибают в коленных и тазобедренных суставах. Врач пальцами выстукивает место расположения селезенки, прислушиваясь к изменению звука.
Основой перкуссии является изменение звука от ясного к тупому. При этом специалисту следует использовать тихие перкуссионные удары. Для правильного определения размеров органа очень важна тщательно выработанная интенсивность ударов.
Алгоритм проведения перкуссии предполагает следующие этапы:
- Палец, по которому будут осуществляться удары, называется плессиметром. Его устанавливают на край реберной дуги, расположенной с левой стороны грудины. Важно держать его строго перпендикулярно 10-му ребру. По этому пальцу врач ударяет пальцем другой руки. Изменение возникающего звука позволяет определить границы внутреннего органа.
- Далее начинается выполнение слабой перкуссии, интенсивность которой нарастает до тех пор, пока не появится явный глухой звук. В том месте, где проявился подобный переход, на коже пациента делается соответствующая отметка. Именно она определяет границу органа.
- Следующей зоной перкуссии является подмышечная линия. Палец-плессиметр проводится вдоль нее до тех пор, пока звук не притупится. Здесь также устанавливается отметка.
- Отрезок между полученными отметками и является длинником селезенки. Обычно измерение проводится по десятому ребру.
- От середины полученного длинника, перпендикулярно десятому ребру, выполняются дальнейшие простукивания. Таким образом удается определить поперечник органа.
Если селезенка пациента не воспалена и не является увеличенной от рождения, то ее край не должен доходить до средней линии живота.
Перкуторное определение границ органа дает лишь приблизительные результаты, потому врач всегда направляет пациента на прохождение дополнительного обследования. Данные исследования записываются в виде дроби, где числителем выступает длинник селезенки, а знаменателем – ее поперечник.
При каких симптомах проводится пальпация?
При появлении боли в левой части живота следует проверить селезенку
Пальпация является основой диагностики болезней селезенки. Эта процедура позволяет специалисту определить курс дальнейших действий. Она проводится в следующих случаях:
- при возникновении у пациента жалоб на боль в левой части живота,
- при визуальном увеличении органа,
- в случае изменения цвета кожного покрова.
Кроме того, существует целый ряд заболеваний, течение которых осложняется заболеваниями селезенки. При подозрении на развитие у пациента такого недуга также проводится пальпация селезенки.
Размеры в норме
Зная нормальные размеры данного органа, специалист безошибочно определяет наличие той или иной патологии. У детей и взрослых подобные данные в значительной степени отличаются.
Размеры селезенки у детей
В зависимости от возраста размеры данного органа у детей меняются:
- у новорожденных длина селезенки не должна превышать 40 мм при ширине в 3,8 см,
- для детей трехлетнего возраста нормальные размеры составляют около 7 см в длину и 5 в ширину,
- у семилетних детей селезенка имеет длину – 78-80 мм, ширина органа не должна превышать 55 мм,
- в период с 8 до 12 лет нормальные размеры селезенки могут доходить до 60 мм в ширину при длине около 90 мм,
- ширина органа у подростков 15-ти лет остается прежней, а длина увеличивается до 120 мм.
У взрослых показатели почти не отличаются от размеров органа в подростковом возрасте. Размеры селезенки по Курлову допускают увеличение органа еще на пару сантиметров.
Как пропальпировать селезенку в домашних условиях?
Если селезенка хорошо пальпируется, это свидетельствует о ее опущении и увеличении в размерах
Пальпация и перкуссия селезенки – это довольно сложные методики, при неправильном выполнении которых можно нанести организму человека значительный вред. При воспалении данного органа лучше не оказывать на него лишних механических воздействий, а потому пальпацией должен заниматься исключительно специалист.
Многие пациенты стремятся самостоятельно осуществить пальпацию органа, чего делать не рекомендуется. Перед процедурой пациент должен занять определенную позу и полностью расслабиться, чего невозможно достичь при самостоятельном прощупывании органа.
Следует понимать, что в норме прощупать данный орган является довольно сложным процессом, а у большинства здоровых людей селезенка не пальпируется.
Если орган хорошо пальпируется, то это свидетельствует о его опущении и увеличении в размерах. Подобное может наблюдаться при инфекционном поражении организма, циррозе печени и лейкозе, поэтому при подозрениях на развитие патологии следует немедленно обратиться к специалисту.
PPT – Abdominal Exam PowerPoint Presentation, скачать бесплатно
Abdominal Exam • Осмотр • Аускультация • Перкуссия • Пальпаторная перкуссия включает перкуссию диапазона печени, легкую и глубокую пальпацию, пальпацию края печени, кончика селезенки, почек и аорты. Абдоминальное обследование проводится, когда пациент лежит на спине под углом 90 °. Порядок обследования имеет решающее значение. Аускультируйте ПЕРЕД пальпацией!
ЖИВОТНОЕ: Осмотр Брюшная полость должна быть открыта для надлежащего осмотра.Пациента следует обнажить от нижней части грудной клетки до передних подвздошных ости с двух сторон.
124: Аускультация • Аускультация может выполняться с диафрагмой или колоколом; большинство экзаменаторов используют диафрагму. Вы должны слушать не менее 10-15 секунд и отмечать высоту и частоту кишечных звуков. Если вы не слышите никаких кишечных звуков, вам следует послушать в течение двух полных минут, прежде чем вы сможете заявить, что у пациента нет кишечных звуков. Звуки кишечника должны раздаваться каждую секунду или каждые 12 секунд.• Примечание: во время абдоминального исследования аускультация проводится перед пальпацией.
Перкуссия 125-126 Перкуссия: левую и правую брюшную полость следует перкуссировать выше и ниже пупка. Большинство экзаменаторов будут воздействовать на 8 или более зон.
Перкуторно: Объем печени Объем печени оценивается перкуссией. Помните, что легче услышать переход от резонанса к тупости – поэтому продолжайте перкуссию от зон резонанса к зонам тупости.Верхняя граница: По среднеключичной линии начинайте толкать грудную клетку, двигаясь вниз к животу примерно от ½ до 1 см за раз. Обратите внимание, где ноты перкуссии меняются от резонансных до глухих. Нижняя граница: по среднеключичной линии начните перкуссию ниже unbillicus и продолжайте движение вверх, пока не появится тупость. Расстояние между двумя областями, где впервые встречается тупость, – это промежуток печени. Размах печени обычно составляет от 6 до 12 см по среднеключичной линии.
Интервал печени: тест с царапиной Начинайте с тех же участков над и под печенью, что и при перкуссии.Вместо того, чтобы слегка постучать, почешите, двигая пальцем взад и вперед, одновременно слушая печень. Поскольку в твердых телах звук проводится лучше, чем в воздухе, когда слышны более громкие звуки, вы находитесь над печенью. Отметьте верхнюю и нижнюю границы диапазона печени по среднеключичной линии
Пальпация живота 128, 129. Легко пальпируйте все 4 квадранта. Нажмите примерно на 1 см. Не забывайте смотреть на лицо пациента во время пальпации, чтобы увидеть, нет ли болезненности.
Пальпация: глубоко, все 4 квадранта Следует использовать две руки.Нажмите вниз примерно на 4 см.
Пальпация: печень Встаньте на правый бок пациента. Положите левую руку за правую сторону пациента под областью 11 и 12 ребер. Нажмите вверх левой рукой. Положите правую руку на живот пациента намного ниже того места, где вы ударили по краю печени.
130-131: Пальпация печени: альтернативный метод При пальпации печени можно пальпировать живот обеими руками. Пальцами одной руки вы пальпируете, а другой рукой давите на тыльную поверхность другой руки.Таким образом, руку, которую вы используете для пальпации, не нужно использовать для давления.
132-133: Пальпация: Селезенка • Пальпация: Селезенка (правильно – положение, вдохи, пальпация на самом глубоком вдохе, 1 рука под левой стороной, 1 ощущение) • Пальпация: Селезенка (если не пальпируется, положение лежа на правой стороне )
ПАЛЬПАЦИЯ СЕЛЕЗЕНЫ Правый боковой пролежень
135-136: Пальпация почек RL Правая почка (глубоко вдохнуть, захватить почку, выдохнуть, медленно отпустить почку Левая почка (глубоко вдохнуть) , захватите почку, выдохните, медленно отпустите почку)
137: Пальпация: брюшная аорта Пальпация: брюшная аорта (ощупать левую и правую стенки аорты) В правильном порядке: осмотр, аускультация, перкуссия и пальпация брюшной полости. Обследование проводилось при 0 °.
Абдоминальное обследование, осмотр, аускультация, перкуссия, пальпатор
Презентация на тему: «Осмотр брюшной полости, аускультация, перкуссия, пальпатор» – стенограмма презентации:
1 Абдоминальное исследование Осмотр Аускультация Перкуссия Пальпация Перкуссия
включает перкуссию диапазона печени, легкую и глубокую пальпацию, пальпацию края печени, кончика селезенки, почек и аорты.Абдоминальное обследование проводится, когда пациент лежит на спине под углом 90o. Абдоминальное обследование состоит из осмотра, аускультации, перкуссии, включая перкуссию диапазона печени, легкой и глубокой пальпации, пальпации края печени, кончика селезенки, почек и аорты. Абдоминальное обследование проводится, когда пациент лежит на спине под углом 90 °. Порядок обследования имеет решающее значение. Аускультируйте ПЕРЕД пальпацией!
2 ЖИВОТ: Осмотр Брюшная полость должна быть открыта для надлежащего осмотра.Пациента следует обнажить от нижней части грудной клетки до передних подвздошных ости с двух сторон. ЖИВОТ: Осмотр Брюшная полость должна быть открыта для надлежащего осмотра. Пациента следует обнажить от нижней части грудной клетки до передних подвздошных ости с двух сторон.
3 124: Аускультация Аускультация может проводиться с диафрагмой или колоколом; большинство экзаменаторов используют диафрагму. Вы должны послушать хотя бы несколько секунд и обратить внимание на высоту и частоту кишечных звуков.Если вы не слышите никаких кишечных звуков, вам следует послушать в течение двух полных минут, прежде чем вы сможете заявить, что у пациента нет кишечных звуков. Звуки кишечника должны раздаваться каждую секунду или каждые 12 секунд. Примечание. Во время обследования брюшной полости перед пальпацией проводится аускультация. 124: Аускультация. Аускультация может проводиться с помощью диафрагмы или колокола; большинство экзаменаторов используют диафрагму. Вы должны послушать хотя бы несколько секунд и обратить внимание на высоту и частоту кишечных звуков. Если вы не слышите никаких кишечных звуков, вам следует послушать в течение двух полных минут, прежде чем вы сможете заявить, что у пациента нет кишечных звуков.Звуки кишечника должны раздаваться каждую секунду или каждые 12 секунд. Примечание: во время обследования брюшной полости перед пальпацией проводится аускультация.
4 Перкуссия Перкуссия Перкуссия: нужно перкуссировать левую и правую часть живота выше и ниже пупка. Большинство экзаменаторов будут воздействовать на 8 или более зон. Примечание: эта перкуссия выполняется как экранирующий маневр. Позже перкуссия печени: следует перкуссировать левую и правую брюшную полость выше и ниже пупка.Большинство экзаменаторов будут воздействовать на 8 или более зон.
5 Перкуссия: объем печени
Объем печени оценивается перкуссией. Помните, что легче услышать переход от резонанса к тупости – поэтому продолжайте перкуссию от зон резонанса к зонам тупости. Верхняя граница: По среднеключичной линии начинайте толкать грудную клетку, двигаясь вниз к животу примерно от ½ до 1 см за раз.Обратите внимание, где ноты перкуссии меняются от резонансных до глухих. Нижняя граница: по среднеключичной линии начните перкуссию ниже unbillicus и продолжайте движение вверх, пока не появится тупость. 127: Перкуссия: Объем печени. Объем печени оценивается путем перкуссии. Помните, что легче услышать переход от резонанса к тупости – поэтому продолжайте перкуссию от зон резонанса к зонам тупости. Верхняя граница: По среднеключичной линии начинайте толкать грудную клетку, двигаясь вниз к животу примерно от ½ до 1 см за раз.Обратите внимание, где ноты перкуссии меняются от резонансных до глухих. Нижняя граница: по среднеключичной линии начните перкуссию ниже unbillicus и продолжайте движение вверх, пока не появится тупость. Расстояние между двумя областями, где впервые встречается тупость, – это промежуток печени. Размах печени обычно составляет от 6 до 12 см по среднеключичной линии. Расстояние между двумя областями, где впервые встречается тупость, – это промежуток печени. Размах печени обычно составляет от 6 до 12 см по среднеключичной линии.
6 Интервал печени: тест на царапину
Начинайте с тех же участков выше и ниже печени, что и при перкуссии.Вместо того, чтобы слегка постучать, почешите, двигая пальцем взад и вперед, одновременно слушая печень. Поскольку в твердых телах звук проводится лучше, чем в воздухе, когда слышны более громкие звуки, вы находитесь над печенью. Отметьте верхнюю и нижнюю границы диапазона печени по среднеключичной линии. Предел печени: можно провести тест на царапину. Если вы не можете определить объем печени перкуссией, можно использовать тест царапины. Начните с тех же участков над и под печенью, что и при перкуссии.Вместо перкуссии слегка почешите, двигая пальцем вперед и назад, прислушиваясь к печени. Поскольку в твердых телах звук проводится лучше, чем в воздухе, когда слышны более громкие звуки, вы находитесь над печенью. Отметьте верхнюю и нижнюю границы диапазона печени по среднеключичной линии.
7 Пальпация живота 128, 129. Легко пальпируйте все 4 квадранта. Нажмите примерно на 1 см. Не забудьте смотреть на лицо пациента во время пальпации, чтобы увидеть, не проявляется ли болезненность. Пальпация: Легко, все 4 квадранта. Легко пальпируйте все 4 квадранта.Нажмите примерно на 1 см. Не забывайте смотреть на лицо пациента во время пальпации, чтобы увидеть, нет ли болезненных ощущений.
8 Пальпация: глубоко, все 4 квадранта
Следует использовать две руки. Надавите примерно на 4 см. Следует использовать две руки. Нажмите примерно на 4 см.
9 При пальпации: печень. Встаньте на правый бок пациента.Положите левую руку за правую сторону пациента под областью 11 и 12 ребер. Нажмите вверх левой рукой. Положите правую руку на живот пациента ниже того места, где вы ударили по краю печени: Пальпация: печень Встаньте на правую сторону пациента. Положите левую руку за правую сторону пациента под областью 11 и 12 ребер. Нажмите вверх левой рукой. Положите правую руку на брюшко пациента ниже того места, где вы ударили по краю печени. Попросите пациента сделать глубокий вдох и осторожно подтолкнуть правую руку внутрь и вверх, пытаясь почувствовать край печени, когда он опускается во время вдоха.Постепенно перемещайте правую руку выше, повторяя процесс, пока не почувствуете край печени или не дойдете до края ребра.
10 130-131: Пальпация печени: альтернативный метод
Допускается во время пальпации печени пальпировать живот двумя руками. Пальцами одной руки вы пальпируете, а другой рукой давите на тыльную поверхность другой руки. Таким образом, руку, которую вы используете для пальпации, не нужно использовать для давления. При пальпации печени допустимо использовать обе руки для пальпации живота.Пальцами одной руки вы пальпируете, а другой рукой давите на тыльную поверхность другой руки. Таким образом, руку, которую вы используете для пальпации, не нужно использовать для давления.
11 132-133: Пальпация: Селезенка 132-133: Пальпация: Селезенка
Пальпация: Селезенка (правильно – положение, вдох, пальпация на самом глубоком вдохе, 1 рука под левой стороной, 1 ощущение) Пальпация: Селезенка (если не пальпируется, R боковой пролежень): Пальпация: Селезенка. Пальпация: Селезенка (попытки сделать) Пальпация: Селезенка (правильно – положение, вдохи, пальпация на самом глубоком вдохе, 1 рука под левой стороной, 1 ощущение) Пальпация: Селезенка (если не пальпируется, боковой декубитус справа )
