Врач-иммунолог ответил на самые частые вопросы москвичей о прививках от гриппа
Вакцинация от гриппа в Москве стартует 1 сентября. Кому обязательно нужно делать прививку? Какие могут быть побочные реакции? Зачем вакцина тем, кто не болеет? На самые частые вопросы москвичей о прививках ответил заведующий лабораторией вакцинопрофилактики и иммунотерапии аллергических заболеваний НИИ вакцин и сывороток имени Мечникова Михаил Костинов.
Фото: портал мэра и правительства Москвы
Кому необходимо делать прививку от гриппа?
– По важности и необходимости прививки первыми идут беременные, затем дети от шести месяцев, люди с хроническими заболеваниями, врачи и учителя (в целом все, кто работает в организованных коллективах), потом все остальные, включая здоровых.
Приоритеты выделены в соответствии с тяжестью течения гриппа у определенных групп людей. Дети до 6 месяцев имеют иммунитет от мамы, а потом они становятся “cтерильными”, их нужно защищать. У людей с хроническими заболеваниями любая болезнь ухудшает и создает отсроченные осложнения, связанные с обострением основного заболевания. Пусковым механизмом может являться грипп.
У людей с хроническими заболеваниями любая болезнь ухудшает и создает отсроченные осложнения, связанные с обострением основного заболевания. Пусковым механизмом может являться грипп.
Есть ли ограничения для вакцинации?
– Временное ограничение есть при наличии острого процесса любой инфекции или при обострении основного соматического или хронического заболевания (будь то сердечный приступ, приступ бронхиальной астмы, высокое давление или температура). В этом случае вакцинный препарат можно делать через 2–4 недели, когда человек оклемается.
C осторожностью следует применять вакцину людям, у которых есть тяжелые реакции на куриные яйца (отек Квинке, крапивница и другое).
Когда лучше сделать прививку?
– Чем раньше, тем лучше. Особенно сейчас, когда заболеваемость идет по всему миру. Как вакцина появляется, сразу надо ее делать. Но в целом вакцинацию против гриппа можно проводить круглогодично. Понятно, что лучше вовремя, но если у человека было обострение заболевания, если он пришел на прививку после нового года, ее тоже можно делать. Грипп может быть и осенью, и зимой, и весной. Но в приоритете делать ее перед сезоном.
Грипп может быть и осенью, и зимой, и весной. Но в приоритете делать ее перед сезоном.
Фото: портал мэра и правительства Москвы
Если заболел один из членов семьи, нужно ли откладывать прививку всем?
– В зависимости от ситуации. Если идет эпидемический процесс гриппа, то, конечно, нужно сделать профилактику для всех членов семьи. Если это благоприятная ситуация, то можно подождать 3–5 дней, пока длится инкубационный период у этой инфекции. После выздоровления этого члена семьи можно делать вакцину.
Если в городе, в доме и подъезде создается ситуация с активным распространением гриппа, это не является противопоказанием для здоровых, чтобы делать вакцину от гриппа.
Если я никогда не прививаюсь и не болею, зачем мне делать прививку?
– Это как за рулем: если у тебя никогда не было аварий, это еще не означает, что она не случится завтра. Так и с прививкой. Даже если ты здоровый и крепкий как бык, ты должен думать об окружающих – беременной жене, маленьких детях, стариках и больных, чтобы не заразить их. Защищая себя, ты помогаешь другим.
Защищая себя, ты помогаешь другим.
Может ли после вакцинации стать плохо?
– Бывает плохо мужикам и подросткам. Они только видят укол и падают. Я всю жизнь работаю в этой области и вижу подобное. Однажды на предприятии проводили вакцинацию среди здоровых, крепких мужиков, которым было по 35 и более лет. Делаешь прививку, он падает, как мешок. От чего? От страха.
Конечно, человек живой, и он должен реагировать. Не реагирует только труп. У слабонервных может быть головокружение и дискомфорт (это те, кто боится уколов). У аллергиков на месте вакцинации может быть покраснение и боль в течение 2-3 дней. Сутки-полтора может держаться легкая температура (37–37,5 градуса). Это нормальные реакции, но в случае их возникновения лучше проконсультироваться с врачом. От вакцины от гриппа еще никто на планете не заболевал.
Если я заболел ОРВИ, через какое время можно прививаться?
– Зависит от болезни. Если у вас незначительный насморк и кашель, можно вакцинироваться через 3–5 дней. При температуре 38 и выше ждите 2 недели. При тяжелых заболеваниях, когда температура держится 3–5 дней и вы принимаете антибиотики, нужно подождать 3-4 недели.
При температуре 38 и выше ждите 2 недели. При тяжелых заболеваниях, когда температура держится 3–5 дней и вы принимаете антибиотики, нужно подождать 3-4 недели.
Проконсультируйтесь с врачом. В зависимости от тяжести заболевания он определит, кому делать прививку через 2-3 дня, кому через неделю, а кому через месяц.
Фото: портал мэра и правительства Москвы
Влияет ли прививка от гриппа на заболеваемость COVID-19?
– Вакцинация от гриппа стимулирует определенные механизмы иммунного ответа. Такие механизмы могут сохраняться долго, и когда вирус из этого класса попадает в организм, они начинают активизироваться. То есть вакцина от гриппа не защищает специфически от коронавируса, но она может инициировать хороший иммунный ответ. Чем раньше активизируется иммунитет, тем благоприятнее исход заболевания.
Можно ли после прививки ехать отдыхать на море?
– Ограничений после прививки нет, вы ведете нормальный образ жизни. Не волнуйтесь, в жизни ежедневно вы получаете гораздо больше “прививок”. На вас наорал кто-то на работе – вот это стресс для иммунной системы намного больший, чем прививка.
На вас наорал кто-то на работе – вот это стресс для иммунной системы намного больший, чем прививка.
Ранее Сергей Собянин отметил рост числа случаев заболевания ОРВИ и некоронавирусной пневмонией в столице. В этом году в Москве планируется бесплатно вакцинировать более 7 миллионов человек. Прививку от гриппа и ОРВИ можно сделать в городских поликлиниках или мобильных пунктах.
Читайте также
Вакцинация детей. Особенности, противопоказания.
Вакцинация детей вызывает огромное количество вопросов и споров у родителей. Делать или не делать прививку ребенку? Как выбрать оптимальный момент для вакцинации? Какую вакцину выбрать? На эти и многие другие вопросы ответила врач-педиатр сети многопрофильных клиник «ДИАЛАЙН» Старостина Анастасия Витальевна
Как укрепить иммунитет ребенка?
Одним из способов специфической профилактики инфекционных болезней является вакцинация. Вакцины уменьшают риск заражения, укрепляя иммунитет. Когда микробы (бактерии или вирусы) вторгаются в организм, они вызывают инфекцию, т.е. болезнь. Иммунная система человека начинает борьбу с микробами. Это самая настоящая война внутри нашего организма. Как она закончится, с какими осложнениями и исходами, не известно.
Вакцины уменьшают риск заражения, укрепляя иммунитет. Когда микробы (бактерии или вирусы) вторгаются в организм, они вызывают инфекцию, т.е. болезнь. Иммунная система человека начинает борьбу с микробами. Это самая настоящая война внутри нашего организма. Как она закончится, с какими осложнениями и исходами, не известно.
Вакцины помогают развить иммунитет, имитируя инфекцию, но эта «имитация» инфекции не вызывает болезни. Благодаря вакцинации иммунная система получает защиту против инфекции. Эта защита строго специфична. Например, прививка АКДС защищает лишь от коклюша, дифтерии, столбняка. Вакцина от гриппа гарантирует защиту от гриппа, но не защищает от большинства простудных заболеваний.
Бесспорно, вакцинация, имитация инфекции может вызвать незначительные симптомы, такие как лихорадка, припухлость, боль в месте укола. Это являются нормой, так организм создает иммунитет. Отличительной особенностью вакцин является защита от самой инфекции и от её осложнений.
Не лучше ли переболеть инфекцией, выработать естественный иммунитет?
Многие инфекционные заболевания, такие как корь, дифтерия, коклюш, столбняк смертельно опасны.
Таким образом, без вакцин ребенок рискует тяжело заболеть, получить риск осложнений, инвалидности и даже смерти от таких болезней, как корь, коклюш, столбняк, гемофильная инфекция. Основные риски вакцинации связаны с такими побочными эффектами, как лихорадка, покраснение, отек, боль в месте укола, которые самостоятельно исчезают в течение нескольких дней.
Серьезные побочные эффекты вакцинации в виде тяжелой аллергической реакции очень редки, встречаются в 1-2 случаях на миллион. Профилактические преимущества прививок намного больше, чем возможные осложнения от перенесенной настоящей инфекции. Важно своевременно начать вакцинопрофилактику и защитить своего малыша от инфекционных болезней и риска осложнений.
Есть ли противопоказания к вакцинации?
Конечно же, существуют противопоказания к вакцинопрофилактике. На сновании осмотра ребенка, беседы с родителями доктор определяет, разрешена ли прививка или нет. В случае острого заболевания, ОРВИ например, разумно отложить вакцинацию до периода выздоровления. Связано это не с тем, что прививка может навредить, а с тем, что в случае осложнения ОРВИ, оно может быть истолковано как следствие проведенной вакцинации, что напугает родителей и приведет к необоснованному отказу от прививок в будущем. В случае обострения хронических заболеваний, бронхиальной астмы, атопического дерматита, вакцинацию следует отложить до периода максимально полной ремиссии.
В случае острого заболевания, ОРВИ например, разумно отложить вакцинацию до периода выздоровления. Связано это не с тем, что прививка может навредить, а с тем, что в случае осложнения ОРВИ, оно может быть истолковано как следствие проведенной вакцинации, что напугает родителей и приведет к необоснованному отказу от прививок в будущем. В случае обострения хронических заболеваний, бронхиальной астмы, атопического дерматита, вакцинацию следует отложить до периода максимально полной ремиссии.
Очень часто родители отказываются от вакцинации, если у их детей есть аллергия или хронические заболевания, но это в корне неправильно. Дети-аллергики, а также дети с хроническими заболеваниями нуждаются в проведении прививок, т.к. инфекционные болезни у них протекают тяжелее, чем у здоровых детей. Например, коклюш для больного бронхиальной астмой очень опасен. Ветряная оспа способна вызывать эндокардит у больных с пороками сердца.
Каким вакцинам отдать предпочтение, российским или импортным?
Всё вакцины безопасны и эффективны в плане выработки иммунитета. Удобство зарубежных в их комбинации. Например, вакцина Пентаксим защищает сразу от 5 болезней: коклюш, дифтерия, столбняк, полиомиелит, гемофильная инфекция. При выборе отечественных прививок ребенок вынужден получить 3 укола, т.к. АКДС это одна вакцина, один шприц, полиомиелит, вторая и вакцина от гемофильной инфекция третий укол. Большинство вакцин отлично комбинируются друг с другом. Допустимо вводить несколько вакцин одновременно. Это сокращает количество посещений поликлиники. Комбинация вакцин позволяет своевременно, в короткие сроки уберечь малыша от болезней. Затягивая вакцинацию на длительные сроки, мы увеличиваем шанс ребенка встретить настоящий вирус или бактерию и заболеть, серьезной инфекцией.
Удобство зарубежных в их комбинации. Например, вакцина Пентаксим защищает сразу от 5 болезней: коклюш, дифтерия, столбняк, полиомиелит, гемофильная инфекция. При выборе отечественных прививок ребенок вынужден получить 3 укола, т.к. АКДС это одна вакцина, один шприц, полиомиелит, вторая и вакцина от гемофильной инфекция третий укол. Большинство вакцин отлично комбинируются друг с другом. Допустимо вводить несколько вакцин одновременно. Это сокращает количество посещений поликлиники. Комбинация вакцин позволяет своевременно, в короткие сроки уберечь малыша от болезней. Затягивая вакцинацию на длительные сроки, мы увеличиваем шанс ребенка встретить настоящий вирус или бактерию и заболеть, серьезной инфекцией.
Есть ли какие-то сезонные вакцинации?
Близится осенний период, а значит время простуд и гриппа. Вакцина против гриппа является хорошей идеей для всех семьи. Очень важно защитить свою семью от гриппа и вакцинироваться вместе.
Младенцы младше 6 месяцев не могут получить вакцину в силу раннего возраста, но если родители и старшие дети вакцинируются, это защитит не только их, но и малыша. Это важно, т.к. младенцы более подвержены риску серьезных осложнений от гриппа, таких как пневмония, например.
Это важно, т.к. младенцы более подвержены риску серьезных осложнений от гриппа, таких как пневмония, например.
Важно понимать, что сама прививка от гриппа не вызывает болезни. Да, переболеть ОРВИ на протяжении осенне-зимнего периода можно. Но грипп это не обычная простуда. Это тяжелая инфекция, которая протекает с минимальными катаральными симптомами, т.е. насморк и кашель будет менее выражены, а вот лихорадка, нарушение общего самочувствия, головная и мышечные боли преобладать. Частым осложнением гриппа является пневмония, которая очень тяжело поддается лечению. Поэтому проще не допустить развитие этих событий, чем пустить ситуацию на самотек.
Сезон гриппа проходит с октября по май. Начинать вакцинацию можно уже с конца августа – начала сентября. Но допустимо сделать прививку и в сезон гриппа, вплоть до апреля – мая месяца.
Кому показана прививка от гриппа?
- Всем детям старше 6 месяцев .
- Родителям, опекунам детей, которые посещают детские сады, школы.

- Лицам старше 65 лет.
- Беременным и планирующим беременность, а также лактирующим женщинам.
- Лицам с иммунодефицитами, онкологическим больным.
- Военнослужащим, а также детям, находящимся в закрытых коллективах (дома ребенка, школы интернаты)
- Взрослым, подростки и детям с хроническим заболеванием, такими как астма.
Если у Вас возникли вопросы по поводу вакцинации, если вы сомневаетесь стоит или нет вакцинировать своего ребенка, с каких прививок начать мы будем рады ответить на ваши вопросы и помочь с выбором.
5 причин, когда нельзя делать прививки
Вакцинация защищает малыша от опасных болезней. Но существуют медицинские противопоказания, когда нельзя делать прививки. Решение должен принимать только доктор. А мы расскажем, что родителям следует знать и о чем необходимо сообщить доктору при осмотре малютки для принятия верного решения.
К каждому ребенку нужен индивидуальный подход. Есть ситуации, когда стоит пересмотреть календарь вакцинации независимо от состояния иммунитета, особенностей развития и возраста малыша. Однако стоит заметить, что откладывать вакцинацию можно лишь при наличии весомых причин. В любом случае принимать решение должен доктор, а родителям следует знать, о чем необходимо ему сообщить при осмотре малютки. Полагаться же на знания, полученные в Интернете, или на опыт друзей в этих вопросах точно не стоит.
1. Острый период заболеванияПри ОРВИ или любом другом воспалительном процессе, который сопровождается ухудшением самочувствия, прививку придется перенести. Суть вакцинации в том, что организм учится справляться с вирусом, введенным в безопасном количестве. Но все же, даже для такой работы нужно задействовать все ресурсы. Если провести вакцинацию в период заболевания, нагрузка на иммунную систему окажется слишком значительной. В первую очередь следует проверить, не повысилась ли температура тела.
Также нужно присмотреться к коже. Любые высыпания – это повод отменить в этот день прививку и установить их причину. Необходимо пройти дополнительное обследование.
Помни: после того, как малыш перенес серьезную болезнь, сразу делать прививку нельзя. Пусть окрепнет и наберется сил. Если же ребенок покашливает или есть незначительный насморк (остаточные проявления ОРЗ), врач может порекомендовать не откладывать вакцинацию.
2. Обострение аллергииСами по себе аллергические заболевания не могут расцениваться как повод отказаться от прививки. Однако в моменты их усиления вакцинация очень нежелательна. Обострение практически всех аллергических состояний выпадает на весенний и осенний периоды. У аллергика начинается поллиноз – появляются постоянная заложенность носа, зуд и покраснение глаз. Ему назначают поддерживающую терапию. Если у малыша атопический дерматит, то сначала нужно снять основные симптомы.
В то же время, как известно, аллергические заболевания слабо поддаются лечению и могут преследовать ребенка не один год. Поэтому в период, когда его ничего не беспокоит или проявления аллергии незначительны, прививки делать можно.
Много вопросов возникает, если у крохи обнаружена аллергия на белок куриного яйца. Ведь некоторые вакцины содержат его незначительное количество. Врачи говорят, что вакцинация противопоказана лишь в случае серьезной реакции на белок: отек, сильная сыпь, затрудненное дыхание… Если же у малютки просто краснеют щечки, от вакцинации вреда не будет.
3. Если есть подозрениеСвязь мамы с ребенком носит особенный характер. Полагайся на свой материнский инстинкт! Только мама может почувствовать неладное (сегодня малыш чаще обычного просыпался ночью, отказался от груди или любимого йогурта).
Внимание! Перед прививкой все должно быть так, как обычно. Это касается физического, эмоционального состояния, а также воздействия внешней среды. Например, если на улице слишком жарко или холодно (речь идет о существенных отклонениях от сезонной нормы), лучше перенести поход в поликлинику на другой день.
Убедись, что карапуз ходил по-большому хотя бы раз за последние сутки, дай ему пить перед выходом и возьми водичку с собой в дорогу.
4. Эпидемия или карантинВ разгар любого заболевания профилактическая вакцинация проводится лишь в исключительных случаях. К примеру, прививка от бешенства делается невзирая на многие противопоказания, так как является жизненно необходимой. Если же речь идет о вакцинации, которую можно немного сдвинуть в сроках, многие врачи находят это возможным. Для примера: вакцинация не проводится в областях, где объявлена эпидемия гриппа либо иной ОРВИ.
Перенести прививку будет разумно, если в садике наблюдается вспышка ветрянки, краснухи или другого инфекционного заболевания. Весной это происходит довольно часто. В таком случае перенести вакцинацию необходимо до снятия карантина в саду. Обычно это около 20 дней с момента выявления последнего случая болезни.
Весной это происходит довольно часто. В таком случае перенести вакцинацию необходимо до снятия карантина в саду. Обычно это около 20 дней с момента выявления последнего случая болезни.
Бывает и так, что кроха посетил день рождения, после которого вам сообщили, что один из малышей заболел инфекционной болезнью. В данной ситуации тоже стоит отложить вакцинацию, принимая к сведению инкубационный период заболевания.
5. По результатам анализовДалеко не перед каждой профилактической вакцинацией необходимо делать анализы. Однако такой подход повсеместно практикуется в частных клиниках. Если есть какие-либо сомнения в целесообразности проведения прививки (у малютки незначительный насморк, другие нарушения самочувствия), доктор назначит общий анализ крови, который поможет получить ответы. В поликлинике такой анализ делается не больше суток, в частной лаборатории – быстрее.
Кроме того, непосредственно перед вакцинацией ребенка должен тщательно осмотреть врач: исследовать горлышко, послушать легкие, взглянуть на кожу. Лишь после того, как он убедится в отсутствии противопоказаний, вы сможете отправиться в прививочный кабинет.
Лишь после того, как он убедится в отсутствии противопоказаний, вы сможете отправиться в прививочный кабинет.
Несмотря на то, что некоторые состояния не являются противопоказанием к вакцинации (например, затяжной насморк), все же доктора стараются прививать полностью здоровых детей. В то же время процесс прорезывания зубов может длиться до полугода. И часто он проходит с жаром, общим недомоганием. В таких случаях прививка откладывается до улучшения состояния. Если же речь идет исключительно о слюнотечении и легком беспокойстве, отказываться от вакцинации не стоит. Однако, как и в любом другом случае, ребенка перед прививкой должен осмотреть врач, а именно, удостовериться, что дело действительно в зубах и никаких других признаков нездоровья нет.
Источник: «Твой малыш» Консультант: Татьяна Конотопская, врач-педиатр, главный врач детской клиники «Малі»
Иммунолог назвал противопоказания для вакцинации от COVID-19 :: Политика :: РБК
Делать прививку от коронавирусной инфекции COVID-19 можно только при отсутствии обострения любых хронических заболеваний, ОРВИ, гриппа и других инфекций. Об этом заявил врач-инфекционист, иммунолог, директор Научного информационного центра по профилактике и лечению вирусных инфекций Георгий Викулов в интервью радио Sputnik.
Об этом заявил врач-инфекционист, иммунолог, директор Научного информационного центра по профилактике и лечению вирусных инфекций Георгий Викулов в интервью радио Sputnik.
«Любые острые ситуации являются относительным противопоказанием или ситуацией, которая требует ожидания. Человеку нужно сделать паузу, чтобы подобрать более подходящий момент для вакцинации», — сказал Георгий Викулов.
По его словам, вакцина против коронавирусной инфкеции COVID-19 может подействовать не на всех из-за особенностей каждого конкретного человека. Способность организма отвечать на вакцинацию зависит от состояния иммунной системы в момент вакцинации, от правильности проведения техники иммунизации, от стабильности и активности вакцины.
В Центре Гамалеи назвали пять главных симптомов коронавирусаВикулов отметил, что приблизительно 1% населения может недостаточно эффективно отвечать на вакцинацию или даже вообще не отвечать.
О прививках. Как подготовить ребёнка к прививке?
Главная » Здоровье » О прививках. Как подготовить ребёнка к прививке?Родители знают: уберечь свое чадо от инфекционных заболеваний в большом детском коллективе, будь то ясли, детский садик или школа, практически невозможно. Единственным средством защиты детей остаются прививки.
Цифры в календаре прививок означают лишь приблизительный возраст, с которого можно начинать вакцинацию. Но родителям всегда стоит помнить, что нужный момент подбирается индивидуально. Если у малыша есть отклонения в развитии (не только отставание, но и опережение) или противопоказания (аллергия и т.п.) лечащий врач может отойти от строгого графика.
Раньше срока делаются лишь прививки в случаях, если в группе детского садика или семье кто-то заболел заразной болезнью.
Отложить прививку необходимо, если ребенок только что перенес какое-либо инфекционное или вирусное заболевание. Нужно хорошенько долечить его и только тогда отправляться на прививку. Врачи советуют переждать как минимум месяц после выздоровления, а также воздержаться от плановых прививок во время эпидемий гриппа и ОРЗ.
Нужно хорошенько долечить его и только тогда отправляться на прививку. Врачи советуют переждать как минимум месяц после выздоровления, а также воздержаться от плановых прививок во время эпидемий гриппа и ОРЗ.
Количество плановых прививок рассчитано на самый слабый иммунитет. Потому что практически у всех наших детей сегодня он именно такой. И даже еще слабее, потому что участились случаи заболевания привитых детей, чей организм не способен выработать необходимые антитела даже будучи специально спровоцированным вакциной. Правда, в случае заболевания привитый ребенок переносит его в несравнимо более легкой форме и никогда не погибает.
Вакцины не оказывают на организм ребенка по-настоящему вредного воздействия. Реакция на внесение в организм «заразы» хотя часто и пугает родителей (повышение температуры, краснота, припухлость и болезненность в месте прививки), но неизмеримо легче самой инфекции, против которой делается прививка.
Чем мы можем помочь нашему малышу, чтобы прививка подействовала с максимальной пользой? Уже за 5-7 дней до прививки постарайтесь отгородить ребенка от многочисленных сборищ – и не только детских. Не стоит вести его на рынок, запихивать в переполненный автобус и идти с ним на юбилей к любимой троюродной бабушке. Если ребенок часто страдает пищевой аллергией, придется несколько дней соблюдать диету, отказавшись от всех «запретных» лакомств. Накануне искупайте ребенка, ведь, как правило, несколько следующих дней ему придется обойтись без ванны. В день прививки измерьте ребенку температуру.
Не стоит вести его на рынок, запихивать в переполненный автобус и идти с ним на юбилей к любимой троюродной бабушке. Если ребенок часто страдает пищевой аллергией, придется несколько дней соблюдать диету, отказавшись от всех «запретных» лакомств. Накануне искупайте ребенка, ведь, как правило, несколько следующих дней ему придется обойтись без ванны. В день прививки измерьте ребенку температуру.
После прививки будьте повнимательнее к малышу. Его «обычные» капризы на этот раз могут быть вызваны недомоганием: побалуйте его ласками, но не лакомствами. Контролируйте температуру – ее повышение до38,5 градусов можно считать нормой. Она держится не дольше 2-3 дней и снижается без применения каких-либо лекарственных препаратов. Если состояние ребенка выходит за рамки обычного легкого недомогания, побалуйте его ласками, но не лакомством.
О профилактике поствакцинальных осложненийКогда подходит время делать ребенку плановую прививку, у родителей возникает масса опасений и подозрений, касающихся ее безопасности. Как подготовить ребенка к вакцинации и в последствии отличить нормальную реакцию детского организма от негативной? Особенно эти вопросы волнуют родителей детей, страдающих хроническими заболеваниями.
Как подготовить ребенка к вакцинации и в последствии отличить нормальную реакцию детского организма от негативной? Особенно эти вопросы волнуют родителей детей, страдающих хроническими заболеваниями.Вакцинация – единственный способ защиты от ряда заболеваний, которые невозможно вылечить другими средствами или само лечение может вызвать осложнение (например, корь, дифтерия и пр.). Врожденной невосприимчивости к инфекционным заболеваниям, от которых существуют прививки – нет. Если мама ребенка когда-то болела ими, то первые 3–6 месяцев жизни доношенный ребенок может быть защищен материнскими антителами, которые попали к нему через плаценту во время беременности и через грудное молоко. У недоношенных детей и детей на искусственном вскармливании такой защиты нет. Поскольку возможность заболеть из-за контактов с другими людьми велика, очень важно прививать малышей с самого раннего возраста.
Как же подготовить малыша к прививке и попытаться свести к минимуму риск возникновения осложнений?
Сразу отметим, что здоровых детей не требуется специально готовить к прививке, нужно лишь предварительно измерить температуру тела (она должна быть нормальной, чаще 36,6 градусов С; у детей до 1 года нормальной температурой может быть 37,1–37,2 градусов за счет особенностей теплообмена, он повышен, не зря детей, которые уже ходят, бегают, рекомендуется одевать чуть холоднее, чем взрослых), привести ребенка к специалисту и ответить на его вопросы.
Некоторые врачи прибегают к практике назначения всем детям перед прививкой, так сказать профилактически, приема противоаллергических препаратов, например ТАВЕГИЛА, КЛАРИТИНА, ЗИРТЕКА. В действительности такой “поголовной” необходимости нет. Не все дети предрасположены к аллергии и соответственно не все нуждаются в таких лекарствах. Скорее это происходит из-за желания врача лишний раз подстраховаться или из-за того, что выявление детей группы риска по аллергии это более трудоемкий процесс. Но если ребенок склонен к аллергическим реакциям, то профилактическое применение противоаллергических препаратов оправдано. Например, такая ситуация, ребенок первого года жизни, ранее аллергия не проявлялась, прививается против коклюша, дифтерии, столбняка (АКДС).
Первая прививка (на первом году АКДС делается трижды) прошла без особенностей, но после второй прививки ребенку начали вводить новое питание, и у малыша появилась впервые аллергическая сыпь, значит, перед третьей прививкой следует профилактически дать ребенку противоаллергический препарат, чтобы высыпания не повторились. Для профилактики поствакцинальных осложнений врач должен, в первую очередь, оценить состояние здоровья ребенка перед прививкой. Выявить противопоказания к ней — временные и постоянные (например, выраженная аллергическая реакция на предыдущее введение подобной вакцины), и решить вопрос о необходимости назначения каких-либо предварительных дополнительных обследований и лекарственных препаратов. Перед прививкой врач (фельдшер) осматривает ребенка, измеряет температуру (она должна быть нормальной – 36,6 градусов С), подробно расспрашивает родителей о жизни ребенка, перенесенных им заболеваниях и прочее. Родители, в свою очередь, должны проинформировать врача о всех особенностях и проблемах здоровья своего малыша.
Для профилактики поствакцинальных осложнений врач должен, в первую очередь, оценить состояние здоровья ребенка перед прививкой. Выявить противопоказания к ней — временные и постоянные (например, выраженная аллергическая реакция на предыдущее введение подобной вакцины), и решить вопрос о необходимости назначения каких-либо предварительных дополнительных обследований и лекарственных препаратов. Перед прививкой врач (фельдшер) осматривает ребенка, измеряет температуру (она должна быть нормальной – 36,6 градусов С), подробно расспрашивает родителей о жизни ребенка, перенесенных им заболеваниях и прочее. Родители, в свою очередь, должны проинформировать врача о всех особенностях и проблемах здоровья своего малыша.
О чем необходимо сказать врачу:
- Не повышалась ли температура в дни, предшествующие вакцинации? Не было ли каких-либо других признаков нездоровья, например, кашля, чихания, насморка, которые могут свидетельствовать о начале заболевания?
- Имеются ли у ребенка какие-либо хронические заболевания и не получает ли он в связи с этим постоянно лекарственные препараты, если да, то какие?
- Не было ли ранее судорог, выраженных аллергических реакций на пищу, лекарства и пр.
 ?
? - Необходимо рассказать, как ребенок переносил предыдущие прививки, повышалась ли у него температура, ухудшалось ли самочувствие и др.
- Не рекомендуется делать прививки сразу после возвращения из длительной поездки, особенно, если резко менялся климат, так как это создает условия для заболеваний.
- Необходимо сказать, получал ли ребенок в последние три месяца препараты, изготовленные на основе крови, или производилось ли переливание крови. Это влияет на сроки последующей вакцинации против кори, краснухи и паротита, они увеличиваются, т.к. препараты крови содержат готовые антитела – специфические защитные белки крови против указанных инфекций, которые “мешают” ребенку активно выработать иммунитет самому.
Если при осмотре перед прививкой врач делает заключение, что ребенок практически здоров, проводится прививка.
Когда и как прививают больных детей? Если у ребенка имеются заболевания, находящиеся в настоящее время вне обострения и ему нужно сделать прививку, то к мерам профилактики, проводимым у здоровых детей, добавляются предварительные обследования. Решается вопрос о необходимости назначения различных препаратов за 3–4 дня до проведения прививки и на весь период после процесса: 3–5 дней после введения неживых, химических вакцин и т.д., и 14 дней при использовании живых вакцин. В своих прошлых публикациях мы указывали на возможность развития осложнений после прививок . Их профилактика включает еще целый комплекс мероприятий, к которым относится соблюдение техники вакцинации, назначение в ряде случаев до прививки и после лекарственных средств, помогающих избежать осложнений, определенный режим и питание ребенка, патронаж (специальное наблюдение) после вакцинации. Медицинские работники навещают привитого ребенка на дому или узнают о состоянии его здоровья по телефону, чтобы не пропустить ситуации осложнения, развившиеся после прививки.
Решается вопрос о необходимости назначения различных препаратов за 3–4 дня до проведения прививки и на весь период после процесса: 3–5 дней после введения неживых, химических вакцин и т.д., и 14 дней при использовании живых вакцин. В своих прошлых публикациях мы указывали на возможность развития осложнений после прививок . Их профилактика включает еще целый комплекс мероприятий, к которым относится соблюдение техники вакцинации, назначение в ряде случаев до прививки и после лекарственных средств, помогающих избежать осложнений, определенный режим и питание ребенка, патронаж (специальное наблюдение) после вакцинации. Медицинские работники навещают привитого ребенка на дому или узнают о состоянии его здоровья по телефону, чтобы не пропустить ситуации осложнения, развившиеся после прививки.
У маленьких детей – напряжение, выбухание большого родничка в вертикальном положении, расширение подкожных вен головы, частые срыгивания, излишние движения языка, повышение мышечного тонуса рук и ног, тремор (мелкое дрожание) подбородка и рук в спокойном состоянии, нарушение сна и пр. Перечисленные признаки могут свидетельствовать о повышенном внутричерепном давлении. Чрезмерно быстрый рост головы, увеличение размеров большого родничка, вместо его сокращения и другие признаки могут свидетельствовать о гидроцефальном синдроме – избыточном накоплении мозговой жидкости в желудочках мозга и других внутричерепных пространствах. Эти и другие заболевания нервной системы выявляет и описывает при плановом осмотре детей до 3-х месяцев невролог.
Перечисленные признаки могут свидетельствовать о повышенном внутричерепном давлении. Чрезмерно быстрый рост головы, увеличение размеров большого родничка, вместо его сокращения и другие признаки могут свидетельствовать о гидроцефальном синдроме – избыточном накоплении мозговой жидкости в желудочках мозга и других внутричерепных пространствах. Эти и другие заболевания нервной системы выявляет и описывает при плановом осмотре детей до 3-х месяцев невролог.
Для подтверждения или исключения патологии проводят дополнительные исследования, например, ультразвуковое исследование головного мозга – нейросонографию, когда датчик аппарата устанавливается на большом родничке и на экране отображается картина строения мозга. Многие педиатры, неврологи склонны настороженно относиться к вакцинации детей с неврологическими проблемами из-за боязни усугубить течение патологии в поствакцинальном периоде. Это не правильно, так как инфекция, от которой проводится прививка, гораздо более опасна для ребенка с поражением нервной системы. Например, коклюш у таких детей, особенно в возрасте до года может вызывать тяжелые поражения мозга, судороги и прочее. К сожалению, иногда о поражении нервной системы начинают думать уже после прививки, которая спровоцировала временные ухудшения в работе этой системы. Поэтому основным средством предупреждения поствакцинальных осложнений со стороны нервной системы является своевременное выявление неврологической патологии у новорожденного, ее лечение и проведение прививок на фоне медикаментозной терапии или по ее окончании.
Например, коклюш у таких детей, особенно в возрасте до года может вызывать тяжелые поражения мозга, судороги и прочее. К сожалению, иногда о поражении нервной системы начинают думать уже после прививки, которая спровоцировала временные ухудшения в работе этой системы. Поэтому основным средством предупреждения поствакцинальных осложнений со стороны нервной системы является своевременное выявление неврологической патологии у новорожденного, ее лечение и проведение прививок на фоне медикаментозной терапии или по ее окончании.
Какие медикаментозные средства обычно применяют при подготовке к иммунизации детей с неврологическими проблемами?
Детям с повышенным внутричерепным давлением и гидроцефальным синдромом, назначают мочегонные средства (в том числе травы), препараты, улучшающие кровоток и обмен веществ в мозговой ткани. Курсы терапии повторяют 2-3 раза в год, в эти же периоды может быть проведена иммунизация ребенка. Если прививкуделают после завершения лечения, то желательно в момент иммунизации снова провести короткий курс ранее применявшихся средств (мочегонных, успокоительных и т. п.). Если у ребенка были судороги, вызванные повышенной температурой, прививкиможно проводить не ранее, чем через 1 месяц после приступа. До и после прививки назначают противосудорожные, и иногда мочегонные лекарства. Детям, перенесшим судороги, причиной которых являлась температура выше 38,0 градусов С, в дальнейшем можно делать все прививки. Если судороги были на фоне температуры менее 38,0 градусов С, то не вводят коклюшную вакцину, входящую в состав комплексной вакцины против коклюша, дифтерии, столбняка (АКДС). Остальные вакцины могут быть использованы. Всем детям, ранее имевшим судороги или предрасположенным к ним, после прививки назначают и жаропонижающие препараты, так как вакцины могут вызвать высокую температуру и снова провоцировать судороги.
п.). Если у ребенка были судороги, вызванные повышенной температурой, прививкиможно проводить не ранее, чем через 1 месяц после приступа. До и после прививки назначают противосудорожные, и иногда мочегонные лекарства. Детям, перенесшим судороги, причиной которых являлась температура выше 38,0 градусов С, в дальнейшем можно делать все прививки. Если судороги были на фоне температуры менее 38,0 градусов С, то не вводят коклюшную вакцину, входящую в состав комплексной вакцины против коклюша, дифтерии, столбняка (АКДС). Остальные вакцины могут быть использованы. Всем детям, ранее имевшим судороги или предрасположенным к ним, после прививки назначают и жаропонижающие препараты, так как вакцины могут вызвать высокую температуру и снова провоцировать судороги.
При наличии у ребенка эпилепсии, вакцинация также осуществляется не ранее, чем через 1 месяц после приступа, без коклюшной вакцины, на фоне противосудорожной терапии. При тяжелых формах эпилепсии вопрос о прививках решается индивидуально с врачом невропатологом. Дети с непрогрессирующими поражениями нервной системы (хромосомные, генетические заболевания, врожденные аномалии развития, детский церебральный паралич и т.п.), психическими заболеваниями вне острого периода, с умственной отсталостью и перенесшие воспалительные заболевания нервной системы не имеют противопоказаний к прививкам. Их вакцинируют с использованием симптоматической (применяемой при лечении конкретного заболевания) терапии или не назначают лекарств совсем.
При тяжелых формах эпилепсии вопрос о прививках решается индивидуально с врачом невропатологом. Дети с непрогрессирующими поражениями нервной системы (хромосомные, генетические заболевания, врожденные аномалии развития, детский церебральный паралич и т.п.), психическими заболеваниями вне острого периода, с умственной отсталостью и перенесшие воспалительные заболевания нервной системы не имеют противопоказаний к прививкам. Их вакцинируют с использованием симптоматической (применяемой при лечении конкретного заболевания) терапии или не назначают лекарств совсем.
Достаточно частой патологией на первом году жизни и в более старшем возрасте являются аллергические заболевания: пищевая аллергия, бронхиальная астма и т.п. Прививки в таком случае проводят не ранее 1 месяца после завершения обострения. Основными принципами профилактики осложнений после вакцинации у этой группы детей является – режим питания (особенно для детей с пищевой аллергией), исключающий введение новых продуктов за 5-7 дней до и после прививки. На новую пищу у них возможна аллергическая реакция, которую родители и врач ошибочно будут трактовать как реакцию на вакцину. Так же исключаются аллергены, на которые ребенок заведомо дает аллергические реакции. Например, ребенка с аллергией на пыльцу какого-либо растения не прививают, когда оно цветет.
На новую пищу у них возможна аллергическая реакция, которую родители и врач ошибочно будут трактовать как реакцию на вакцину. Так же исключаются аллергены, на которые ребенок заведомо дает аллергические реакции. Например, ребенка с аллергией на пыльцу какого-либо растения не прививают, когда оно цветет.
До и после прививки могут быть назначены противоаллергические препараты, препараты, содержащие бифидо- и лактобактерии. Они благотворно влияют на микрофлору кишечника, так как при аллергических заболеваниях часто происходит ее нарушение. Детям с бронхиальной астмой, постоянно получающим ингаляционные препараты, в том числе и гормональные, это лечение не отменяется, а продолжается.
Вакцинация часто болеющих детей При иммунизации детей, страдающих частыми респираторными заболеваниями, хроническими заболеваниями ЛОР – органов (уши, гортань, нос), повторными бронхитами, пневмониями, наиболее частой проблемой является развитие респираторных и других инфекций в поствакцинальном периоде. Предрасполагают к возникновению частых заболеваний особенности иммунной системы ребенка. Не у всех детей в одно время “созревают” иммунные реакции, поэтому одни являются более, а другие – менее восприимчивыми к инфекциям. Способствует заболеваниям и стрессовая ситуация, например, когда ребенок не комфортно себя чувствует в детском учреждении и находится в состоянии хронического стресса.
Предрасполагают к возникновению частых заболеваний особенности иммунной системы ребенка. Не у всех детей в одно время “созревают” иммунные реакции, поэтому одни являются более, а другие – менее восприимчивыми к инфекциям. Способствует заболеваниям и стрессовая ситуация, например, когда ребенок не комфортно себя чувствует в детском учреждении и находится в состоянии хронического стресса.
В какой-то мере к стрессу можно отнести и прививку. Для профилактики таких заболеваний до и после вакцинации назначают общеукрепляющие средства (витамины, растительные и гомеопатические средства) или противовирусные препараты, изготовленные на основе крови человека (ИНТЕРФЕРОН) или синтетический интерферон (ВИФЕРОН) и пр., а также, препараты, способные моделировать иммунитет (РИБОМУНИЛ, ПОЛИОКСИДОНИЙ и др.).
Как готовят к прививке старших дошкольников с хроническими заболеваниями? У более старших детей после прививки могут обостриться уже диагностированные хронические заболевания эндокринной системы, соединительной ткани, крови и кроветворных органов, почек, печени, сердца и др. Основной принцип иммунизации таких детей — прививать не ранее, чем через 1 месяц после окончания обострения и осуществлять профилактику обострений после прививки. Детям с хроническими заболеваниями проводят минимальное лабораторное обследование (например, анализы мочи при болезнях почек). Если анализы в норме, то ребенка прививают на фоне противорецидивной терапии, которую назначают за 3-5 дней до и на 7-14 дней после прививки. Рекомендуется провести контрольные лабораторные обследования через 7, 14 и 30 дней после прививки (анализы мочи, крови и др.). Такое обследование позволяет быть уверенным в достаточности медикаментозной терапии, которую получал ребенок в момент прививок. Если в анализах выявляются изменения, характерные для обострения хронического заболевания, то последующие прививки проводят после нормализации состояния на фоне более интенсивного лечения. Вот такая непростая последовательность комбинаций требуется для прививания заведомо нездорового малыша.
Основной принцип иммунизации таких детей — прививать не ранее, чем через 1 месяц после окончания обострения и осуществлять профилактику обострений после прививки. Детям с хроническими заболеваниями проводят минимальное лабораторное обследование (например, анализы мочи при болезнях почек). Если анализы в норме, то ребенка прививают на фоне противорецидивной терапии, которую назначают за 3-5 дней до и на 7-14 дней после прививки. Рекомендуется провести контрольные лабораторные обследования через 7, 14 и 30 дней после прививки (анализы мочи, крови и др.). Такое обследование позволяет быть уверенным в достаточности медикаментозной терапии, которую получал ребенок в момент прививок. Если в анализах выявляются изменения, характерные для обострения хронического заболевания, то последующие прививки проводят после нормализации состояния на фоне более интенсивного лечения. Вот такая непростая последовательность комбинаций требуется для прививания заведомо нездорового малыша.
Но все же следует помнить о том, что инфекция, в плане обострения хронического заболевания много опаснее, чем возможность минимальных, крайне редко встречающихся, контролируемых обострений при вакцинации. Кроме того, детям с любыми хроническими заболеваниями рекомендуется проводить дополнительные прививки (помимо плановых) против гемофильной инфекции типа В, менингококковой, пневмококковой инфекций, гриппа. После прививки, и в последующие дни, родителям следует обращать внимание на состояние ребенка.
Первые три дня рекомендуется измерять температуру, особенно после прививкипротив коклюша, дифтерии и столбняка (АКДС, Тетракок). Если состояние не изменилось и не ухудшилось, т.е. малыш весел, бодр, у него хороший аппетит, спокойный сон и пр., то его режим жизни менять не нужно. Продолжайте как обычно, кормить, купать ребенка, гулять с ним. Единственно – следует ограничить общение с чихающими, кашляющими людьми, и детьми, чтобы ребенок не имел шансов заразиться. С этой же точки зрения не желательно путешествовать с ребенком сразу после прививки.
С этой же точки зрения не желательно путешествовать с ребенком сразу после прививки.
Если родителям необходимо куда-то уезжать с малышом, следует подумать о прививках заранее, за 1-2 недели до отъезда. За это время успеют выработаться антитела на введенную вакцину и успеют проявиться нежелательные эффекты от прививки, если им суждено быть. В дороге или в чужом городе может оказаться сложнее оказать медицинскую помощь ребенку.
Что же делать, если после прививки повысилась температура, ухудшилось общее состояние малыша? Следует воздержаться от купания и прогулок. Сообщите о нарушении состояния ребенка медицинской сестре, которая проводит патронаж после прививки или врачу. Дайте жаропонижающие средства в возрастной дозировке: для детей, перенесших ранее судороги – сразу же при любой повышенной температуре (даже если это 37,1 градусов С), для остальных – при температуре выше 38,5 градусов С. Своевременное обращение к врачу позволит выяснить, с чем связана температура – с обычной реакцией на вакцину, случайным заболеванием или с чем-либо еще.
Своевременное обращение к врачу позволит выяснить, с чем связана температура – с обычной реакцией на вакцину, случайным заболеванием или с чем-либо еще.
Правильно поставленный диагноз – залог безопасности дальнейшей вакцинации. Помните, что в месте введения всех вакцин может появиться краснота и уплотнение, которые должны пройти через 1-3 дня. Если уплотнение, покраснение держится дольше 4 дней или его размеры более 5-8 см, необходимо обязательно проконсультироваться у врача.
Можно ли делать прививку в специальном центре? Любого ребенка, а тем более, страдающего каким-либо заболеванием можно прививать в специализированных центрах иммунопрофилактики (филиалы таких центров могут существовать и в участковых поликлиниках), под наблюдением врачей иммунологов. Они составят индивидуальный график прививок, подберут оптимальный тип вакцины для конкретного малыша и пр. Такие меры позволят свести к минимуму риск развития поствакцинальных осложнений и создать эффективную защиту организма от тяжелых и опасных инфекций.
Известно, что детям во время острого заболевания или обострения хронического, плановые прививки не проводят. Вакцинацию откладывают до выздоровления или завершения обострения хронического процесса. Однако, если возникает экстренная ситуация, когда нужно привить нездорового ребенка, это может быть сделано (вакцинация по экстренным показаниям). Например, ребенок болен ОРВИ, или у него обострилось хроническое заболевание, и при этом он общался с больным дифтерией или его укусила собака и т.д. В таких случаях противопоказаниями к вакцинации можно пренебречь, чтобы по жизненно важным обстоятельствам срочно привить ребенка.
Прививки детям — ставить или не ставить?
Вопрос, ставить ли ребенку прививки, беспокоит многих родителей. Эта тема связана со множеством страхов, мифов и сомнений. Мы задали самые волнующие вопросы педиатру «ЕвроМед клиники» Елене Сергеевне Кочетковой.
— Елена Сергеевна, может ли быть два мнения по вопросу того, ставить ли прививки ребенку?
— Однозначно нет! Вакцинация – это единственный способ уберечь ребенка от множества опасных (и порой смертельно опасных) инфекций. Многие родители боятся осложнений после прививок, но уверяю вас, риск осложнений от перенесенных инфекций в разы выше. Если говорить про осложнения после прививок, то для начала надо различать нежелательные побочные эффекты и действительно реальные осложнения. Побочные эффекты обычно легко переносятся ребенком и быстро проходят. Что касается серьезных осложнений после прививок, то могу сказать, что за свою более чем 30-летнюю практику я всего два раза сталкивалась с действительно непредсказуемыми и серьезными осложнениями у детей. Да и то нельзя сказать, что они были совсем уж криминальными.
Обычно же осложнений можно избежать, подготовить ребенка к вакцинации с учетом его анамнеза, имеющихся у него заболеваний, аллергий.
— В каких случаях прививку не ставят по медицинским показаниям?
— Большинство наших медотводов – чисто российская перестраховка, уступка тревожным родителям. Заграницей основанием к временному отказу от прививки будет считаться, например, высокая температура, а у нас даже насморк, который был три дня назад для многих является поводом отложить прививку. В большинстве случаев прививка не влияет на выздоровление, так же, как выздоровление не влияет на прививку. Но у нас принято всё, что происходит с ребенком в течение длительного времени после введения вакцины, списывать на прививку. Мы забываем золотое правило: «после» не значит «вследствие».
Разумеется, есть случаи, когда вакцинацию лучше отложить. Это острое состояние при аллергии (в период ремиссии вакцинация аллергикам не просто можно, а нужно делать), высокая температура, ОРВИ, некоторые неврологические заболевания. Отдельный случай, когда вакцинацию рекомендуется отложить – наличие у ребенка до года доброкачественной нейтропении.Это состояние связано с адаптацией ребенка к нашим городским условиям, современным нагрузкам; проявляется тем, что в анализе крови наблюдается недостаточное количество нейтрофилов. Причем это количество не укладывается ни в норму, ни в состояние при болезни, а находится в среднем значении. В такой ситуации лучше не нагружать организм дополнительно, его иммунные силы сейчас и так ослаблены, и все силы направлены на то, чтобы адаптироваться к окружающей среде.
— Можно ли ставить прививки детям, склонным к аллергии, часто болеющим?
— В первую очередь! Конечно, в остром состоянии прививки не ставят. Но в состоянии ремиссии прививаться обязательно. Сами посудите, если ребенок часто болеющий, ослабленный, заразится какой-то серьезной инфекцией, то как он будет болеть? С высокой долей вероятности – очень тяжело, скорее всего, с осложнениями. Что касается аллергиков, то с ними дополнительно возникнет проблема – как их лечить, как он среагирует на заболевание, на лекарственные препараты. Опять же велик риск того, что заболевание будет протекать в тяжелой форме.
Опять же велик риск того, что заболевание будет протекать в тяжелой форме.
Поэтому аллергикам, часто болеющим детям, пациентам с пороком сердца вакцинация нужна обязательно.
— Есть мнение, что вакцинация может спровоцировать развитие аллергии у ребенка. Это так?
— Прямой связи здесь, конечно, нет. Но если у ребенка есть предрасположенность к аллергии, введение вакцины может послужить толчком к развитию заболевания. В данной ситуации сложно предположить, что опаснее, потому что сама инфекция или лекарственные препараты так же могут спровоцировать развитие аллергии.
— Многие родители задаются вопросом, стоит ли ставить прививки от гепатита В и туберкулеза сразу в роддоме – ведь новорожденный малыш еще так слаб. Может быть, разумнее дать ему время адаптироваться, а эти прививки поставить позже – допустим, в 3-6 месяцев?
— Ребенок сразу после рождения (да и еще находясь в утробе матери!) сталкивается с сотней микроорганизмов, и успешно их обрабатывает. Так что дополнительные пара антигенов, которые ему введут во время вакцинации не играют уже особой роди на фоне этого.
Так что дополнительные пара антигенов, которые ему введут во время вакцинации не играют уже особой роди на фоне этого.
Иммунный ответ на БЦЖ (прививку от туберкулеза) развивается в течение 2-3 месяцев. Учитывая, что туберкулез встречается абсолютно во всех социальных слоях, в том числе среди весьма благополучных и обеспеченных людей, то когда же прививать ребенка, чтобы обеспечить ему надежную защиту?
Гепатит В – это такая болезнь, у которой в детском возрасте нет понятия «выздоровление». Если взрослый человек заболеет гепатитом В, то он имеет шанс взять его под контроль – при помощи соответствующего образа жизни и лекарственных препаратов. У детей же это невозможно. Они растут и поэтому гепатит у них может только активно прогрессировать.
В детском возрасте основной путь заражения гепатитом В – во время медицинских процедур. И никто не может знать, когда ребенку понадобиться медицинская помощь: неотложная операция, переливание крови после травмы, ДТП. Девочкам сейчас очень рано прокалывают уши – и это тоже риск заражения гепатитом.
Девочкам сейчас очень рано прокалывают уши – и это тоже риск заражения гепатитом.
Прививку от гепатита В неслучайно ставят в первые сутки после рождения – именно потому, что никто не застрахован от срочного медицинского вмешательства.
— Какие еще прививки, помимо тех, которые перечислены в календаре вакцинации, можно порекомендовать поставить ребенку?
— Прививку против ротавирусной инфекции. Ротавирус очень опасен в первые годы жизни ребенка. Более 90% детей с ротавирусной инфекцией госпитализируется в инфекционную больницу. Вообще, по статистике, более половины госпитализаций детей с острыми кишечными заболеваниями связаны с ротавирусной инфекцией. Болезнь сопровождается высокой температурой, сильной рвотой и диареей (поносом), что приводит к обезвоживанию, а для маленьких детей это может быть весьма опасно. Кроме того, дети могут болеть этой инфекцией неоднократно, так как у нее масса разновидностей. Вакцина защищает от ротавируса и значительно облегчает течение заболевания при смежных вирусах (норовирус, астровирус и др.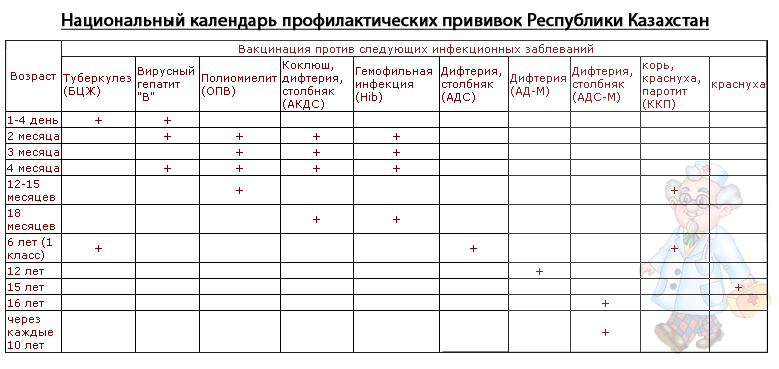 ).
).
Курс вакцинации включает в себя три прививки с интервалом в 4-10 недель, вакцина вводится перорально (то есть капли в рот). Первая прививка ставится в возрасте от 6 до 12 недель (не позже!), последняя прививка должна быть поставлена не позже 8 месяцев. После полного курса вакцинации у ребенка вырабатывается иммунитет к ротавирусной инфекции, который сохраняется до 5 лет. Ревакцинация не требуется.
Прививку против ветряной оспы. Эта прививка не входит в российский календарь прививок, в отличие от многих зарубежных стран, но я рекомендую ее делать. Ставить прививку от ветряной оспы можно, начиная с года ребенка.
Многие родители задаются вопросом: зачем она нужна, ведь если ребенок переболеет в детстве ветрянкой, то у него и так появится иммунитет на всю жизнь? Все так просто. В детском возрасте ветряная оспа действительно обычно переносится достаточно легко, особенно в случае, если мама ребенка имеет иммунитет к этой инфекции, и, соответственно, у маленького ребенка еще сохраняются материнские антитела. В более взрослом возрасте ветрянка, чаще всего, протекает достаточно тяжело и с большим количеством осложнений.
В более взрослом возрасте ветрянка, чаще всего, протекает достаточно тяжело и с большим количеством осложнений.
Многолетний опыт работы позволяет сделать следующие наблюдения: сейчас ветрянка достаточно сильно мутирует. Еще 15 лет назад большинство врачей относились к ветрянке достаточно спокойно, рассуждая так же: переболел с достаточно предсказуемыми последствиями, и иммунитет сформирован. Сейчас же вирус становится более агрессивным, каждый год фиксируются летальные исходы и серьезные осложнения! Высыпания появляются не только на коже, но и на слизистых, на внутренних органах: поверхности кишечника, бронхов, и это может привести к развитию тяжелых осложнений.
Кроме того, важно учитывать, что ветрянка вызывается генерализованной герпетической инфекцией. И герпес после этого из организма не уходит. Зачастую после 40 лет вирус просыпается и проявляется в виде неврологической реакции: опоясывающем лишае в межреберных промежутках. Это обычно связано со стрессами, со снижением иммунитета.
Это обычно связано со стрессами, со снижением иммунитета.
Таким образом, актуальность вакцинации против ветряной оспы уже не вызывает сомнений.
Вакцинация против ВПЧ. Вирус папилломы человека (ВПЧ) является основной причиной развития рака шейки матки. Соответственно, своевременная вакцинация девочек от ВПЧ является надежной защитой от развития рака. Иммунопрофилактика против ВПЧ рекомендована девушкам и молодым женщинам, которые еще не инфицированы ВПЧ. Желательно провести вакцинацию до начала половой жизни, обычно ее рекомендуют девочкам-подросткам в 12 лет. Стандартный курс вакцинации состоит из 3 доз и проводится по схеме (0-2-6 мес.): вторая доза – через 2 месяца после первой; третья доза – через 6 месяцев после первой.
Эту вакцину можно рекомендовать поставить всем девочкам. Но если есть семейный анамнез (онкология у кого-то из близких родственников, особенно – рак шейки матки, вульвы, влагалища), тогда эта прививка особенно нужна!
Мальчиков тоже рекомендуем прививать. Во-первых, с целью защитить их будущих любимых женщин, так как мальчики могут являться переносчиками ВПЧ. Во-вторых, ВПЧ может являться одним из факторов развития онкологии половой системы и у мужчин, хотя это и проявляется значительно реже.
Во-первых, с целью защитить их будущих любимых женщин, так как мальчики могут являться переносчиками ВПЧ. Во-вторых, ВПЧ может являться одним из факторов развития онкологии половой системы и у мужчин, хотя это и проявляется значительно реже.
Таким образом, повторим еще раз: только вакцинация является надежной защитой от множества тяжелых инфекций. Давайте не будем ставить эксперименты на своих детях, проверяя их устойчивость к инфекциям и играя в русскую рулетку: легко они переболеют или получат тяжелейшие осложнения от заболевания, от которого мы легко могли их защитить всего лишь поставив прививку.
Справка
- Вакцинация
- – это самое эффективное средство защиты вашего ребенка от инфекционных заболеваний. При помощи прививок успешно борются с вирусами кори, краснухи, паротита (свинки), ветряной оспы, полиомиелита, гепатита В, ротавирусной инфекции и с бактериями, вызывающими туберкулез, дифтерию, коклюш, столбняк, гемофильную инфекцию.
Суть вакцинации заключается в том, что ребенку прививается ослабленный или убитый болезнетворный агент (или искусственно синтезированный, аналогичный настоящему) с целью стимулировать выработку организмом антител к нему.
- Календарь прививок
- – это перечень вакцин и схема их введения, утвержденная Министерством здравоохранения РФ. В календаре прививок регламентируются плановые прививки и прививки, которые делают по эпидемиологическим показаниям.
Плановые прививки ставятся от массовых инфекций, которые протекают тяжело, имеют высокую вероятность неблагоприятных последствий или летального исхода. Их проводят, начиная с рождения ребенка, по специальному графику. Кроме утвержденных в календаре прививок вы можете отдельно поставить по желанию прививки от некоторых тяжелых инфекций: ветряной оспы, вируса папилломы человека, ротавирусной инфекции и др.
Прививки по эпидемическим показаниям ставятся в случае возникновения вспышек некоторых инфекций; людям, живущим или посещающим эпидемиологически неблагополучные районы; работникам определенных специальностей (медицинские работники, учителя и др.
). Например, всем жителям Новосибирской области рекомендуется ставить прививку от клещевого энцефалита – опасной инфекции, которой можно заразиться при укусе клеща.
| Категории и возраст граждан, подлежащих профилактическим прививкам | Наименование прививки | Примечания |
|---|---|---|
| Новорожденные в первые 24 часа жизни | Первая вакцинация против вирусного гепатита В | |
| Новорожденные на 3-7 день жизни | Вакцинация против туберкулеза | |
| Дети в 1 месяц | Вторая вакцинация против вирусного гепатита В | |
| Дети в 2 месяца | Третья вакцинация против вирусного гепатита В |
По показаниям, только если ребенок находится в группе риска.
|
| Первая вакцинация от пневмококковой инфекции (дает защиту от пневмоний, бронхитов, отитов и ОРВИ средней степени) | ||
| Дети в 3 месяца | Первая вакцинация против дифтерии, коклюша, столбняка | |
| Первая вакцинация против гемофильной инфекции (гнойные отиты, менингиты) | Курс вакцинации против гемофильной инфекции для детей в возрасте от 3 до 6 месяцев состоит из 3 инъекций по 0,5 мл с интервалом 1-1,5 месяца. | |
| Первая вакцинация против полиомиелита | ||
| Дети в 4, 5 месяцев | Вторая вакцинация против дифтерии, коклюша, столбняка | Проводится детям, получившим первую вакцинацию в 3 месяца |
| Вторая вакцинация против гемофильной инфекции | Проводится детям, получившим первую вакцинацию в 3 месяца | |
| Вторая вакцинация против полиомиелита | Проводится детям, получившим первую вакцинацию в 3 месяца | |
| Дети в 6 месяцев | Третья вакцинация против дифтерии, коклюша, столбняка | Проводится детям, получившим первую и вторую вакцинацию в 3 и 4,5 месяца соответственно |
| Третья вакцинация против вирусного гепатита В | Проводится детям, не относящимся к группам риска, получившим первую и вторую вакцинацию в 0 и 1 месяц соответственно | |
| Третья вакцинация против гемофильной инфекции | Проводится детям, получившим первую и вторую вакцинацию в 3 и 4,5 месяца соответственно | |
| Третья вакцинация против полиомиелита | ||
| Дети в 12 месяцев | Вакцинация против кори, краснухи, эпидемического паротита | |
| Четвертая вакцинация против вирусного гепатита В | Проводится детям из групп риска | |
| Дети в 18 месяцев | Первая ревакцинация против дифтерии, коклюша, столбняка | |
| Первая ревакцинация против полиомиелита | ||
| Ревакцинация против гемофильной инфекции |
Ревакцинации проводят однократно детям, привитым на первом году жизни.
|
|
| Дети в 20 месяцев | Вторая ревакцинация против полиомиелита | |
| Дети в 6 лет | Ревакцинация против кори, краснухи, эпидемического паротита | Проводится детям, получившим вакцинацию против кори, краснухи, эпидемического паротита |
| Дети в 6-7 лет | Вторая ревакцинация против дифтерии, столбняка | |
| Дети в 7 лет | Ревакцинация против туберкулеза | |
| Третья ревакцинация против дифтерии, столбняка | ||
| Третья ревакцинация против полиомиелита | ||
| Ревакцинация против туберкулеза | ||
| Взрослые от 18 лет | Ревакцинация против дифтерии, столбняка | Проводится в соответствии с инструкциями по применению анатоксинов с уменьшенным содержанием антигенов взрослым от 18 лет каждые 10 лет с момента последней ревакцинации |
Вакцинация против пневмококковой инфекции
Восемь из десяти заболевших пневмонией и каждый третий, перенесший менингит, — жертвы этой инфекции. Streptococcus pneumonia – так на латыни звучит название виновника тяжелейших болезней, уже закончившихся трагически для полутора миллионов жителей Земли.
Streptococcus pneumonia – так на латыни звучит название виновника тяжелейших болезней, уже закончившихся трагически для полутора миллионов жителей Земли.
Быстро распространяясь с кровотоком по организму, пневмококковая инфекция поражает не только легочную ткань, но и другие жизненно важные органы:
- Мозг – с дальнейшим развитием гнойного менингита.
- ЛОР-органы – с развитием отитов, синуситов, фарингитов, ангин.
- Кишечник, где под ее влиянием возникает перитонит.
- Сердце – с поражением эндокарда.
- Кроветворную систему – с возникновением сепсиса
Как происходит заражение
Пневмококком можно заразиться от уже болеющих людей и от бактерионосителей, которые сами здоровы, но выделяют инфекцию с дыханием или при чихании. У них инфекция гнездится в носоглотке, однако барьерные органы не дают ей опуститься вниз, к легким. Препятствуют ее размножению и распространению также носовая слизь, слюна, реснитчатые клетки органов дыхания и вырабатываемый ими секрет, который способствует очищению слизистых от патогенных организмов.
Эту систему иногда нарушает влияние внешних и внутренних факторов:
- Переохлаждение
- Переутомление
- Психические стрессы
- Недостаток витаминов
Все вместе или по отдельности они ослабляют иммунитет и очередная атака пневмококковой инфекции заканчивается болезнью.
Кому особенно необходима прививка
Воспаление легких, вызванное Streptococcus pneumonia, знает, куда нужно целиться наверняка: его добычей чаще всего становятся дети-дошкольники и пожилые люди, перешагнувшие шестидесятилетний рубеж.
Обязательно прививают детей с такими заболеваниями:
- Хроническими патологиями сердца и почек
- Серповидно-клеточной анемией
- Иммунодефицитными состояниями
Взрослым (пожилым) людям очень рекомендуется пройти вакцинацию при любых хронических заболеваниях, способных угнетать иммунитет:
- Сахарном диабете
- Заболеваниях крови
- Болезнях печени
- ВИЧ-инфицированным
В России каждый год до 70 тысяч детей заболевают пневмококковой пневмонией.
Еще примерно 2,5 миллиона попадают к врачу с симптомами отита – крайне неприятного инфекционного заболевания, которое чревато опасными осложнениями вплоть до развития полной глухоты. Даже для такой большой страны, как Россия, это очень серьезные цифры.
Самый лучший и простой способ уберечь ребенка или пожилого члена семьи – сделать прививку от пневмококковой инфекции, которая доступна в любой поликлинике.
А также она необходима тем, кто перенес операцию по удалению селезенки – важного кроветворного органа, который выполняет и защитную функцию в организме.
Прививку от пневмококковой инфекции обязательно делают детям, воспитывающимся в детский домах, и старикам, которые живут в домах престарелых. Это связано с кучностью проживания и высокой вероятностью возникновения вспышек крупозной пневмонии, если вдруг заболевает кто-то один.
Преимущества вакцинации
- Исследования показывают, что при условии проведения массовых прививочных кампаний частота заболевания крупозной пневмонией, гнойным менингитом и другими вариантами течения пневмококковой инфекции уменьшается в шесть раз.

- Реже болеют привитые дети и взрослые и другими формами респираторных заболеваний – гриппом, ОРВИ, бронхитами. Значительно снижается число отитов, синуситов и ангин.
- Даже если пневмококковое заражение все-таки наступает, болезнь протекает куда легче и никогда не заканчивается летально, а время лечения существенно укорачивается. Кроме того, в терапевтических схемах не приходится использовать сильные и дорогие препараты.
- Доза вакцины стоит очень дорого и покупать ее самим разорительно для семейного бюджета. Государство берет на себя все затраты и дает возможность привиться бесплатно – так зачем ее упускать и подвергать себя риску тяжело заболеть?
Когда делать прививку
Первая пневмококковая прививка рекомендуется еще в грудном возрасте – ее назначают, когда малышу исполняется два — три месяца, после чего он с интервалом в 1,5 месяца получает еще два укола. Затем очень желательна ревакцинация в полуторагодовалом возрасте.
Так же рекомендуется прививание пожилых людей по достижении ими 60-летнего возраста. Вакцинация взрослым проводится однократно.
Вакцинация взрослым проводится однократно.
А как же люди более молодого возраста? У них тоже есть риск заболеть пневмонией – особенно если они работают в больницах, учебных заведениях, на торговых предприятиях и на транспорте. Прививка от пневмококковой инфекции станет надежной защитой от тяжелой и опасной болезни, поэтому если ваша профессия связана с людьми, лучше найти время для вакцинации.
Как подготовиться к вакцинации
Если взрослому или ребенку предстоит вакцинация от пневмококка , то нужно выполнить ряд важных условий, которые помогут избежать осложнений в будущем.
- На момент прививки здоровый ребенок или взрослый не должен иметь никаких признаков простуды – кашля, насморка или температуры. Чтобы знать это наверняка, лучше сдать основные клинические анализы крови и мочи.
- Хронические заболевания нужно перед вакцинацией пролечить, чтобы добиться стойкой ремиссии.
Прививка от пневмококковой инфекции детям должна проводиться только в день здорового ребенка – контакты с заболевшими детьми, ожидающими своей очереди в поликлиничных коридорах, могут привести к заражению другими инфекциями, которые через несколько дней обязательно дадут о себе знать и будут выглядеть как осложнения после полученной прививки.
Противопоказания
Пневмококковую прививку можно делать без опасений за собственное здоровье. Применяемые для этого вакцины высококачественны и имеют только стандартные противопоказания:
- Непереносимость компонентов прививочного материала.
- Ранее отмечавшаяся аллергия на такую же прививку, если по времени уже пора делать ревакцинацию.
- Первые два триместра беременности, если нет отдельных рекомендаций врача.
- Респираторные заболевания на момент вакцинации.
- Обострение хронических патологий.
- Лихорадочные состояния любого происхождения.
Возможные побочные эффекты
После прививки от пневмококковой инфекции у большинства детей и взрослых каких-либо выраженных побочных явлений обычно не бывает, однако врачи предупреждают о возможных недомоганиях, которые могут проявиться в первые 12-24 часа после вакцинации:
- Кратковременный подъем температуры.
- Реакции в месте инъекции – покраснение, болезненность, слабый зуд.

- Общая картина недомогания – слабость, сонливость или, наоборот, бессонница
Все эти симптомы проходят максимум за сутки. Если они появляются спустя два-три дня после выполнения прививки от пневмококка , то можно сказать с уверенностью: вакцина тут точно не виновата. Очевидно, в день прививки ребенок или взрослый уже был слегка простужен, а небольшая доза препарата лишь ускорила болезнь – ту же ОРВИ или грипп.
Вот почему медики особенно настаивают на обследовании перед любыми прививками: во-первых, чтобы не спровоцировать начало другого инфекционного заболевания, а во-вторых – чтобы не дискредитировать саму идею вакцинации.
После прививки
Как вести себя после прививки? Вот несколько рекомендаций:
- В первые сутки больше отдыхать.
- Если температура поднялась выше 38, принять жаропонижающее.
- Место укола ничем не обрабатывать.
- Мыть малыша или мыться взрослому вполне можно: вода никак не влияет на кожу вокруг прививки
Обязательно обратиться к врачу придется, если температура держится или тем более нарастает дольше суток, а на месте инъекции появился отёк больше пяти сантиметров, уплотнение и выделения.
По материалам сайта pro-privivku.ru
Прививку можно сделать во всех подразделениях Токсовской МБ.
Вакцинацию против пневмококковой инфекции в 2018 году
вакцин, когда ваш ребенок болен
Дети все еще могут получить вакцины – даже при лихорадке или легкой форме заболевания
Поскольку легкое заболевание не влияет на то, насколько хорошо организм реагирует на вакцину, ваш ребенок все равно может быть вакцинирован, если у него или нее есть:
- Лихорадка
- Простуда, насморк или кашель
- Инфекция уха (средний отит)
- Легкая диарея
Врачи ведущих организаций здравоохранения, таких как Американская педиатрическая академия и Американская академия семейных врачей, рекомендуют детям с легкими заболеваниями делать прививки по расписанию.
medical icon
Ожидание вакцинации ребенка, если у него легкое заболевание, не принесет пользы для здоровья. Важно, чтобы дети получали вакцины вовремя, чтобы они были защищены от серьезных заболеваний. Врач вашего ребенка может помочь определить вакцины, которые ваш ребенок может безопасно получить при каждом посещении.
Важно, чтобы дети получали вакцины вовремя, чтобы они были защищены от серьезных заболеваний. Врач вашего ребенка может помочь определить вакцины, которые ваш ребенок может безопасно получить при каждом посещении.
Вакцины не усугубляют легкое заболевание
Вакцины содержат лишь небольшую часть бактерий и вирусов, с которыми дети сталкиваются естественным образом. Благодаря этому иммунная система может справиться с получением вакцин, чтобы укрепить иммунитет к болезням и в то же время бороться с незначительными заболеваниями. Как и любое лекарство, вакцины могут вызывать легкие побочные эффекты. Эти побочные эффекты очень незначительны и вскоре проходят.
Дети, принимающие антибиотики, могут получить вакцины
Антибиотики не повлияют на реакцию организма вашего ребенка на вакцины. Детям, принимающим антибиотики при легкой форме заболевания, не следует откладывать вакцинацию.
Серьезное заболевание может повлиять на вакцины, которые получает ваш ребенок
Детям со средним или тяжелым заболеванием – с лихорадкой или без нее – может потребоваться подождать, пока им станет лучше, чтобы сделать некоторые вакцины.
Ваш ребенок может не получить некоторые вакцины, если у него есть:
- Хроническое заболевание (например, рак)
- Ослабленная иммунная система (например, при химиотерапии или приеме определенных лекарств после трансплантации)
- Имел тяжелую аллергическую реакцию на предыдущую дозу вакцины или ингредиент вакцины
Если у вашего ребенка серьезное заболевание или заболевание, поговорите с его врачом или медсестрой. Они могут помочь определить, какие прививки вашему ребенку можно, а какие нельзя делать при каждом посещении, и как лучше всего защитить его здоровье.
Статьи по теме
Можно ли сделать прививку вашему ребенку, если он простудился или кашель?
Последнее обновление
Иммунизация – очень важный этап в жизни ребенка, и наиболее частой проблемой, которая влияет на него, является болезнь. Поэтому родители должны быть уверены, что их дети физически подготовлены к этому. Вы задавались вопросом, можно ли сделать прививки ребенку от простуды? Читай дальше что бы узнать.
Поэтому родители должны быть уверены, что их дети физически подготовлены к этому. Вы задавались вопросом, можно ли сделать прививки ребенку от простуды? Читай дальше что бы узнать.
Что происходит, когда ребенок заболевает?
В целом, когда взрослый или ребенок заболевает, это обычно происходит из-за микробов, попавших в организм. Когда такое происходит, иммунная система естественным образом вырабатывает антитела для борьбы с этими микробами. Это более естественный ответ. Скорость, с которой организм вырабатывает антитела, у всех разная. Тело оснащено, когда антитела уже выработаны. Когда-нибудь в ближайшем будущем, если человек заболеет из-за того же типа микробов, иммунная система будет использовать антитела, которые уже присутствовали в организме, для борьбы с инфекцией еще до того, как она успеет проявиться в организме.
Как работают прививки?
Вакцинация почти аналогична описанному выше процессу. Введение антител в организм ребенка с помощью вакцины – это вакцинация. Здесь нет необходимости ждать, пока малыш заболеет и самостоятельно вырабатывает антитела. Таким образом, ребенок не заболевает и становится невосприимчивым к заболеванию. Продолжительность действия вакцины в организме зависит от природы конкретной вакцины. С другой стороны, младенцам делают несколько прививок, которые действуют на всю жизнь.Вы должны понимать, что не все прививки одинаковы, и некоторые из них важнее остальных.
Здесь нет необходимости ждать, пока малыш заболеет и самостоятельно вырабатывает антитела. Таким образом, ребенок не заболевает и становится невосприимчивым к заболеванию. Продолжительность действия вакцины в организме зависит от природы конкретной вакцины. С другой стороны, младенцам делают несколько прививок, которые действуют на всю жизнь.Вы должны понимать, что не все прививки одинаковы, и некоторые из них важнее остальных.
Значение вакцины зависит от множества характеристик. Здесь играют роль такие факторы, как то, предназначена ли вакцина только против одного заболевания и является ли болезнь, от которой ребенок получает вакцинацию, опасной для жизни. Еще один важный фактор, на который следует обратить внимание, – это то, следует ли проводить вакцинацию через разные промежутки времени в течение жизни ребенка, чтобы обеспечить пожизненную защиту от этого конкретного заболевания.Этот тип пожизненного применения применяется при таких заболеваниях, как брюшной тиф, гепатит, полиомиелит и другие. В таком случае лучше всего придерживаться графика вакцинации, даже если у вашего ребенка небольшая температура или кашель. Если вы не идете по расписанию, в конечном итоге это может причинить ребенку больше вреда, чем пользы.
В таком случае лучше всего придерживаться графика вакцинации, даже если у вашего ребенка небольшая температура или кашель. Если вы не идете по расписанию, в конечном итоге это может причинить ребенку больше вреда, чем пользы.
Почему не следует делать прививки больному ребенку?
Если ваш ребенок плохо себя чувствует или у него высокая температура, вам лучше отложить иммунизацию, пока он не поправится.Тем не менее, вы можете сделать вакцинацию, если в течение нескольких дней они были слегка больны, простудились или кашляли без повышения температуры.
Когда в организме ребенка есть инфекция, иммунная система организма реагирует против микробов, вызывающих инфекцию, вырабатывая большое количество антител. Когда микробы снова попадут в организм ребенка, антитела иммунной системы избавятся от него, прежде чем у него появится шанс вызвать проблемы.
Тот же процесс происходит, когда ребенка иммунизируют, и, что самое приятное, ему не нужно болеть из-за выработки этих антител. В некоторых случаях они длятся долго, а в других – всю жизнь.
В некоторых случаях они длятся долго, а в других – всю жизнь.
Вот почему можно гарантировать, что иммунизация не будет проводиться одновременно с борьбой иммунной системы с другим заболеванием. Если ребенок несколько дней простудился или кашлял, это означает, что иммунная система уже избавилась от микробов, вызвавших инфекцию.
Когда вашему ребенку можно делать прививки?
Важно понимать, что маленькие дети часто предрасположены к краткосрочным заболеваниям.Они могут варьироваться от легкого кашля до простуды. Во многих случаях это не сопровождается повышением температуры тела и длится недолго. Итак, самый простой способ убедиться, что вашему ребенку сделана вакцинация, – это проверить, здоров ли он или болен, с утра в день запланированной вакцинации. В других случаях лучше всего отложить ее до тех пор, пока инфекция не исчезнет, а затем можно будет пройти вакцинацию. Время имеет решающее значение. Если ребенок не болен остро, вакцинацию можно продолжить.Обсудите ситуацию со своим врачом, чтобы узнать, есть ли необходимость отменить вакцинацию. Не забывайте, что чем раньше ваш ребенок будет вакцинирован, тем лучше будет.
Когда ребенку делают прививки от таких болезней, как свинка, корь или краснуха, это может вызвать легкие реакции. Так что не паникуйте, если ваш ребенок почувствует себя плохо в течение нескольких дней после прививки. Не ждите вакцинации перед поездкой или важным мероприятием.
Легкие заболевания не мешают вакцинации, и им можно сделать прививки, даже если они принимают антибиотики.Лучше всего проконсультироваться с врачом, если вас беспокоит ситуация и есть сомнения.
Также читают:
Необязательные и обязательные вакцинации младенцев и детей в Индии
Часто задаваемые вопросы о вакцинации с ответами
Мифы о вакцинах и факты, которые следует учитывать
Вакцина от каждой простуды
Гертруд У. Рей
На улице холодно.У меня першение в горле, я не могу перестать чихать, и у меня насморк. Это типичные симптомы инфекции, вызванной риновирусом человека (ВСР), более известной как простуда. В среднем взрослый человек болеет от двух до четырех простуд в год, в то время как средний ребенок может заражаться до десяти инфекций в год, что создает существенное бремя для экономики и общественного здравоохранения.
Существует три вида ВСР – виды A, B и C. Поскольку они включают около 170 различных штаммов с относительно низким перекрестным защитным иммунитетом между ними, профилактическая вакцина против ВСР исторически считалась практически невозможной.Эффективная вакцина должна быть поливалентной, что означает, что она должна содержать антигены для многих различных штаммов. Количество антигенных штаммов, которые может содержать вакцина, ограничено объемом жидкости, которая может быть введена пациенту (обычно 0,5 мл для взрослого), и концентрацией антигенов, которые могут поместиться в этот объем. Многие вакцины также содержат адъювант, агент, который усиливает и / или продлевает иммунный ответ на антиген. Добавление адъюванта к вакцине дополнительно ограничивает количество антигенов, которое может содержать инъекционный объем.
Из-за этих ограничений поливалентные вакцины обычно являются трех- или четырехвалентными, максимум, и содержат антигены для трех или четырех штаммов. Однако недавний прогресс в технологии позволил производить вакцины с более высокой валентностью. Например, вакцина Merck против вируса папилломы человека Гардасил 9 защищает от девяти различных вирусных штаммов, а пневмококковая вакцина Pneumovax 23 защищает от 23 различных бактериальных штаммов.
Эти достижения в области науки о мультивалентных вакцинах вдохновили на возобновление усилий по производству вакцины против риновируса.Группа из Университета Эмори недавно показала, что внутримышечное введение поливалентных вакцин против ВСР, которые содержат достаточно высокую концентрацию инактивированных формалином ВСР, может индуцировать нейтрализующие (то есть инактивирующие вирус) антитела к большинству, если не ко всем введенным антигенам.
Первичные эксперименты на мышах с 10-валентными и 25-валентными вакцинами высокой концентрации были многообещающими. Первая доза 10-валентной вакцины индуцировала нейтрализующие антитела к пяти из десяти штаммов, тогда как бустерная доза индуцировала нейтрализующие антитела ко всем 10 штаммам.25-валентная вакцина индуцировала нейтрализующие антитела к 18 из 25 штаммов после первой дозы и к 24 из 25 штаммов после бустерной дозы.
Чтобы иметь возможность увеличить количество и концентрацию антигенов в одной инъекционной дозе, авторы затем использовали макак-резус в качестве модели на животных, где можно было использовать больший объем инокулята. Иммунизация двух животных первой дозой 25-валентной вакцины индуцировала нейтрализующие антитела против 24 из 25 штаммов у одного животного и против всех 25 штаммов у второго животного.Бустерная доза этой вакцины продуцировала нейтрализующие антитела против всех 25 штаммов у обоих животных. Первая доза 50-валентной вакцины у двух дополнительных животных индуцировала нейтрализующие антитела к 41 и 45 исходным штаммам у этих двух животных, соответственно, тогда как бустерная доза увеличила это число до 49 из 50 штаммов для обоих животных. Авторы предполагают, что большая широта ответа, наблюдаемая у макак по сравнению с мышами после первой дозы, может быть связана с различиями видов животных или тем, что макаки могут получать более высокие входные концентрации из-за своего размера, что позволяет увеличить объем инокулята.
У исследования было несколько ограничений. Во-первых, ни один из препаратов не включал антигены C HRV, которые особенно важны для педиатрической популяции. Во-вторых, хотя авторы упоминают, что бустерная доза 10-валентной вакцины вызвала сохранение антител в сыворотке у мышей в течение 230 дней после иммунизации, они не предоставляют дополнительной информации о том, сохранялись ли эти антитела дольше этого времени и были ли антитела, продуцируемые какими-либо из них. другие вакцины показали такой же уровень стойкости.В-третьих, ответы антител были типоспецифичными, а не перекрестной нейтрализацией, что означает, что антитело, продуцируемое в ответ на один антигенный штамм, распознало только этот специфический штамм. Тем не менее, другие исследования показывают, что даже в отсутствие перекрестно-реактивных антител перекрестно-реактивные CD8 Т-клетки могут способствовать очищению от вируса. В-четвертых, внутримышечное введение инактивированной ВСР индуцирует только сывороточные антитела и обычно не вызывает иммунных ответов слизистых оболочек, которые важны как первая линия защиты при защите верхних дыхательных путей от инфекции ВСР.
Кроме того, поскольку у мышей и макак-резусов нет рецептора клеточной поверхности, который связывает ВСР, авторы не смогли провести контрольные исследования, а это означает, что они не могли заразить иммунизированных животных живым вирусом, чтобы проверить, была ли вакцинация эффективной для предотвращения заболевания. . Кроме того, модели на животных часто не полностью предсказывают результаты у людей – феномен, который Марк Жирар и Стэнли Плоткин с юмором описали как «мыши лгут, а обезьяны преувеличивают». Следовательно, истинную эффективность любой вакцины для человека можно измерить только путем проведения исследований с заражением человека.
Несмотря на свои ограничения, это исследование предполагает, что можно создать широко нейтрализующую вакцину против многих различных типов ВСР, используя простой подход к вакцине. Авторы надеются получить состав, содержащий 83-валентный адъювант ВСР A, который можно вводить в дозе 0,5 мл. Надеюсь, это приблизит нас на один шаг к предотвращению простуды.
Возможна вакцина от простуды
Новое исследование на мышах и обезьянах предполагает создание вакцины против простуды.
Мыши и обезьяны выработали иммунитет ко многим штаммам вируса, вызывающего простуду, называемого риновирусом, после того, как им были введены экспериментальные вакцины, как выяснили исследователи.
В исследовании, опубликованном 22 сентября в журнале Nature Communications, исследователи создали две версии вакцины против риновируса и протестировали одну версию на мышах и одну версию на обезьянах. [5 опасных мифов о вакцинации]
Согласно исследованию, когда животные в исследовании получали вакцины, у них вырабатывались антитела, специфичные ко всем штаммам риновируса, которые присутствовали в вакцине.
Антитела – это один из способов иммунной системы реагировать на чужеродных захватчиков, таких как вирусы и бактерии. Антитела специфичны для отдельных захватчиков, и организм их помнит. Таким образом, если человек подвергается воздействию вируса, к которому иммунная система уже подготовилась, он может быстро выработать необходимые ему антитела и предотвратить распространение болезни.
Вакцины побуждают организм вырабатывать определенные антитела, поэтому, если человек действительно сталкивается с определенным вирусом или бактериями, против которых он был вакцинирован, иммунная система может быстро снова снабдить эти антитела.
Вакцины могут содержать ослабленную или мертвую версию вируса или бактерии. Но простуда вызвана не одним вирусом; скорее, существует бесчисленное множество штаммов, которые могут вызвать болезнь.
Чтобы противодействовать разнообразию риновирусов, исследователи добавили 25 штаммов в свою вакцину для мышей и 50 штаммов в свою вакцину для обезьян. Для сравнения: вакцина против гриппа этого года содержит всего четыре штамма.
Исследователи обнаружили, что мыши продуцируют 25 типов антител, каждый из которых уникален для штаммов вакцины.Точно так же в эксперименте с обезьянами животные продуцировали 50 типов антител.
Исследователи выделили эти антитела из крови животных и проверили их в дополнительных лабораторных экспериментах. Они обнаружили, что антитела способны предотвратить заражение вирусом человеческих клеток в чашках Петри. Однако исследователи не пытались фактически заразить животных простудой, чтобы посмотреть, не заболеют ли они.
Новое исследование демонстрирует то, что исследователи называют «доказательством концепции», что означает, что оно показывает, что что-то можно сделать.Необходимы дальнейшие исследования для разработки вакцины против простуды, эффективной для людей.
Следующим шагом будет тестирование вакцины на людях, сообщил в заявлении Мартин Мур, доцент педиатрии Медицинской школы Университета Эмори в Атланте и старший автор исследования. Мур является соучредителем и главным научным сотрудником компании Meissa Vaccines Inc, которая когда-нибудь сможет получить прибыль от исследования.
Первоначально опубликовано на Live Science.
Вакцина против широко распространенной простуды прошла многообещающие клинические испытания
Вакцина, разработанная для предотвращения одного из наиболее распространенных типов простуды, только что дала многообещающие результаты в последних клинических испытаниях, и теперь разработчики считают, что она действительно может выйти на рынок всего через несколько лет.
Простуда, известная как респираторно-синцитиальный вирус (РСВ), настолько распространена, что более 90 процентов детей заражаются ею к двум годам.Фактически, эта опасная, а иногда и смертельная инфекция является основной причиной серьезных заболеваний нижних дыхательных путей у детей во всем мире, и у нас до сих пор нет действующей вакцины для ее предотвращения.
Хотя немецкая компания Bavarian Nordic, владеющая этой конкретной вакциной, известной как MVA-BN-RSV, надеется, что она станет доступной в 2024 году, лекарство все еще должно пройти третье клиническое испытание перед Управлением по контролю за продуктами и лекарствами США (FDA). ) одобрил бы его для общего использования.
Первые два клинических испытания вакцины обычно ограничиваются изучением ее безопасности и оптимальной дозировки.Результаты этих фаз также могут дать некоторое представление об эффективности, но размера и широты таких испытаний обычно недостаточно для определения иммунитета.
На данный момент кажется, что разовая доза этой новой вакцины безопасно индуцирует широкий иммунный ответ на RSV у большинства из 420 взрослых старше 55 лет, включенных в исследование.
В этом рандомизированном плацебо-контролируемом исследовании иммунный ответ Т-клеток, которые охотятся и уничтожают инфекции, и антител, распознающих чужеродных захватчиков, сохранялся в течение как минимум шести месяцев.
После повторной вакцинации через 12 месяцев иммунный ответ был еще лучше.
Те, кто получил одну или обе дозы, показали более высокие уровни антител через 56 недель по сравнению с группой плацебо, «таким образом демонстрируя стойкость иммунных ответов, индуцированных MVA-BN-RSV, в течение до одного года».
Однако после однократного введения высокой дозы вакцины Т-клеточный ответ в значительной степени достиг максимума.
«Пиковые Т-клеточные ответы после бустерной вакцинации были ниже, чем пиковые ответы после первоначальной вакцинации, что позволяет предположить, что активация Т-клеток может регулироваться уже существующими уровнями антиген-специфических Т-клеток», – пишут исследователи в своем исследовании. результаты, достижения.
«Это согласуется с наблюдением, что вторая вакцинация не вызывала дальнейших Т-клеточных ответов».
Другими словами, если куча Т-клеток уже есть, то бустерная инъекция не вызовет дальнейшего ответа.
Это интересное объяснение, но для подтверждения этих результатов и выяснения механизма действия потребуются дополнительные исследования; учитывая проблемы, которые RSV продолжает представлять для разработки вакцины, ясно, что мы еще не совсем подошли к этому.
RSV не только хорошо скрывается от иммунной системы, но и не вызывает длительного иммунитета, как ветряная оспа или корь, а это означает, что мы можем продолжать болеть одним и тем же снова и снова, даже если взрослые люди.
Хотя обычно проявляются легкие симптомы простуды и гриппа, пожилые люди и люди с ослабленной иммунной системой особенно уязвимы для RSV.
Вакцина потенциально может остановить 33 миллиона серьезных респираторных инфекций в год, ежегодно спасая жизни почти 60 000 детей.Это было бы очень важно, и хотя есть основания для надежды, важно не забегать вперед. Есть много почти вакцин, которые вот-вот выйдут на рынок в ближайшие пять лет.
Третье клиническое испытание должно начаться в 2021 году, и в нем примут участие более 12 000 взрослых. Надеюсь, этого будет достаточно, чтобы ответить на некоторые из оставшихся вопросов.
Учитывая «широкий иммунный ответ», уже вызванный вакциной, эксперты Bavarian Nordic считают, что здесь более чем достаточно многообещающих результатов, чтобы заслужить испытание эффективности фазы 3.Следи за этим пространством.
Исследование было опубликовано в журнале The Journal of Infectious Diseases .
Верно ли, что детям нельзя делать прививки, если они больны?
Это зависит от вида болезни и степени болезни вашего ребенка.
Многие врачи предлагают отложить вакцинацию, если у вашего ребенка:
Если у нее легкая простуда, нет никаких медицинских причин откладывать вакцинацию. Однако она может быть суетливой или с трудом переносить любую реакцию, если она плохо себя чувствует.
Типы вакцин, которые лучше отложить, когда заболеют
То, откладывать или нет, также зависит от типа вакцины, которую получает ваш больной ребенок.
Если ему нужна одна из немногих вакцин, которые содержат живой ослабленный вирус, например вакцину MMR или ветряную оспу, возможно, лучше подождать. Таким образом, вашему ребенку не придется сталкиваться с обычными побочными эффектами укола помимо симптомов его болезни, не потому, что вакцина может быть менее эффективной, если ваш ребенок болен.
Детям, страдающим заболеванием, вызывающим сильно подавленную иммунную систему, например СПИДом и раком, не будут вводить живые вакцины.
Эксперты говорят, что вакцинацию также лучше отложить, если ваш ребенок принимал стероиды. Они могут ослабить иммунный ответ человека. Таким образом, ребенок, принимавший высокие дозы пероральных стероидов (например, от астмы или ядовитого плюща) в течение более двух недель, должен подождать не менее одного месяца, прежде чем получить живую ослабленную вакцину, такую как MMR или ветряная оспа.
Что делать, если ваш ребенок заболел и ему необходимо пройти вакцинацию
Поговорите со своим врачом и узнайте, какова его политика, чтобы вы знали, следует ли вам отменить прием.Помните, что чем раньше вашему ребенку сделают прививки, тем скорее он будет защищен от болезни, которую предотвращает вакцина. Время очень важно. По данным Центров США по контролю и профилактике заболеваний (CDC), дети с умеренными или тяжелыми заболеваниями, с лихорадкой или без нее, могут быть вакцинированы, как только они перестанут быть тяжелыми.
Дети, которым не следует вакцинироваться
- Дети с лейкемией, лимфомой, другими видами рака, СПИДом и дети, чья иммунная система серьезно ослаблена , не должны получать никаких живых ослабленных вакцин.Эти вакцины не представляют угрозы при нормальных обстоятельствах, но иммунная система, подорванная серьезным заболеванием или подавленная химиотерапией, может быть не в состоянии бороться с «небольшой инфекцией», которую производят эти вакцины.
- Дети с низким количеством тромбоцитов или другими проблемами с кровотечением не должны получать никаких инъекционных вакцин (прививок).
Популяция детей, которым нельзя сделать прививки по медицинским показаниям, предлагает еще одну вескую причину для того, чтобы убедиться, что вакцины вашего ребенка обновлены.Это понятие называется «коллективный иммунитет». Идея состоит в том, что, если большинство людей в сообществе вакцинированы, болезни станут менее распространенными, а те, кто не может быть вакцинирован, с меньшей вероятностью будут подвержены заражению.
Узнайте больше о вакцинах и иммунизациях для младенцев и детей.
Вакцины для профилактики насморка
Вопрос на повторение
Мы изучили, могут ли вакцины помочь предотвратить простуду.
Фон
Простуда вызвана вирусной инфекцией верхних дыхательных путей, и люди обычно поправляются, когда вирус умирает.Люди с простудой плохо себя чувствуют, у них насморк, заложенность носа, чихание и кашель с болью в горле или без нее, а также слегка повышенная температура. Лечение направлено на облегчение симптомов.
Во всем мире простуда является причиной широко распространенных заболеваний. Было трудно производить вакцины для предотвращения простуды из-за большого количества вирусов. Влияние вакцин на профилактику простуды у здоровых людей до сих пор неизвестно.
Дата поиска
Для этого обновления мы провели поиск в литературе до 2 сентября 2016 г.
Характеристики исследования
В этом обновлении мы не обнаружили новых исследований. Этот обзор включает одно ранее выявленное рандомизированное контролируемое исследование, проведенное в 1965 году. В этом исследовании участвовало 2307 здоровых людей в учебном центре ВМС США, и оценивалось влияние живой ослабленной (аттенуированной) аденовирусной вакцины по сравнению с поддельной вакциной (плацебо).
Источники финансирования исследования
Это исследование финансировалось государственным учреждением.
Ключевые результаты
Не было различий в частоте возникновения простуды между теми, кто получил вакцину, и теми, кто получил поддельную вакцину. Побочных эффектов, связанных с вакциной, не было. Однако из-за небольшого числа людей, включенных в исследование, количества простудных заболеваний, а также недостатков в дизайне исследования, наша уверенность в результатах невысока. Дальнейшие исследования могут прояснить, могут ли вакцины предотвратить простуду, поскольку имеющиеся данные не поддерживают использование аденовирусной вакцины для предотвращения простуды у здоровых людей.
Качество доказательств
Мы оценили качество доказательств как низкое из-за высокого риска систематической ошибки и небольшого количества людей, включенных в исследование, и количества простудных заболеваний, что привело к неточности.


 ?
?(1).jpg) Это состояние связано с адаптацией ребенка к нашим городским условиям, современным нагрузкам; проявляется тем, что в анализе крови наблюдается недостаточное количество нейтрофилов. Причем это количество не укладывается ни в норму, ни в состояние при болезни, а находится в среднем значении. В такой ситуации лучше не нагружать организм дополнительно, его иммунные силы сейчас и так ослаблены, и все силы направлены на то, чтобы адаптироваться к окружающей среде.
Это состояние связано с адаптацией ребенка к нашим городским условиям, современным нагрузкам; проявляется тем, что в анализе крови наблюдается недостаточное количество нейтрофилов. Причем это количество не укладывается ни в норму, ни в состояние при болезни, а находится в среднем значении. В такой ситуации лучше не нагружать организм дополнительно, его иммунные силы сейчас и так ослаблены, и все силы направлены на то, чтобы адаптироваться к окружающей среде.

 ). Например, всем жителям Новосибирской области рекомендуется ставить прививку от клещевого энцефалита – опасной инфекции, которой можно заразиться при укусе клеща.
). Например, всем жителям Новосибирской области рекомендуется ставить прививку от клещевого энцефалита – опасной инфекции, которой можно заразиться при укусе клеща.
