Как лечить кашель у грудничка: список лекарств от кашля


При появлении кашля у грудного ребенка многие молодые родители не знают как его лечить. У новорожденного малыша есть одна физиологическая особенность — незрелость дыхательных мышц, именно из-за этого наблюдается патология кашлевого дренажа. Как же избавиться от кашля у новорожденного ребёнка и какие лекарства можно ему давать? Ответ на этот вопрос можно найти в данной статье.
Важно! Ни в коем случае нельзя заниматься самолечением и давать маленьким деткам любые лекарства без правильно рассчитанной дозы, осмотра врача и установления правильного диагноза.
Данная статья исключительно информационная. Перед приемом абсолютно всех препаратов нужно проконсультироваться с врачом. В настоящее время разработано большое количество препаратов, которые можно использовать для лечения кашля у грудничков.
Лекарства от кашля для грудного ребёнка
Чаще всего для лечения кашля у грудных детей назначают муколитические препараты:
Амброксол. Муколитические средство, которое способствует разжижению мокроты в лёгких. Такое средство отлично помогает при кашле, который сопровождается выделением вязкой мокроты. Сироп достаточно приятный на вкус и разрешен для деток с одного месяца жизни. Повысит эффективность такого лекарства обильное питье. По инструкции пить такой сироп нужно два раза в день, но не более пяти дней.
В процессе лечения кашля у малыша необходим прохладный и влажный воздух в комнате, а также обильно питье, которое помогает устранить большую потерю жидкости в организме ребёнка.
Лазолван. Средство отлично справляется с мокрым кашлем и способствует более легкому выходу мокроты. Сироп разрешен для применения с шести месяцев. Лекарство лучше всего запивать водой или чем-то другим. Повысить эффективность можно с помощью одновременного приёма сиропа лазолвана и ингаляции с лазолваном. Продолжение приёма Лазолвана должно быть не более пяти дней.
Амбробене. Лекарство в форме сиропа разрешается давать деткам с первого месяца жизни. Эффективно борется как с сухим кашлем, так и с мокрым. Дозировка зависит от возраста. Давать лекарство необходимо два раза день после приёма пищи.
Бронхикум. Разрешено для применения деткам с шести месяцев. Помогает бороться с сухим кашлем. Принимать нужно два раза в день, продолжительность приёма не более четырнадцати дней.
Флуимуцил. Такое лекаственное средство можно принимать деткам только после года. Выпускается в виде гранул или раствора для ингаляции.
Бромгексин для детей. Для деток до шести лет нужно принимать в виде сиропа, а старше можно и в виде таблеток.
Важно! Необходимо помнить. Принимать препараты нужно в строго назначенной врачом жощировке и только после консультации. Длительность приёма лекарств устанавливается врачом.


Во время кашля назначают и отхаркивающие средства. Они облегчают отделение и выведение мокроты из лёгких. Чаще всего такие лекарства являются растительными препаратами.
Геделикс. Помогает справиться с постоянным сухим кашлем. Лекарство разрешено для применения с самого рождения. Принимать нужно один раз в день. Для повышения эффективности препарата нужно давать ребёнку больше пить.
Мукалтин. Это лекарство в форме таблеток разрешается для приёма детям старше года.
Корень солодки. Разрешен деткам с двух лет.
Микстура сухая от кашля для детей. Разрешается давать деткам с шести месяцев. Порошок нужно разводить кипяченной водой по инструкции и давать по несколько капель. Доза рассчитывается врачом.
Линкас. Облегчает кашель и боль в горле, способствует выведению мокроты из лёгких. Лекарство разрешается принимать деткам с шести месяцев.
Стоптуссин. Выпускается в форме капель. Разрешен для приёма деткам с полгода. Дозу необходимо рассчитывать строго по инструкции, учитывая вес и возраст ребёнка. Принимать лекарство нужно 3-4 раза в сутки. Капли можно добавлять в сок, компот и давать пить малышу. Объем жидкости для разведения сокращать и увеличивать нельзя.
Врачам, молодым мамам и папам следует с особой осторожностью назначать грудным детям лекарство от кашля. Необходимо обязательно пояснить, что возникший кашель при ОРВИ – симптом болезни, который проходит сам по себе, только необходимо соблюдать определенный режим: помещение должно быть прохладном, а влажность воздуха достаточно высокой. Важный фактор, который приведёт ребёнка к выздоровлению намного быстрее — обильное питье теплой воды. Помните, что лечение кашля у маленьких детей не сводится только к одному приему разнообразных лекарственных препаратов.
Здоровье малыша НоворожденныйЧем лечить кашель у грудничка, лекарства и средства для новорожденных
Все мы время от времени кашляем. И это неудивительно, ведь кашель служит нам защитным рефлекторным актом, благодаря которому очищаются бронхи и легкие. Нередко кашель сопровождает вирусные и другие респираторные инфекции. По характеру он может быть самым разнообразным: глубоким и поверхностным, сухим, надрывистым, лающим, изнуряющим или же продуктивным, мокрым.
Взрослые, начиная кашлять, зачастую не придают особого значения данному симптому и нередко пытаются вылечиться, приобретая в аптеке леденцы и таблетки от кашля и минуя кабинет врача. Но вот чем лечить кашель у грудничка?
Особенность детей в том, что их дыхательные пути анатомически уже, чем у взрослых, они не умеют откашливать мокроту, а 3-месячные младенцы и вовсе мало двигаются: они не умеют сидеть, ползать и тем более ходить.
Все эти факторы в совокупности позволяют сделать логичный вывод: самолечение детей до года недопустимо! Лекарства от кашля для грудничков должен рекомендовать врач: только он сможет в каждом конкретном случае назначить грамотное лечение и помочь вашему малышу поскорее выздороветь.
Однако родителям неплохо иметь представление о лекарственных препаратах, используемых для борьбы с кашлем, и о других распространенных методах лечения детей.
Такой разный кашель
Стоит отметить, что покашливания могут не представлять никакой опасности в грудном возрасте. Физиологический кашель встречается в период прорезывания зубов при обильном слюнотечении, по утрам, младенец может поперхнуться во время еды, находясь у груди. Кашель может даже использоваться крохой в психологических целях как способ привлечения внимания родителей.
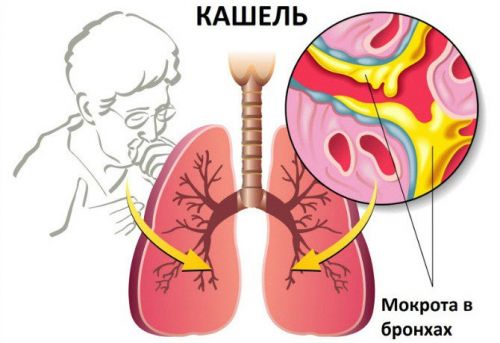
В зависимости от того, есть отделяемая мокрота или нет, кашель разделяют на сухой и влажный
Условно кашель можно разделить на 2 группы:
- Сухой. Обычно именно таким бывает кашель в 90% случаев в начале вирусного заболевания. Малыш начинает покашливать, а к вечеру уже ярко выражена вся симптоматика ОРВИ: насморк, повышение температуры, вялость, капризность. Сухой кашель связан с раздражением воспаленных стенок глотки, гортани или трахеи при прохождении воздуха, поэтому правильно помогать ему переходить во влажный. Однако в некоторых случаях кашель настолько частый, сильный, удушающий (например, при коклюше), что назначают препараты, блокирующие сам кашлевой центр. Аллергический и астматический сухой кашель лечат антигистаминными препаратами и кортикостероидами.
- Влажный. Его еще называют продуктивным, поскольку на данной стадии образуется мокрота, при отхождении которой дыхательные пути очищаются, и наступает выздоровление. По цвету слизи можно понять, какого характера было заболевание: желтая или зеленая мокрота свидетельствует об инфекции бактериальной природы, прозрачная указывает на присутствие вирусов, после такой обычно не возникает осложнений. Хотя он более безопасен, длительный мокрый кашель нельзя оставлять без внимания, так как бронхиты и пневмонии могут протекать без температуры.
Медикаментозное лечение
Итак, что можно давать детям до года, если они кашляют? В зависимости от установленного диагноза врач может назначить следующие лекарственные средства:
Противокашлевые препараты
Используют при изнуряющем непродуктивном кашле, мешающем нормально есть, спать, дышать, например, при коклюше. Практически все лекарства данной группы противопоказаны для новорожденных. Согласно инструкции их разрешено применять с 2 лет.
Исключение составляет бутамирата цитрат — ненаркотическое вещество с противокашлевым эффектом, которое временно блокирует нервные окончания слизистой оболочки бронхов, за счет чего кашель утихает.
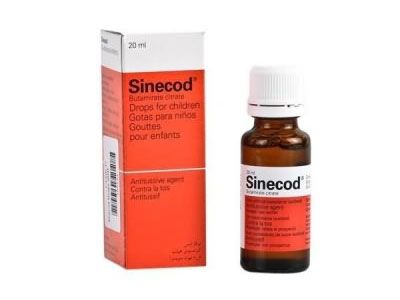
Синекод в каплях на основе бутамирата применяется в педиатрии с 2 месячного возраста, а Стоптуссин капли — с 6 месячного, так как в состав препарата добавлен еще гвайфенезин, в умеренном количестве разжижающий слизь
Отхаркивающие средства
Их назначение оправдано, когда кашель влажный, но мокрота плохо отходит. Обычно такие препараты изготавливаются на основе трав: чабреца, подорожника, плюща, солодки, алтея, мать-и-мачехи.
Средства от кашля детям первого года жизни на основе плюща:
- Проспан сироп.
- Геделикс капли.
На основе подорожника:
- Сироп доктора Тайса с подорожником (с 1 года).
- Гербион сироп с подорожником (с 2 лет).
На основе алтея:
- Мукалтин (таблетка растворяется в ложке воды, можно дать ребенку с 3 лет).
- Сироп Алтейка (с 2 лет).
На основе чабреца:
- Сироп Пертуссин (с 3 лет).
- Сироп Бронхикум (с 1 года).
- Туссамаг капли (с 1 года).
Существуют также прекрасные комбинированные средства, в состав которых входит несколько компонентов. Например, Бронхипрет сироп содержит экстракты тимьяна и плюща и разрешен к приему деткам с 3 месяцев.

Важно помнить, что лекарственные травы способны вызвать аллергическую реакцию, поэтому лечить кашель у новорожденного с их помощью нужно осторожно
Если после приема препарата появилась сыпь, покраснения на коже, необходимо приостановить лечение и проконсультироваться с врачом.
Муколитики
Лекарственные средства, цель которых разжижать густую мокроту. Они назначаются в том случае, когда слизь есть, но она трудноотделяемая, вязкая и нужно ускорить ее эвакуацию.
Самые известные муколитики:
- Амброксол (Лазолван, Флавамед, Амброгексал). Его дают чаще всего, так как существует большая доказательная база его безопасности и эффективности. Официально инструкция рекомендует прием препарата с 2 лет, до достижения этого возраста его применение — на усмотрение врача.
- Бромгексин.
- Ацетилцистеин.
- Карбоцистеин (Флюдитек сироп).

Грудному ребенку муколитики дают только по рецепту врача
Если у младенца затруднено откашливание, логично предположить, что увеличение слизи, которое не может выйти наружу, будет и дальше находиться в бронхолегочной системе, а это, в свою очередь, может привести к развитию пневмонии.
Внимание! Категорически запрещено давать детям одновременно противокашлевые препараты вместе с отхаркивающими или муколитическими. Перед тем, как дать лекарственное средство, внимательно ознакомьтесь с инструкцией.
Комплексное лечение
Кашель редко бывает единственным симптомом заболевания, особенно если речь идет об ОРВИ. Поэтому врач назначает комплексное лечение, в схему которого могут входить такие группы лекарств:
- Жаропонижающие. Маленьким детям температуру выше 38°C сбивают сиропами на основе парацетамола или ибупрофена.
- Противовирусные. При вирусных инфекциях целесообразно назначение Виферона в свечах. Это препарат на основе рекомбинантного интерферона, который облегчает общее состояние и ускоряет выздоровление.
- Назальные капли и растворы для промывания. Если носик не дышит из-за скопившейся слизи, грудничку приходится очень тяжело. Кроме того, стекающие в носоглотку сопли провоцируют кашель, да и слизистая глотки пересыхает, если дышать ртом. Поэтому деткам показано промывание носа солевыми растворами (аптечными или приготовленными в домашних условиях), а при необходимости используют сосудосуживающие капли, чтобы, к примеру, кроха мог спокойно спать.
- Гомеопатия. В педиатрической практике данная группа препаратов нашла широкое применение, поскольку гомеопатические лекарства безопасны и разрешены практически с младенчества. При вирусных инфекциях врач может порекомендовать сироп Стодаль, обладающий отхаркивающим эффектом. Ректальные свечи Вибуркол помогают мобилизировать собственные защитные силы организма. Укрепляют иммунитет и такие средства, как Анаферон детский, Инфлюцид, Энгистол.
Гомеопатические препараты давно используют в лечении детей
Растирания
При отсутствии температуры очень эффективны растирания (новорожденным процедура проводится только с разрешения доктора). В качестве целебных компонентов используют свиной, козий, барсучий, медвежий, нутряной жир, обладающий мягким согревающим эффектом.
Из аптечных препаратов подойдет мазь Пульмекс беби (ее можно использовать с 6 месяцев) и Скипидарная мазь. А после 2 лет выбор аптечных средств расширяется, так как разрешены к применению мази с камфорой в составе, например, Эвкалиптовый бальзам доктора Тайса, мазь Доктор Мом или Викс Актив Бальзам.

Процедура проводится обычно вечером, перед сном. Малышу легкими массирующими круговыми движениями растирают ножки (подошву, пяточки), спинку и грудку, минуя область сердца. На ножки надевают носочки
Народные средства
Лечение кашля у грудничка народными средствами не всегда оправдано, а порой очень опасно. Так, детям до года нельзя ставить компрессы с горчицей, водкой или уксусом: подобные процедуры чреваты ожогами кожи и аллергическими реакциями в виде крапивницы и бронхоспазма. Грудные сборы, состоящие из нескольких трав, также могут вызвать аллергию.
Малышам можно дать теплое молоко с ложкой меда, сок редьки с медом, при условии, что на мед и молоко нет аллергии.
При кашле, возникшем из-за воспаленного горлышка, кроху можно поить отваром ромашки. Готовится он просто: на стакан закипевшей воды используют 1 чайную ложку цветков ромашки. Отвар настаивается в течение получаса, процеживается, а затем дается ребенку по 2-3 чайной ложки около 6 раз в день.

Редька с медом прекрасно лечит кашель
Дренажный массаж
Если мокрота плохо отделяется из-за слабо развитой дыхательной мускулатуры, грудничкам назначают дренажный массаж. Лучше, чтобы его проводили в массажном кабинете, однако техника его выполнения не сложная, так что родители могут делать массаж в домашних условиях.
Кроху укладывают на колени животом вниз, так, чтобы голова была ниже туловища. Спинку поглаживают круговыми движениями, минуя область позвоночника. Затем ребром ладони производятся интенсивные постукивания и похлопывания снизу вверх, то есть от поясницы в лопаткам. После нескольких постукиваний ребенка усаживают вертикально и просят покашлять (если, конечно, возраст позволяет ему выполнить просьбу). Процедуру проводят несколько раз в день.

Положение ребенка во время массажа
Общие принципы лечения
Вне зависимости от того, какой у ребенка кашель, ему на пользу пойдут следующие действия:
- Достаточное питье. Во время болезни для младенцев на грудном вскармливании данный совет означает более частое прикладывание к груди — столько, сколько ребенок хочет. Деткам, получающим прикорм, предлагайте пить дополнительно воду, компоты, морсы из шиповника, сухофруктов, изюма. При повышенной температуре обильное питье особенно важно, так как из-за маленького веса потеря жидкости и обезвоживание у грудничков наступает быстро.
- Свежий воздух. При отсутствии температуры ребенку можно и нужно гулять на свежем воздухе. Главное — правильно его одеть, так, чтобы он не перегревался, но и не замерз.
- Достаточная влажность. Ребенок может кашлять просто из-за сухого воздуха в помещении. Каждый родитель должен знать, что оптимальная для здоровья влажность составляет 50-70% при температуре 18-22° C. Поэтому с рождением ребенка стоит задуматься о приобретении увлажнителя воздуха.
- Пассивные ингаляции. Вдыхание паров горячего воздуха маленьким детям категорически запрещено из-за того, что есть большой риск обжечь слизистую. А вот если наполнить ванну горячей водой, добавив в нее соды, и подышать насыщенным влажным воздухом в ванной комнате, эффект будет очень хороший. Только учитывайте, что подобная процедура разжижает и увеличивает количество мокроты, а значит, ребенок будет кашлять. Поэтому на ночь не рекомендуется проводить подобные процедуры совсем маленьким детям.
Как видим, практически все действия направлены на увлажнение слизистых. Не забывайте, что в большинстве случаев кашель лечится свежим воздухом. При таких тяжелых заболеваниях, как коклюш и круп, время и прохладный влажный воздух являются лучшими лекарствами. А если все же нужна медикаментозная помощь, не забывайте консультироваться с врачом.
Как лечить кашель у грудного ребенка народными средствами
Просмотров 99.2k.
Если грудной ребенок закашлял, начинать лечение требуется с вызова врача. Организм младенца очень нежный, обменные процессы в нем ускорены. Умеренный воспалительный процесс иногда быстро переходит в острое состояние. Решая, чем и как правильнее лечить кашель у новорожденного ребенка, необходимо определить причину его возникновения. Чаще всего причина кашля может быть:
- ОРВИ;
- Аллергическая реакция;
- Воспаление гортани;
- Попадание в дыхательные пути инородного тела или их засорении их жидкостью;
- Бронхоспазм.
После того как педиатр определит характер кашля, он может посоветовать родителям совместить применение традиционной терапии и лечение народными способами. Это ускоряет процесс выздоровления и не дает большого количества побочных эффектов.
Народные способы лечения кашля у детей до года
В качестве альтернативы лекарственным препаратам от кашля существуют и народные средства лечения грудных детей, которые должны использоваться с умом, чтобы не усугубить ситуацию самолечением.
Первое и главное – не следует делать прогревания и ставить горчичники, если у малыша повышенная температура.
Младенцам до 2-месячного возраста быстро поможет избавиться от кашля луковое варенье. Лук мелко натирают на терке, смешивают в пропорции 1/1 с медом, дают отстояться около 1,5 часов. Затем сок сцеживают. Дают каждый час по половине чайной ложки.
Травы в борьбе с кашлем
Применение трав в виде отваров для лечения младенцев возможно с 2 месяцев.
Мать-и-мачехи и подорожник
С 4-месячного возраста младенцем можно давать травяной отвар, составленный из мать-и-мачехи и подорожника. Изготавливается он так: столовую ложку сырья заливают стаканом кипятка, настаивают в термосе или теплом месте 2 часа, и дают ребенку до еды – по 2 столовых ложки – за 15 минут. Смесь имеет отхаркивающие свойства. Если у ребенка после нее возникает рвотный эффект, значит, дозировку стоит уменьшить.
Солодка, девясил и алтей
Также оказывает хорошее воздействие корень солодки. Рекомендуется использовать его в сочетании с девясилом и алтеем.
Все три корня смешиваются в равных кол-вах. Берется 1 ст ложка полученной смеси и заливается 500 мл холодной кипяченой воды. Настаивается 8 часов. Давать ребенку 2-3 раза в день по 50 грамм
Компрессы для прогревания
Для детей возраста до 2-месяцев ускорить процесс выздоровления помогут следующие рецепты.
- Медовые компрессы. Медовую лепешку замешивают на основе меда, добавляя к нему муку и растительное масло. Лепешка должна получиться достаточно плотной консистенции, чтобы не растекалась после того, как ее поместят малышу на грудь. Некоторые родители добавляют в лепешку горчичный порошок, но он может вызвать раздражение нежной младенческой кожи. С 4 месяцев горчицу можно уже использовать без ограничений.
- Можно прогреть малыша, поставив ему компресс из камфорного масла.
- Для прогревания малыша используется компресс из картофельного пюре.
- Грудка малыша растирается барсучьим жиром, и утепляется марлевым компрессом.
Компрессы делают так:
- Пеленка в несколько слоев;
- Лечебное средство;
- Еще одна пеленка;
- Слой полиэтилена;
- Закрепляющий тур марлей или пеленкой, свернутой углом.
Исключение: барсучий жир или камфорное масло – грудка натирается этими веществами непосредственно.
Все прогревающие компрессы ребенку ставятся на область груди. Если компрессы ставить на спинку и грудку одновременно, есть риск спровоцировать развитие пневмонии.
Барсучьим жиром можно растирать не только грудь ребенка, но одновременно и стопы. Растирание барсучьим жиром позволяет ускорить процесс отхождения мокроты, если она имеется. В случае, когда малыш страдает сухим кашлем, возможно, воздух в комнате излишне сухой и следует его дополнительно увлажнять.
(См статью о сухом кашле у грудничка)
Ингаляции для малыша
Облегчить состояние ребенка до 2-месячного возраста, имеющего сухой кашель, можно с помощью ингаляции пассивного типа. Делается это так. В ванну наливается кипяток, и ждут, когда помещение прогреется паром. Кашляющего младенца ингалируют около 5 минут. Если аромат эфирного масла эвкалипта не вызывает у ребенка аллергическую реакцию, то можно добавить в воду несколько капель данного масла.
Массаж
Помимо отваров, компрессов и ингаляций эффективно применение массажа – нежными похлопываниями и постукиваниями массируется грудная клетка и стопы ребенка. Массаж с применением растительных бальзамов увеличит эффективность лечения. Применение массажа улучшает отхождение мокроты.
Берите ребенка на руки и нежно похлопывайте по спинке – это также улучшает дренаж бронхов.
Несколько советов
- Подвижность ребенка ограничивать не рекомендуется, это может спровоцировать застой мокроты.
- Перед использованием народных рецептов в лечении грудничка, необходимо посоветоваться с врачом.
- Согревающие процедуры используются только тогда, когда у детей нет температуры.
- Дополнительно к описанным средствам можно купать ребёнка в различных травах, например, хороший эффект оказывает чабрец.
Таким образом, не всегда есть необходимость нагружать неокрепший организм грудничка исключительно лекарствами, можно дополнительно использовать проверенные и эффективные рецепты народной медицины, которыми пользуется не одно поколение мам.
Читаем еще по теме кашля
Что принимать новорожденному от кашля
При возникновении кашля у грудных детей молодые и неопытные родители берутся за голову и не знают что делать. Физиологическая особенность новорожденных выражается в том, что для них характерным является незрелость дыхательных мышц, в связи с этим наблюдается патология кашлевого дренажа. В такой ситуации любые родители задаются вопросом что сделать чтобы ребенок перестал кашлять и что можно давать от кашля грудным детям чтобы не навредить.
Внимание! Прежде чем давать лекарства новорожденным детям, следует проконсультироваться с врачом! Данный обзор носит информационный характер.
Весь процесс лечения кашля у самых маленьких детей должен сводиться к тому, чтобы создать ребенку режим прохладного и влажного воздуха, и прежде всего – обильное питье, которое способствует устранению патологической потери жидкости в организме малыша.
Однако в современных условиях трудно отрицать достижения медицины в области фармакологических средств от кашля. Итак, что из лекарственных препаратов от кашля можно давать грудному ребенку.
Мамам на заметку!
Девочки привет) вот не думала, что и меня коснется проблема растяжек, а еще буду писать про это))) Но деваться некуда, поэтому пишу тут: Как я избавилась от растяжек после родов? Очень буду рада, если и вам мой способ поможет…
Допустимые лекарства от кашля для грудничков
В настоящее время педиатрами часто назначаются муколитические средства. Среди них:
- Амброксол – представляет собой муколитический препарат, способствующий разжижению мокроты в легких. Данное лекарство эффективно при кашле, сопровождающемся вязкой мокротой, которая трудно отделяется. (См статью Мокрый кашель у грудного ребенка ). Приятный на вкус сироп, можно давать с первого месяца жизни грудничка. Доза: от 0 до 2 лет по 2,5 мг после еды 2 раза в сутки. Лучший эффект наблюдается при обильном питье, поэтому нужно давать больше соков, воды, компота.. Согласно инструкции сироп не следует употреблять более 5 дней подряд.
- Лазолван – прекрасно помогает при мокром кашле, ребенок хорошо отхаркивает мокроту. Препарат выпускается в виде сиропа. С возраста 6 месяцев ребенок может принимать по ½ чайной ложечки во время завтрака и ужина, запивая водой или соком. Дополнительно рекомендуется использовать Лазолван для ингаляций. Пить сироп в среднем 5 дней.
- Амбробене – разрешено давать младенцу в виде сиропа с первого месяца жизни. Эффективно как средство от сухого кашля, разжижает и выводит мокроту. Дозировка зависит от формы выпуска. Сироп дают малышу по 2,5 мл, раствор – по 1 мл после приема пищи утром и вечером.
- Бронхикум – можно давать деткам с 6 месяцев по половинке чайной ложки утром и вечером. В состав входит сироп из травы тимьяна (чабреца), отлично помогающий при сухом кашле. Пить лекарство можно до 14 дней.
- Флуимуцил (содержит ацетилцистеин) – препарат, который можно давать детям от 1 года в виде гранул. Также используется в качестве раствора для ингаляций.
- Бромгексин для детей – назначается детям до шести лет в виде сиропа, старше 6 лет – таблетки. Также используется в качестве смеси для ингаляций.
Дозы и порядок приема лекарств, разжижающих мокроту, назначаются строго врачом-педиатром.
Следующая группа лекарств представлена отхаркивающими средствами. Данные препараты облегчают кашель путем отделения и удаления из легких мокроты вследствие того, что происходит разжижение и происходит оживление мерцательного эпителия. Их применяют при остром и хроническом воспалении дыхательных органов, при котором кашель не вязкий, густой и не сопровождается трудноотделимой мокротой. В основном эти лекарства представлены растительными препаратами. К ним относятся:
- Геделикс – при упорном сухом кашле в виде сиропа можно давать с рождения. Препарат растительного происхождения. Суточная норма – 1 раз половинку чайной ложки. Для грудничков можно развести в бутылочке с водой или соком. Желательно обильное питье.
- Мукалтин – в форме таблеток. До года не назначается.
- Корень солодки – сироп назначается детям до 2 лет.
- Микстура сухая от кашля для детей – разрешено к применению с 6 месяцев. Развести порошок (1 пакет) в 20 мл кипяченой воды. Давать полученную микстуру по 15 капель после еды в 4 приема в сутки.
- Линкас –уменьшает кашель, способствует разжижению и лучшему отхождению мокроты, снимает боли в горле. Разрешен к использованию с 6 месяцев. Поить малыша по половинке чайной ложечки неделю (можно до 10 дней).
- Стоптуссин — представлен в виде капель. При сухом кашле, начиная с полугода, давать после еды. Разовая доза зависит от веса ребенка: при весе менее 7 кг разводят 8 капель; при весе 7 — 12 кг – 9 капель на половину 200 — граммового стакана с водой, чаем, фруктовым соком. Прием лекарства от трех до четырех раз за сутки. Ребенок может выпить меньше 100 г, но дозу жидкости для разведения снижать нельзя.
Врачам-педиатрам и родителям следует с особой осторожностью назначать грудным детям лекарство от кашля. Отметим, что возникший кашель при ОРВИ – состояние само собой проходящее, только необходимо соблюдать определенный режим: увлажнение воздуха и обильное теплое питье. Лечение кашля у маленьких детей не сводится только к одному поглощению различных лекарств.
По теме кашля у грудного ребенка:
- Кашель у грудного ребенка без температуры и насморка
- Сухой кашель у грудного ребенка
- Как лечить кашель у грудного ребенка народными средствами
- Почему ребенок кашляет во сне: 5 самых распространенных причин
Видео:
Хотите первыми читать наши материалы? Подписывайтесь на наш телеграм-канал
Что можно давать новорожденному ребенку от кашля в домашних условиях
При возникновении кашля у грудных детей молодые и неопытные родители берутся за голову и не знают что делать. Физиологическая особенность новорожденных выражается в том, что для них характерным является незрелость дыхательных мышц, в связи с этим наблюдается патология кашлевого дренажа. В такой ситуации любые родители задаются вопросом что сделать чтобы ребенок перестал кашлять и что можно давать от кашля грудным детям чтобы не навредить.
Внимание! Прежде чем давать лекарства новорожденным детям, следует проконсультироваться с врачом! Данный обзор носит информационный характер.
Весь процесс лечения кашля у самых маленьких детей должен сводиться к тому, чтобы создать ребенку режим прохладного и влажного воздуха, и прежде всего – обильное питье, которое способствует устранению патологической потери жидкости в организме малыша.
Однако в современных условиях трудно отрицать достижения медицины в области фармакологических средств от кашля. Итак, что из лекарственных препаратов от кашля можно давать грудному ребенку.
Мамам на заметку!
Девочки привет) вот не думала, что и меня коснется проблема растяжек, а еще буду писать про это))) Но деваться некуда, поэтому пишу тут: Как я избавилась от растяжек после родов? Очень буду рада, если и вам мой способ поможет…
Допустимые лекарства от кашля для грудничков
В настоящее время педиатрами часто назначаются муколитические средства. Среди них:
- Амброксол – представляет собой муколитический препарат, способствующий разжижению мокроты в легких. Данное лекарство эффективно при кашле, сопровождающемся вязкой мокротой, которая трудно отделяется. (См статью Мокрый кашель у грудного ребенка ). Приятный на вкус сироп, можно давать с первого месяца жизни грудничка. Доза: от 0 до 2 лет по 2,5 мг после еды 2 раза в сутки. Лучший эффект наблюдается при обильном питье, поэтому нужно давать больше соков, воды, компота.. Согласно инструкции сироп не следует употреблять более 5 дней подряд.
- Лазолван – прекрасно помогает при мокром кашле, ребенок хорошо отхаркивает мокроту. Препарат выпускается в виде сиропа. С возраста 6 месяцев ребенок может принимать по ½ чайной ложечки во время завтрака и ужина, запивая водой или соком. Дополнительно рекомендуется использовать Лазолван для ингаляций. Пить сироп в среднем 5 дней.
- Амбробене – разрешено давать младенцу в виде сиропа с первого месяца жизни. Эффективно как средство от сухого кашля, разжижает и выводит мокроту. Дозировка зависит от формы выпуска. Сироп дают малышу по 2,5 мл, раствор – по 1 мл после приема пищи утром и вечером.
- Бронхикум – можно давать деткам с 6 месяцев по половинке чайной ложки утром и вечером. В состав входит сироп из травы тимьяна (чабреца), отлично помогающий при сухом кашле. Пить лекарство можно до 14 дней.
- Флуимуцил (содержит ацетилцистеин) – препарат, который можно давать детям от 1 года в виде гранул. Также используется в качестве раствора для ингаляций.
- Бромгексин для детей – назначается детям до шести лет в виде сиропа, старше 6 лет – таблетки. Также используется в качестве смеси для ингаляций.
Дозы и порядок приема лекарств, разжижающих мокроту, назначаются строго врачом-педиатром.
Следующая группа лекарств представлена отхаркивающими средствами. Данные препараты облегчают кашель путем отделения и удаления из легких мокроты вследствие того, что происходит разжижение и происходит оживление мерцательного эпителия. Их применяют при остром и хроническом воспалении дыхательных органов, при котором кашель не вязкий, густой и не сопровождается трудноотделимой мокротой. В основном эти лекарства представлены растительными препаратами. К ним относятся:
- Геделикс – при упорном сухом кашле в виде сиропа можно давать с рождения. Препарат растительного происхождения. Суточная норма – 1 раз половинку чайной ложки. Для грудничков можно развести в бутылочке с водой или соком. Желательно обильное питье.
- Мукалтин – в форме таблеток. До года не назначается.
- Корень солодки – сироп назначается детям до 2 лет.
- Микстура сухая от кашля для детей – разрешено к применению с 6 месяцев. Развести порошок (1 пакет) в 20 мл кипяченой воды. Давать полученную микстуру по 15 капель после еды в 4 приема в сутки.
- Линкас –уменьшает кашель, способствует разжижению и лучшему отхождению мокроты, снимает боли в горле. Разрешен к использованию с 6 месяцев. Поить малыша по половинке чайной ложечки неделю (можно до 10 дней).
- Стоптуссин — представлен в виде капель. При сухом кашле, начиная с полугода, давать после еды. Разовая доза зависит от веса ребенка: при весе менее 7 кг разводят 8 капель; при весе 7 — 12 кг – 9 капель на половину 200 — граммового стакана с водой, чаем, фруктовым соком. Прием лекарства от трех до четырех раз за сутки. Ребенок может выпить меньше 100 г, но дозу жидкости для разведения снижать нельзя.
Врачам-педиатрам и родителям следует с особой осторожностью назначать грудным детям лекарство от кашля. Отметим, что возникший кашель при ОРВИ – состояние само собой проходящее, только необходимо соблюдать определенный режим: увлажнение воздуха и обильное теплое питье. Лечение кашля у маленьких детей не сводится только к одному поглощению различных лекарств.
По теме кашля у грудного ребенка:
- Кашель у грудного ребенка без температуры и насморка
- Сухой кашель у грудного ребенка
- Как лечить кашель у грудного ребенка народными средствами
- Почему ребенок кашляет во сне: 5 самых расп
Как лечить кашель у грудничка
Содержание статьи:
- Причины кашля у грудничка
- О чем говорит кашель без температуры у грудничка?
- Как вылечить кашель у грудничка?
- Что можно грудничкам от кашля?
- Народные средства от кашля у грудничка

В первую очередь кашель является защитным механизмом нашего организма, который очищает бронхи и трахею от микробов, пыли, инородных тел и т.д. Поэтому кашель – не всегда симптом заболевания. То есть это естественный процесс очищения организма. Резкий сухой кашель у грудничка нередко бывает из-за скопления в трахее слизистых секретов из носоглотки или остатков грудного молока. Ребенок может просто поперхнуться слюной, ведь большую часть времени, особенно до полугода, он лежит на спине.
Такой физиологический кашель не трудно отличить от любого другого – он может повторяться несколько раз за сутки, но этот кашель непродолжительный. При этом ребенок чувствует себя абсолютно нормально. В таких случаях лечение кашля у грудничков сводится к тому, что: малыша нужно чаще держать в вертикальном положении, комнату ребенка проветривать и увлажнять, а также ежедневно делать влажную уборку. Однако нередко бывает так, что эти меры будут недостаточны тогда, когда кашель у грудничка появляется совсем по другим, более серьезным, причинам.
Причины кашля у грудничка
- 1. ОРВИ. В большинстве случаев это заболевание начинается с сухого кашля. Ребенок сначала кашляет изредка, но с каждым разом интенсивность кашля нарастает, особенно мучая ребенка в вечерние и ночные часы. Через некоторое время (1-3 дня) кашель становится влажным, то есть с выделением мокроты. Нередко в это же время начинается острый насморк. Кроме того, можно увидеть, что горло ребенка красное и воспаленное. В таких случаях не сложно догадаться, что у ребенка ОРВИ. Однако нужно обязательно показаться врачу, который точно выяснит, по какой причине у грудничка кашель и насморк, и назначит все процедуры и лечение.
2. Воспалительные заболевания верхних дыхательных путей – ангина, синусит, бронхит, ринит и др. Характеризуются данные заболевания навязчивым сухим кашлем, который продолжается днем и ночью. При рините сопли и кашель у грудничка не дают ему нормально дышать. Ребенок плачет, не может уснуть. Врач в такие моменты должен быть вызван обязательно. Но если до его прихода к кашлю и насморку грудничка присоединяются хрипы или тяжелое свистящее дыхание, то лучше сразу звонить в скорую.
3. Аллергический кашель. Он встречается довольно часто, особенно у детей с диатезом. В любом случае о том, является ли причиной кашля аллергия, и как вылечить кашель у грудничка, сможет узнать только специалист, назначив соответствующее обследование.
4. Воспаление среднего уха. Кашель в данном случае является реакцией организма на воспалительный процесс. Если ребенку слегка надавить на мочку уха, и он вскрикнет, значит, все дело в воспалении уха. В таких случаях нужно срочно вызывать врача или даже неотложку.
6. Загрязненный воздух (пыль, запахи сигарет, гари и т.д.)
7. Сухой воздух в комнате ребенка.
Это основные причины кашля у грудничков. На самом деле их гораздо больше. Выявить истинную причину самой мамочке будет сложно, а иногда и невозможно. Поэтому во всех подозрительных случаях с кашлем ребенка нужно обращаться к педиатру, т.к. перед тем как лечить кашель у грудничка, нужно узнать природу его происхождения.
О чем говорит кашель без температуры у грудничка?
Многих мамочек иногда пугает тот факт, что у ребенка возникает кашель без температуры. Ведь она обычно поднимается при вирусных или инфекционных заболеваниях, сопровождающихся кашлем. Тем более мамы считают, что любые простудные заболевания проходят на фоне повышенной температурой, которая призвана бороться с болезнями. А что, если ее нет? Нужно ли переживать, когда у ребенка кашель, и при этом у него нормальная температура тела?
Действительно, это должно насторожить родителей, т.к. кашель без температуры у грудничка может возникать на фоне таких аллергических заболеваний как дерматит, бронхиальная астма и другие. Кроме того, кашель без температуры может появиться из-за каких-либо неврологических нарушений в организме. Поэтому, чтобы не гадать, нужно срочно обращаться к врачу, особенно при затяжном или приступообразном кашле.
Как вылечить кашель у грудничка?
В первую очередь важно отметить, что лечение кашля у грудничков необходимо проводить только под наблюдением врача. Часто мамы сами стараются заняться лечением своих деток, но иногда выходит так, что лечение затягивается, не принося никаких результатов, а малыши все это время страдают от мучительных приступов кашля. Более того, неправильное или несвоевременное лечение может привезти к серьезным осложнениям, с которыми бороться гораздо сложнее.
Что нужно предпринять, когда у грудничка кашель? Что делать маме в первую очередь? Сначала необходимо вызвать врача. Затем нужно постараться как можно эффективнее облегчить состояние ребенка. Есть несколько рекомендаций, которым должны следовать мамочки, чтобы помочь малышу хоть и не избавиться от кашля, но сделать его намного мягче и безболезненнее. Перечислим основные из них.
- • Необходимо поддерживать нормальный уровень влажности в комнате ребенка. В отопительный сезон, когда горячие батареи сушат воздух, необходимо набирать воду в емкости и ставить их возле радиаторов.
• Если у ребенка во время приступа кашля появляется мокрота и тем более, бегут сопли, необходимо положить под голову малыша подушку или небольшой валик. Когда у грудничка кашель и насморк, нужно создать все условия, чтобы мокроты отходили легче. Тем более, ребенку тяжелее дышать в ровном горизонтальном положении.
• При влажном кашле довольно эффективен массаж спины, который способствует быстрому отхождению мокроты.
• Ребенку нужно давать больше жидкости, чем обычно, особенно, если у него высокая температура.
• Хорошие средства от кашля для грудничков – это прогулки и проветривание детской комнаты. Нехватка кислорода может усугублять приступы кашля у ребенка.
Что можно грудничкам от кашля?
Прежде всего, как уже говорилось выше, необходимо узнать причину кашля у ребенка. И во многих случаях это может сделать только специалист. В зависимости от причины кашля и его характера ребенку назначают различные медицинские препараты. При влажном кашле педиатры прописывают детям лекарства, избавляющие от мокроты. К ним относятся, к примеру, сироп от кашля для грудничков «Геделикс» или «Проспан». При сухом кашле назначают средства, которые разжижают мокроту – «Амбробене», «Амброксол» и другие.
Иногда при мучительных приступах сухого кашля врачи назначают детям противокашлевые препараты. Однако их нельзя давать ребенку, если у него появилась мокрота, иначе угнетение кашля может привести к тому, что она будет застаиваться в бронхах. Важно также знать, что любой противокашлевый препарат имеет много противопоказаний. Поэтому такое лекарство от кашля для грудничков малышу можно давать только по назначению врача.
Народные средства от кашля у грудничка
Во многих случаях при простудных заболеваниях дыхательных путей помогают народные средства. Однако перед их использованием нужно проконсультироваться с врачом. Нельзя забывать, что некоторые средства, которые хорошо помогут одному ребенку, могут негативно сказаться на здоровье другого. Поэтому о том, что дать грудничку от кашля из народных средств, лучше спросить у врача. Итак, к народным средствам от кашля у грудничков относятся следующие:
- • Масло эвкалипта, которое можно добавлять в состав раствора для ингаляций.
• Чай с ромашкой. Это не только отхаркивающее, но и противовоспалительное средство.
• Чай с малиной. Малина содержит большое количество витамина С, который помогает бороться с простудой. Кроме того, она является отличным отхаркивающим средством. А еще малина способна понижать высокую температуру.
• Хорошим средством, разжижающим мокроту, является бараний жир, которым можно натирать спинку ребенка.
Есть еще немало народных средств от кашля у грудных детей. Наверняка мамочкам всегда посоветуют их бабушки или подруги. Но не всякое средство может помочь ребенку избавиться от кашля. Многие народные лекарства, так же как и медицинские, могут спровоцировать аллергию у малыша. Поэтому лечить ребенка от кашля нужно только под наблюдением врача.
Знакомство с новорожденным
Вы, вероятно, проведете большую часть первых нескольких дней после рождения, глядя на своего ребенка.
Если вы заметили что-то, что вас беспокоит, даже небольшое, поговорите со своей акушеркой.
В течение первых 24 часов медицинский работник предложит сделать вашему ребенку инъекцию витамина К. Это необходимо для предотвращения редкого, но серьезного заболевания крови.
Ваш ребенок также пройдет тщательное физическое обследование новорожденного в первые 72 часа.Среди прочего, их глаза, сердце, бедра и яички (у мальчиков) будут проверены на предмет возможных проблем.
В первые несколько недель у вашего ребенка также будет:
Уход за пуповиной
Вскоре после рождения акушерка зажмет пуповину вашего ребенка пластиковым зажимом рядом с пупком. Затем акушерка перережет пуповину – или ваш биологический партнер может это сделать – оставив небольшую часть с прикрепленным зажимом.
Шнур высыхает и выпадает примерно за неделю.Держите его чистым и сухим, пока он не застынет. Если вы заметили кровотечение или выделения, сообщите об этом своей акушерке, медперсоналу или терапевту.
Последний раз просмотр СМИ: 29 октября 2019 г.
Срок сдачи обзора СМИ: 29 октября 2022 г.
Роднички (мягкие пятна)
На верхней части головы вашего ребенка, ближе к передней части, есть ромбовидная заплатка, где кости черепа еще не срослись. На затылке есть еще одно мягкое пятно поменьше. Их называют родничками.
Вероятно, пройдет год или больше, прежде чем кости сомкнутся. Не нужно беспокоиться о прикосновении к родничкам или их мытье, потому что они покрыты прочной защитной мембраной.
Кожа вашего ребенка
При рождении верхний слой кожи ребенка очень тонкий и легко повреждается. В течение первого месяца или дольше для недоношенных детей кожа вашего ребенка созревает и образует собственный естественный защитный барьер.
Верникс, белое липкое вещество, которое покрывает кожу вашего ребенка в утробе матери, всегда следует оставлять для естественного впитывания.Это натуральный увлажняющий крем, который также защищает от инфекций в первые несколько дней.
Купать ребенка простой водой лучше всего в течение как минимум первого месяца. При необходимости можно также использовать мягкое мыло без запаха. Избегайте лосьонов для кожи, лечебных салфеток и добавления очищающих средств в воду для ванны вашего ребенка.
Кожа недоношенных детей еще более нежная. Персонал неонатального отделения посоветует вам уход за кожей.
Узнайте больше о младенцах, нуждающихся в особом уходе.
Если ваш ребенок опоздал, его кожа может быть сухой и потрескавшейся. Это связано с тем, что весь защитный глист был поглощен еще до их рождения.
Не используйте кремы или лосьоны, так как они могут принести больше вреда, чем пользы. Верхний слой кожи вашего ребенка будет отслаиваться в течение следующих нескольких дней, оставляя под ним идеальную кожу.
Глаза у новорожденных
Глаза вашего новорожденного будут проверены вскоре после рождения в рамках медицинского осмотра новорожденного. Новорожденные могут видеть, но их зрение не очень сфокусировано.Их зрение постепенно развивается в течение первых нескольких месяцев.
К тому времени, когда вашему ребенку исполнится 2 недели, вы, вероятно, заметите, что его глаза следят за вашим лицом или красочным предметом, находящимся на расстоянии около 20 см. Если кажется, что они этого не делают, сообщите об этом своему патронажному врачу или терапевту.
Глаза вашего новорожденного могут время от времени откатываться друг от друга. Это называется косоглазием и является нормальным явлением для новорожденных. Он должен пройти через 3 месяца. Если нет, поговорите со своим патронажным врачом или терапевтом.
Шишки и синяки
У новорожденного ребенка часто возникают отеки и синяки на голове и, возможно, налитые кровью глаза.
Это вызвано сдавливанием и надавливанием во время родов, и особенно часто встречается у детей, родившихся с помощью щипцов или вентиляционных отверстий. Он скоро исчезнет, но если вы беспокоитесь, вы можете спросить об этом свою акушерку.
Родинки
Самыми частыми родинками у новорожденных являются маленькие розовые или красные V-образные отметины на лбу, верхних веках или шее, которые некоторые люди называют «следами аиста» или «пятнами лосося».Они постепенно исчезают, но может пройти несколько месяцев, прежде чем они исчезнут полностью.
Темно-красные и слегка выпуклые «клубничные пятна» (детская гемангиома) – довольно распространенное явление. Иногда они появляются через несколько дней после рождения и постепенно становятся больше. Они могут исчезнуть через некоторое время, но обычно они исчезают постепенно.
Подробнее о родинках.
Пятна новорожденного
Пятна и сыпь очень часто встречаются у новорожденных. Они могут приходить и уходить, но если вы также заметите изменения в поведении вашего ребенка – например, если ваш ребенок плохо ест, очень сонный или очень раздражительный, – немедленно сообщите об этом своей акушерке или терапевту.
Грудь и половые органы новорожденных
Довольно часто грудь новорожденного ребенка немного опухает и сочится небольшим количеством молока, будь то мальчик или девочка.
Гениталии как мальчиков, так и девочек сначала часто кажутся опухшими, но через несколько недель они станут нормальными. Девочки также иногда имеют небольшое кровотечение или белые мутные выделения из влагалища.
Все это вызвано тем, что гормоны передаются от вас к ребенку еще до рождения. Не о чем беспокоиться.
Яички мальчиков развиваются внутри их тела, и иногда требуется время, чтобы опуститься в мошонку. Медицинский работник проверит, спустились ли они, в рамках медицинского осмотра новорожденного.
Желтуха у новорожденных
В возрасте около трех дней у некоторых детей развивается легкая желтуха. Это сделает их кожу и белки глаз немного желтыми. Это вызвано пигментами, выделяемыми при распаде старых красных кровяных телец.
Чаще встречается у детей, рожденных с помощью щипцов или вентиляции.Обычно она проходит сама по себе в течение примерно 10 дней, но более тяжелая желтуха может потребовать лечения.
Узнайте, как лечат желтуху новорожденных.
Если у вашего ребенка желтуха разовьется в первые 24 часа, его следует немедленно осмотреть медицинский работник.
На что способен новорожденный
Рефлексы
Младенцы рождаются, умея сосать. В течение первых нескольких дней они учатся координировать сосание с дыханием во время кормления.
Новорожденные младенцы также автоматически поворачиваются к соску или соске, если она касается их щеки, и они открывают рот, если поглаживают их верхнюю губу.
Узнайте о грудном вскармливании в первые несколько дней.
Ваш новорожденный может схватить ваш палец руками и ногами. Они также будут делать шаговые движения, если держатся вертикально на плоской поверхности.
Все эти рефлексы, кроме сосательных, исчезают в течение нескольких месяцев.
Чувства
Новорожденные дети могут использовать все свои чувства.Они смотрят на людей и предметы, особенно если они рядом, и особенно на лица людей. Вы можете заметить, что ваш ребенок пытается имитировать выражение вашего лица.
Им нравится нежное прикосновение и звучание успокаивающего голоса, их может испугать яркий свет или громкий шум.
Они также узнают уникальные запахи и голоса своих родителей вскоре после рождения.
Последнее обновление страницы: 20 февраля 2018 г.
Срок следующего рассмотрения: 20 февраля 2021 г.
15 распространенных проблем младенцев и новорожденных, о которых следует знать
Первые несколько дней и месяцев материнства полны тревог. Младенцы настолько крошечные и беспомощные, что беспокоиться об их благополучии – это нормально. И у вас есть повод для беспокойства. Проблемы новорожденного нельзя игнорировать, ведь младенцы такие нежные.
У младенцев и младенцев иммунная система все еще развивается. Так что даже незначительные заболевания могут привести к серьезным осложнениям. Вот почему так важно понимать все, что может пойти не так с вашим малышом в первые годы его жизни.
Общие проблемы новорожденных:
Когда дело доходит до проблем со здоровьем, стадия новорожденности является наиболее критичной. Вот несколько заболеваний, которые довольно часто встречаются у новорожденных:
1. Вздутие живота:
У большинства новорожденных живот выступает вперед. Но если живот вашего ребенка становится твердым и опухшим между кормлениями, поищите его. В девяти случаях из 10 это будут просто газы или запор, но иногда опухший живот может указывать на серьезное основное заболевание (1).
2. Родовые травмы:
Тяжелые роды могут привести к некоторым родовым травмам у новорожденного. Большинство новорожденных довольно быстро восстанавливаются после этих травм, поэтому не беспокойтесь об этом. Некоторые из распространенных родовых травм, от которых может страдать ваш ребенок, включают сломанную ключицу, мышечную слабость, следы от щипцов и т. Д. (2).
3. Синеватая кожа:
Проблемы с кожей ребенка включают синеватую кожу. Посинение рук и ног у младенцев является нормальным явлением, но это может не вызывать беспокойства.В некоторых случаях у новорожденных также может появиться посинение вокруг рта и языка во время плача. Но голубизна со временем уходит. Но если у вашего ребенка не вернулась розовая кожа, вам нужно немедленно обратиться к врачу.
4. Кашель:
Для ребенка нормально кашлять во время кормления, поскольку иногда молоко может поступать слишком быстро. Но если у вашего ребенка кашель, который не проходит, или если он часто давится во время кормления, обратитесь к врачу. Это может указывать на проблемы с легкими или пищеварительной системой.Если ваш малыш постоянно кашляет, особенно по ночам, вам также необходимо исключить коклюш (3).
[Прочтите: Домашние средства от кашля у младенцев ]
5. Желтуха:
Желтуха – обычная проблема среди новорожденных. Многие младенцы имеют высокий уровень билирубина при рождении, поскольку их печень еще незрелая. Большинство случаев желтухи у новорожденных со временем проходят. Но это также может вызвать серьезные проблемы. Итак, позвольте вашему врачу назначить лечение от желтухи.Более ранняя теория о том, что неонатальная желтуха вызывает повреждение мозга, оказалась ложной тревогой (4).
6. Респираторный дистресс:
Новорожденному требуется несколько часов, чтобы нормально дышать. Но как только ее тело научится дышать, у нее больше не должно быть проблем. Проблемы с дыханием у младенцев возникают из-за многих проблем. Если вы заметили, что у вашего ребенка затрудненное дыхание, проверьте его носовой ход. В большинстве случаев затруднение дыхания возникает из-за закупорки носовых ходов. Лечить эту проблему можно с помощью солевых капель.
Но если вы заметили любой из следующих симптомов, немедленно обратитесь к педиатру:
- Учащенное дыхание
- Расширение носа
- Кряхтение при дыхании
- Синий цвет кожи, который не исчезает
Если у вас был преждевременные роды, у вашего ребенка повышен риск развития респираторной недостаточности (5).
7. Рвота:
Рвота – распространенная проблема со здоровьем среди младенцев. Срыгивание молока после кормления – это нормально.Но частая рвота – это ненормально. Чтобы предотвратить частую рвоту и срыгивание, убедитесь, что у вашего ребенка нет непереносимости лактозы или аллергии на грудное молоко. Вам также необходимо часто отрыгивать ребенка, чтобы его не вырвало полностью. Если у вашего ребенка рвота и он не набирает достаточного веса, ему может потребоваться медицинское вмешательство. Также обратите внимание на цвет. Если рвота вашего ребенка выглядит зеленой, поговорите со своим врачом о возможных инфекциях и вариантах лечения (6). Проблемы с пищеварением также могут привести к рвоте.
8. Температура:
Повышенная температура – не проблема. Повышенная температура – это всего лишь показатель того, что организм вашего ребенка борется с инфекцией. Легкая температура даже не требует медицинского вмешательства. Но если у вашего малыша очень высокая температура, позвольте своему врачу осмотреть его. Высокая температура (102 F) может стать причиной серьезного беспокойства и привести к судорогам (7).
9. Колики:
Ваш малыш плачет без перерыва, и вы не можете понять почему? Вы можете винить в этом колики! В остальном дети с коликами здоровы и не проявляют никаких признаков дискомфорта.Обязательно проверьте, нет ли у вашего ребенка аллергии на смесь, которую вы используете, поскольку она тоже может вызвать колики у детей (8). К счастью, большинство случаев колик проходит к тому времени, когда вашему ребенку исполняется три месяца.
10. Проблемы с кожей:
У младенцев и младенцев чувствительная кожа. Поэтому они часто испытывают проблемы с кожей. Некоторые из распространенных кожных проблем, с которыми может столкнуться ваш ребенок, включают:
a. Опрелостей:
• Одной из наиболее распространенных кожных проблем у младенцев является опрелостей (9).Чтобы предотвратить это распространенное, но болезненное состояние, помните о следующих моментах:
Регулярно меняйте подгузник ребенку.
Используйте крем от опрелостей на случай, если у вашего ребенка появится сыпь.
Если вы используете тканевый подгузник, используйте моющие средства, не содержащие ароматизаторов и красителей.
[Прочтите: Эффективные способы лечения дрожжевой опрелости у младенцев ]
b. Колыбель колыбели:
• Колыбель колыбели также является распространенной проблемой кожи среди младенцев (10). Если у вашего ребенка колыбель колыбели, попробуйте:
Мыть голову каждый день.
Используйте мягкий шампунь.
11. Простуда и грипп:
Некоторые инфекции распространены среди младенцев и младенцев. Вирусные инфекции, такие как простуда и грипп, обычно безвредны и проходят без особого ущерба для здоровья вашего ребенка. Но для младенцев простая простуда может превратиться в пневмонию, очень серьезное заболевание (11). Поэтому важно обратиться к врачу, даже если ваш ребенок простудился.
12. Инфекции уха:
Ушные инфекции также чрезвычайно распространены среди детей.Если ваш младенец или младенец тянет ее за ухо и суетливее, чем обычно, у него может быть ушная инфекция (12). Вирусные инфекции проходят, как только они протекают, но бактериальным инфекциям может потребоваться доза антибиотиков.
13. Молочница полости рта:
Молочница полости рта – еще одна инфекция, которая может поразить вашего малыша. Когда дрожжи захватят рот вашего ребенка, у него диагностируют молочницу полости рта. Поговорите со своим педиатром и узнайте, нужен ли вашему малышу рецепт противогрибковых препаратов (13).
[Читать: Симптомы молочницы у младенцев ]
14. Диарея:
Диарея также часто встречается среди младенцев и младенцев. Пока вы держите своего ребенка гидратированным (14), вам не нужно беспокоиться о диарее.
15. Запор:
Ваш ребенок напрягается во время дефекации? Возможно, она страдает запором! Распространенный среди младенцев (15) запор не представляет большой проблемы для здоровья, если только он не причиняет вашему малышу острого дискомфорта.
Список проблем со здоровьем, которые могут повлиять на младенца, можно продолжать бесконечно.У младенцев могут быть проблемы с почками, у младенцев – проблемы с глазами, но в этом списке перечислены все распространенные проблемы, с которыми вы можете столкнуться. Не волнуйся. Ваш малыш перерастет эту уязвимую фазу еще до того, как вы это заметите.
Сделайте глубокий вдох и насладитесь чудом, которое есть у вашего малыша. Время летит слишком быстро. Не тратьте время на беспокойство!
Как вы решаете общие проблемы со здоровьем своего ребенка? Поделитесь с нами своими советами.
Рекомендуемые статьи:
.Основы детской ванночки: Руководство для родителей
Основы детской ванночки: руководство для родителей
Интересно, как делать детскую ванночку? Вот пошаговое руководство, которое поможет вам освоить основы.
Персонал клиники МэйоКупание скользкого новорожденного может быть очень нервным. Вашему ребенку это тоже может не понравиться. Однако немного попрактиковавшись, вы оба начнете чувствовать себя более комфортно во время купания. Начните с изучения основ детской ванны.
Как часто моему новорожденному нужно купаться?
Нет необходимости мыть новорожденного каждый день.Может быть достаточно трех раз в неделю, пока ваш ребенок не станет более подвижным. Слишком частое купание ребенка может высушить его или ее кожу. Если вы быстро и тщательно меняете подгузники и тряпки для отрыжки, вы уже очищаете те части, которые требуют внимания – лицо, шею и область подгузников.
Лучше купать ребенка утром или вечером?
Выбор за вами. Выберите время, когда вы не будете торопиться или вас прервут. Некоторые родители выбирают утренние ванны, когда их дети бодрствуют.Другие предпочитают делать детские ванны частью успокаивающего ритуала перед сном. Если вы купаете ребенка после кормления, подождите, пока животик малыша немного успокоится.
Достаточно ли губка для ванны?
Американская академия педиатрии рекомендует мыться с губкой до тех пор, пока культя пуповины не отвалится, что может занять неделю или две. Чтобы обмыть ребенка губкой, вам понадобится:
- Теплое место с ровной поверхностью. Подойдет стойка для ванной или кухни, пеленальный столик или твердая кровать.Можно даже одеяло или полотенце на пол. Накройте твердые поверхности одеялом или полотенцем.
- Мягкое одеяло, полотенце или пеленальный столик. Разложите его, чтобы ребенок мог на нем лечь.
- Свободная рука. Всегда держите ребенка одной рукой. На пеленальном столике также используйте страховочный ремень.
- Раковина или неглубокая пластиковая раковина для воды. Наполните таз или раковину теплой водой. Проверьте температуру воды рукой, чтобы убедиться, что она не слишком горячая.
- Товары первой необходимости. Возьмите мочалку, полотенце (желательно со встроенным капюшоном), мягкий детский шампунь, мягкое увлажняющее мыло, детские салфетки, чистый подгузник и сменную одежду.
Разденьте ребенка и заверните его в полотенце. Уложите ребенка на спину в подготовленном месте. Чтобы согреть ребенка, открывайте только те части тела, которые вы моете. Смочите мочалку, отожмите лишнюю воду и протрите лицо малыша. Протрите каждое веко от внутреннего до внешнего угла.
Для очистки тела ребенка используйте обычную воду или мягкое увлажняющее мыло. Обратите особое внимание на складки под мышками, за ушами, вокруг шеи и в области подгузников. Также мойте пальцы рук и ног ребенка.
Какой тип детской ванночки лучше всего?
Когда ваш ребенок будет готов принять ванну, вы можете использовать пластиковую ванну или раковину. Выстелите ванну или раковину чистым полотенцем. Приготовьте все необходимое для мытья губ с губкой, чашки воды для полоскания и детского шампуня, если необходимо, заранее.Это позволит вам все время держать ребенка одной рукой. Никогда не оставляйте ребенка одного в воде.
Сколько воды мне налить в ванну?
Обычная рекомендация – 2 дюйма (около 5 сантиметров) теплой, а не горячей воды. Чтобы согреть ребенка, вы можете поливать его тело теплой водой на протяжении всей ванны. Некоторые исследования показывают, что употребление немного большего количества воды – достаточного, чтобы покрыть плечи ребенка – может успокоить и помочь уменьшить потерю тепла. Обязательно держите ребенка в ванне с любым количеством воды.
А как насчет температуры воды?
Лучше всего теплая вода. Во избежание ожогов установите термостат на водонагревателе на значение ниже 120 F (49 C). Перед купанием ребенка всегда проверяйте температуру воды рукой. Стремитесь к температуре воды в ванне около 100 F (38 C). Убедитесь, что в комнате комфортно тепло. Мокрого ребенка легко простудить.
Как лучше всего держать новорожденного в ванне?
Надежная фиксация поможет вашему ребенку чувствовать себя комфортно – и оставаться в безопасности – в ванне.Не доминирующей рукой поддерживайте голову и шею ребенка, а другой рукой удерживайте и направляйте тело ребенка в воду ногами вперед. При необходимости продолжайте поддерживать голову и спину ребенка. Вы можете протянуть руку позади вашего ребенка и держаться за его или ее противоположную руку на протяжении всей ванны.
Что нужно постирать в первую очередь?
Большинство родителей начинают с лица ребенка и переходят к более грязным частям тела. Это предотвратит повторное мытье промытых участков.
Следует ли мыть волосы новорожденному?
Если у вашего новорожденного есть волосы, и вы думаете, что их нужно мыть, продолжайте.Свободной рукой аккуратно вотрите каплю мягкого детского шампуня в кожу головы ребенка. Смойте шампунь чашкой воды или влажной тряпкой, приложив ладонь ко лбу ребенка, чтобы пена не попала в глаза.
Поможет ли лосьон после детской ванны предотвратить высыпание?
Большинству новорожденных лосьон после ванны не требуется. Если его или ее кожа очень сухая, нанесите небольшое количество детского увлажняющего крема без запаха на сухие участки. От массажа вашему ребенку станет лучше.Если сухость сохраняется, возможно, вы слишком часто купаете ребенка.
4 сентября 2019 г. Показать ссылки- Шелов С.П. и др. Базовый уход за младенцами. В: Уход за младенцем и маленьким ребенком: от рождения до 5 лет. 5-е изд. Нью-Йорк, штат Нью-Йорк: Bantam Books; 2014.
- Ness MJ, et al. Уход за кожей новорожденных: краткий обзор. Международный журнал дерматологии. 2013; 52: 14.
- Jana LA, et al. Основы детской ванночки. В: Направляясь домой с новорожденным: от рождения до реальности.3-е изд. Деревня Элк-Гроув, Иллинойс: Американская академия педиатрии; 2015.
.
.Проверка слуха новорожденных – NHS
Скрининговый тест на слух новорожденных помогает как можно раньше выявить детей с необратимой потерей слуха. Это означает, что родители могут получить необходимую поддержку и совет с самого начала.
Обновление коронавируса
Приемы скрининга новорожденных и вакцинация продолжаются в обычном режиме, включая:
- Анализ крови новорожденных
- Скрининг слуха новорожденных
- Физикальное обследование новорожденных
Важно ходить на приемы, если только вы, ваш ребенок или кто-то другой live with симптомы коронавируса.
Потеря слуха у младенцев
От одного до двух младенцев из 1000 рождаются с постоянной потерей слуха на одно или оба уха.
Эта цифра увеличивается примерно до 1 на каждые 100 младенцев, которые провели более 48 часов в отделении интенсивной терапии.
Большинство этих младенцев рождаются в семьях, не страдающих стойкой потерей слуха.
Постоянная потеря слуха может существенно повлиять на развитие ребенка.
Раннее обнаружение может дать этим младенцам больше шансов развить языковые, речевые и коммуникативные навыки.
Это также поможет им максимально использовать отношения с семьей или опекунами с раннего возраста.
Когда проводится проверка слуха новорожденного?
Если вы рожаете в больнице, перед выпиской вам могут предложить проверить слух новорожденного.
В противном случае это сделает медицинский работник, фельдшер или патронажный работник в течение первых нескольких недель.
С вами свяжутся представители местной службы проверки слуха новорожденных, чтобы договориться о подходящем времени и месте проведения.
В идеале тест проводится в первые 4–5 недель, но его можно проводить и в возрасте до 3 месяцев.
Если вам не предлагают скрининговый тест, попросите своего патронажного врача, местное отделение аудиологии или терапевта записаться на прием или обратитесь в местную службу проверки слуха новорожденных.
Как проходит проверка слуха новорожденного?
Тест называется автоматизированным тестом отоакустической эмиссии (AOAE). Это займет всего несколько минут.
В ухо ребенка помещается небольшой наушник с мягким наконечником, и воспроизводятся легкие щелчки.
Не всегда удается получить четкие ответы от первого теста. Это случается со многими младенцами и не всегда означает, что у вашего ребенка необратимая потеря слуха.
Это может означать:
- Ваш ребенок был встревожен, когда был проведен анализ
- Был фоновый шум
- У вашего ребенка жидкость или временная закупорка в ухе
В этих случаях вашему ребенку будет предложено второй тест. Это может быть то же самое, что и первый тест, или другой тип, называемый тестом автоматической слуховой реакции ствола мозга (AABR).
Тест AABR включает размещение 3 небольших датчиков на голове и шее ребенка. Мягкие наушники надеваются на уши вашего ребенка и воспроизводятся нежные щелкающие звуки. Этот тест занимает от 5 до 15 минут.
Эти тесты никоим образом не навредят вашему ребенку.
Нужно ли моему ребенку проходить проверку слуха новорожденного?
Настоятельно рекомендуется, но не обязательно принимать это. Если вы решите не проходить скрининговый тест, вам будут предоставлены контрольные списки, которые помогут вам проверить слух вашего ребенка, когда он станет старше.Если у вас есть какие-либо проблемы, поговорите со своим патронажным врачом или терапевтом.
Когда мы получим результаты?
Вам сообщат результаты проверки слуха вашего ребенка, как только она будет сделана. Если у вашего ребенка четкая реакция обоих ушей, у него вряд ли будет необратимая потеря слуха.
Но тест слуха новорожденных не позволяет выявить все типы стойкой потери слуха. Позже у детей может развиться необратимая потеря слуха, поэтому важно проверять слух вашего ребенка, когда он вырастет.
Контрольный список в личной карте здоровья ребенка (красная книга) расскажет, как это сделать.
Вы также можете загрузить 2 контрольных списка: один говорит вам, какие звуки должен издавать ваш ребенок, а другой говорит вам, на какие звуки ваш ребенок должен реагировать.
Если у вас есть какие-либо опасения по поводу слуха вашего ребенка, сообщите об этом своему патронатору или терапевту.
Что значит, если моего ребенка направили к специалисту по слуху?
Если результаты скринингового теста не показывают четкой реакции одного или обоих ушей вашего ребенка, будет назначен прием к специалисту по слуху в аудиологической клинике.
Даже если это произойдет, это не обязательно означает, что у вашего ребенка необратимая потеря слуха.
Специалист по слуху должен прийти к вам в течение 4 недель после проверки слуха вашего ребенка.
Очень важно прийти на прием, если у вашего ребенка необратимая потеря слуха.
Встреча обычно занимает от 1 до 2 часов. Это включает время, чтобы успокоить ребенка.
Если возможно, покормите ребенка незадолго до проверки слуха. Убедитесь, что у вас есть все необходимое, чтобы они чувствовали себя комфортно и были счастливы.
Тесты дают более подробную информацию о слухе вашего ребенка. Они не причинят вреда или неудобства вашему ребенку, и вы сможете оставаться с ними, пока будут проводиться анализы.
Возможно, вы захотите взять с собой на прием вашего партнера, друга или родственника.
Ваш аудиолог обычно сможет объяснить результаты в конце приема. Они объяснят, что результаты означают для слуха вашего ребенка и нужны ли им дополнительные тесты.
Что означает постоянная потеря слуха у моего ребенка?
Типы и уровни постоянной потери слуха различаются.Потеря слуха у каждого ребенка разная.
Доступна поддержка и информация, в том числе брошюры о различных типах потери слуха:
Вы также можете позвонить по бесплатному телефону доверия Национального общества глухих детей (NDCS) по телефону 0808 800 8880 (голосовая и текстовая).
Последний раз просмотр СМИ: 17 августа 2018 г.
Срок сдачи обзора СМИ: 17 августа 2021 г.
Последняя проверка страницы: 23 февраля 2018 г.
Срок следующего рассмотрения: 23 февраля 2021 г.
