Когда и как пить антибиотики? Самые распространенные заблуждения
Кандидат медицинских наук и врач отделения анестезиологии-реанимации РНЦП «Мать и дитя» Андрей Витушко — о самых распространенных мифах, которые касаются приема антибиотиков.
— Количество микробов, живущих рядом с человеком, равно количеству клеток в нашем организме, — рассказал врач на встрече с родителями в рамках социального проекта «Рождественские встречи «Ты не одна». — Более того, если взять все микробы, которые у нас есть, они будут весить около двух килограммов. Это больше, чем весит печень взрослого человека. Микробы вокруг нас выполняют очень важные функции — они синтезируют витамины, помогают в обмене веществ, перерабатывают билирубин. Важную роль выполняют в иммунной функции организма: доказано, что у людей с аллергиями намного менее разнообразный пейзаж микробов, чем у людей без аллергии.
Антибиотик, вирусы и бактерии
Андрей продемонстрировал на экране, что разница между вирусами и бактериями визуально колоссальная.
— Большинство респираторных заболеваний у детей, то, что называется ОРВИ — это вирусы. А антибиотики на вирусы не действуют.
Антибиотик — это лекарственный препарат, который воздействует на бактерии.
Антибиотики помогли увеличить продолжительность жизни людей минимум на 20 лет. Это огромное достижение медицины 20 века, а может быть, главное за всю историю ее развития.
Вирусные инфекции иногда осложняются бактериальными. Как правило, это выглядит так: у ребенка была температура и насморк 3-5 дней, температура снизилась. Кажется, ребенок пошел на поправку, а потом снова появляется температура, может быть не такая большая, как была, появляется кашель или боль в ушах, начинает развиваться пневмония или отит.
Такая ситуация особенно актуальна для некоторых вирусов, например, для вируса гриппа. После перенесенного гриппа у 30% невакцинированных детей проявляются бактериальные осложнения — пневмония, бактериальный бронхит или отит. Это специфика вируса и специфика реакции организма на этот вирус.
Это специфика вируса и специфика реакции организма на этот вирус.
При этом, если брать другие вирусы, риск развития бактериальной инфекции обычно намного меньше – 5-10%. То есть если мы возьмем 10 детей с соплями, то приблизительно у одного из этих 10 детей разовьется отит, и его придется лечить антибиотиками.
Невозможно сказать, у кого конкретно из этих 10 детей будет болеть ухо, нет способов это выяснить. Можно было бы предположить, что с первого дня вирусной инфекции всем детям давать антибактериальный препарат в профилактических целях, мы остановим развитие бактериальной инфекции. И ни у кого из этих детей не будет болеть ушко. Но, к сожалению, это не работает.
Профилактическое принятие антибиотиков с первого дня вирусной инфекции никак не влияет на процент развития бактериальных осложнений. Применение антибиотиков при вирусной инфекции не имеет никакого смысла.
Самые распространенные заблуждения об антибиотиках
1. Температура три дня – сразу антибиотик.
Температура три дня – сразу антибиотик.
Действительно, при вирусной респираторной инфекции после 3 дней ситуация начинает улучшаться и температура должна снижаться, но так бывает не всегда. Температура может длиться и 5, и 6 дней, при этом антибиотики в этой ситуации не показаны. Если у ребенка температура держится три дня — обратитесь повторно к врачу.
2. Боль в ушах – это отит и лечиться нужно антибиотиками.
Это неправда. Большинство отитов являются вирусными, но есть и бактериальные отиты, которые требуют антибактериального лечения, но это далеко не 100%.
3. Боль в горле – это ангина и показан антибиотик.
В большинстве ситуаций, когда болит горло — это вирусная инфекция. Если болит горло и нет насморка, боль в горле настолько сильная, что ребенок не может есть, лимфоузлы увеличены, то это действительно может развиваться ангина, но такое бывает не так часто.
4. Хрипы в легких – это бронхит (в том числе обструктивный) и всегда нужно пить антибиотики.
Это тоже миф. Такое бывает на фоне вирусной инфекции или на фоне аллергии. Аллергия может быть без вирусной инфекции на разные другие факторы, не связанные с инфекцией. Если эта ситуация повторяется постоянно, потом ребенку могут диагностировать бронхиальную астму. И с применением антибиотиков это никак не коррелирует.
5. Желто-зеленые сопли – это синусит и показан антибиотик.
Есть такое высказывание: насморк лечится за неделю, а если не лечить – проходит за 7 дней. Это про взрослых, не про детей. У детей насморк до 14 дней не считается проблемой. На 4-5 день выделения из носа становятся желто-зелеными, это не всегда значит, что начинает развиваться какая-то условно патогенная флора, которая стремится нам навредить и убить наш организм. Это проявление деятельности лейкоцитов.
Многие из вас видели детей, которые ходят в детский сад с зелеными соплями, это не значит, что у них хронический синусит. У них просто не прошел еще насморк, а они пошли в сад.
Антибиотики всем для профилактики?
В амбулаторной практике профилактически антибиотики применяются очень редко. Если применять антибиотики направо и налево, бактерии очень быстро адаптируются к этим антибактериальным препаратам, и препараты перестают работать.
Первые устойчивые бактерии к пенициллину появились уже через год после того, как стали применять пенициллин. Сразу была такая эйфория: люди считали, что победили все инфекции на свете. Эффект был невероятный: тяжелым пациентам, которые умирали, давали пенициллин, и они поправлялись. Через год эйфория прошла, потому что появились бактерии, на которые пенициллин не действовал.
Когда мы бесконтрольно применяем антибиотики, то растет количество бактерий, устойчивых ко многим антибактериальным препаратам, и возникает проблема антибиотикорезистентности. Растет количество бактерий, которые вызывают инфекции, и которые лечатся все более и более сильными препаратами. Это глобальная проблема.
Кроме того, на фоне бесконтрольного применения антибиотиков возникают грибковые инфекции. Бывает такое, что после применения антибиотиков развивается молочница. Это происходит из-за того, что антибиотики уничтожают не только вредные бактерии, которые могут нанести вред нашему организму, но и полезные. А на грибы они не действуют. И грибы начинают размножаться.
Когда антибиотики нужны?
При бактериальной ангине (особенно стрептококковой).
При мочевых инфекциях.
При бактериальной пневмонии.
В некоторых других случаях (а в каких – решает врач).
Врач назначает антибиотики в каждом случае индивидуально. Не надо просить врача, чтобы он назначал антибиотики или чтобы выписал более сильные препараты. Врач лучше знает, какой препарат в этой ситуации показан и почему правильнее назначать препарат более узкого спектра воздействия. Если мы будем применять его правильно, не будет развиваться устойчивость.
Антибиотики, которые помогли соседке/подружке, необязательно помогут вашему ребенку.
Антибиотики, которые помогли в прошлый раз, необязательно помогут в этот раз, и вообще необязательно нужны сейчас.
Большая проблема Беларуси в том, что антибиотики продаются без рецепта. Таким образом мы провоцируем людей на бесконтрольное применение антибиотиков. В Японии есть люди, которым по 40-50 лет, и они ни разу в жизни не употребляли антибиотики. Таких людей очень много. В этой стране с 50-х годов введены ограничения на применение антибиотиков, и японцы не вымерли.
Как правильно принимать антибиотики?
Так, как вам рекомендовали!
Три раза в сутки, а не три раза в день! Антибиотики должны дозироваться не три раза в день, а через равные интервалы времени в сутки, чтобы концентрация антибиотика в крови была одинаковая. В нашем отделении вводят антибиотики в 6, 14 и 22 часа. И очень важно не отступать от графика, иначе концентрация антибиотика в крови будет снижаться, и действие препарата ухудшается.
В нашем отделении вводят антибиотики в 6, 14 и 22 часа. И очень важно не отступать от графика, иначе концентрация антибиотика в крови будет снижаться, и действие препарата ухудшается.
Если препарат нужно давать 3 раза в сутки, мы сталкиваемся с проблемой, что в 6 часов ребенок еще спит, а в 22 уже спит. Тогда нужно спросить у доктора, есть ли подходящие препараты с меньшей кратностью применения, например, 2 раза в сутки, чтобы давать в 9 утра и 9 вечера, например.
Так долго, как рекомендовал врач! На фоне приема препарата на 2-3 сутки пациенту должно стать легче. Если лучше не стало, пациент вялый, появляются новые симптомы, значит, можно подумать, что антибиотик не работает. Надо снова показаться врачу.
Бывают такие ситуации, когда пациенту стало лучше, и антибиотик бросили пить. Это неправильно. Так мы тренируем бактерии, и в следующий раз антибиотик может не подействовать на эту инфекцию, придется применять более серьезный препарат.
Нет таких ситуаций, когда показан антибиотик внутримышечно. Это форма насилия. Когда ребенок может пить, может есть, применяются эффективные оральные препараты — суспензии и таблетки.
Если человек не может пить и есть, ему надо ехать в больницу. Дети могут легко обезвоживаться, это очень серьезно. В больнице можно поставить катетер и вводить антибиотики внутривенно. Внутримышечно же вводятся сразу несколько препаратов – антибиотик и препарат для обезболивания. Это два препарата с высокой аллергенностью. Нет причин для ввода антибиотика внутримышечно.
Побочные эффекты антибактериальной терапии
Когда врач принимает решение лечить антибиотиком, есть вероятность развития побочных эффектов. Они встречаются часто – у 10% пациентов.
Аллергические реакции (антибиотики — чемпионы по аллергенности среди всех медикаментов).
Сыпь.
Тошнота, рвота, диарея.
Развитие грибковой инфекции.
Боль в животе и др.
Вопросы из зала
Несмотря на подробный рассказ, после окончания лекции молодые мамы задали наболевшие вопросы Андрею Витушко.
— Когда показан антибиотик?
— Я не могу в короткой форме рассказать, когда назначаются антибиотики, этому учатся годами.
— Почему врачи часто назначают антибиотик?
— Это пережиток советской педиатрии, когда за здоровье пациента отвечал врач. Считается, что врач виноват в том, что у одного из 10 детей с соплями развилась бактериальная инфекция — это доктор не досмотрел. Поэтому врачу проще назначить антибиотик сразу.
На основании того, что у врача 1,5 участка детей, и он не может гарантировать, что этот человек снова придет на прием и врач повторно сможет оценить ситуацию. На основании того, что он не может гарантировать, что эта мама, выписавшись из больницы, не пойдет и не напишет на него жалобу. Эта проблема не в плоскости педиатрии, а проблема системы. В такой ситуации я советую искать более адекватных педиатров, кто более спокойно относятся к ситуации.
Эта проблема не в плоскости педиатрии, а проблема системы. В такой ситуации я советую искать более адекватных педиатров, кто более спокойно относятся к ситуации.
— Может ли анализ крови дать ответ, нужен ли антибиотик?
— Анализ крови — это хорошая вещь, но не в первый день. Бывает явная ангина или пневмония, тогда однозначно показан антибиотик и не нужен анализ крови. Если ситуация больше похожа на вирусную инфекцию, кровь сдают на 3-5 сутки.
— Когда нужно пить полезные бактерии? Одни врачи рекомендуют принимать их вместе с антибиотиками, другие — после курса антибиотиков, а кто-то говорит, что вообще не нужно их пить.
— Вашему организму в принципе они не нужны. Если после окончания курса терапии антибиотиками имеются проблемы со стулом, тогда можно подумать. Но с научной базой, что это действительно необходимо, пока слабовато.
Боль в горле. Что делать?!
О чем он чаще всего говорит этот симптом, чем опасно неправильное лечение и как быстрее выздороветь?
В осенне-зимний сезон больное «простуженное» горло часто становится симптомом не только простуды, но и многих других вирусных заболеваний: по статистике, именно вирусы чаще всего вызывают воспалительные процессы в носоглотке.
Фарингит – воспаление слизистой оболочки и лимфоидной ткани глотки, нередко возникающее во время или после простуды. «Больное горло» может быть единственным симптомом фарингита. Обычно оно больше болит по утрам, часто присутствует ощущение «першения», раздражения, «сухости» в горле. Температура тела остается нормальной или немного повышается. При лечении фарингита, вызванного бактериями, вряд ли удастся обойтись без антибиотиков. При вирусном и грибковом фарингите, как правило, достаточно симптоматического лечения (полоскания горла антисептическими растворами и отварами лекарственных трав, ингаляций, использования антисептических спреев и пр.).
Ангина (тонзиллит). Боль при ангине сильная, обычно усиливается к вечеру, горло красное, на увеличившихся гландах появляется налет. Другие симптомы ангины – высокая температура (нередко выше 38С), слабость, боль в мышцах, головная боль, головокружения.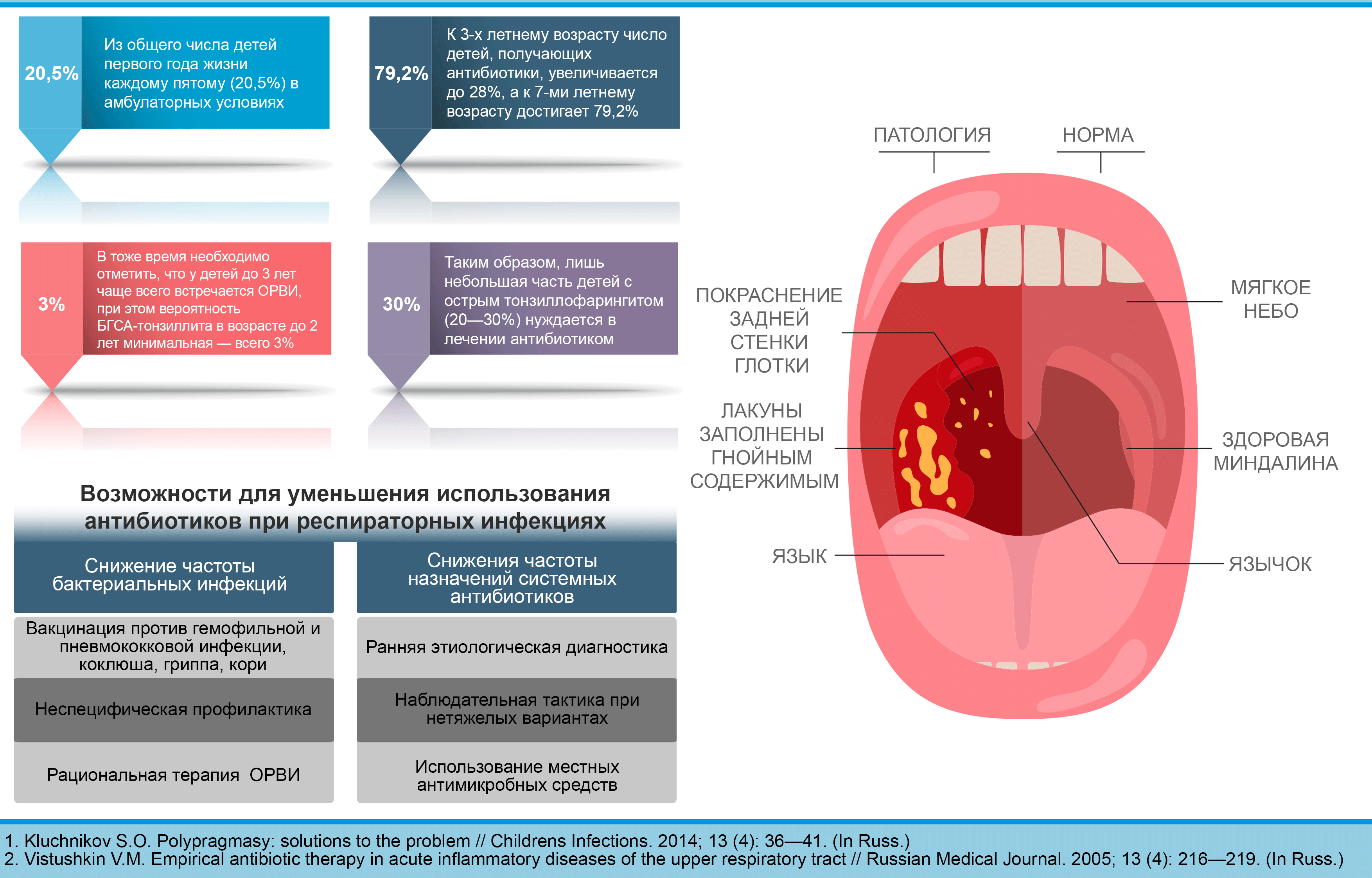 Вирусной ангиной чаще болеют дети, у взрослых ее обычно вызывают бактерии стрептококка, стафилококка или пневмококка. Для лечения ангины, как правило, применяют антибиотики, дополнительно – антисептические и противовоспалительные полоскания, ингаляции, обильное теплое питье.
Вирусной ангиной чаще болеют дети, у взрослых ее обычно вызывают бактерии стрептококка, стафилококка или пневмококка. Для лечения ангины, как правило, применяют антибиотики, дополнительно – антисептические и противовоспалительные полоскания, ингаляции, обильное теплое питье.
Ларингит – воспаление слизистой оболочки гортани. Причиной его могут быть не только вирусы, но и перенапряжение голосовых связок (не случайно хроническим ларингитом часто болеют педагоги, дикторы, актеры и певцы). Помимо боли в горле классическими симптомами ларингита являются изменения голоса: он становится хриплым, может и вовсе пропасть. Кроме того, возникают чувство першения, жжения в горле, кашель (в первые дни болезни сухой, впоследствии – с отхождением мокроты), температура тела может немного повыситься. При лечении вирусного ларингита также требуются местные антисептики и противовоспалительные средства. Выздороветь быстрее помогают паровые ингаляции, теплые компрессы на шею и область груди. Важно уменьшить нагрузку на голосовые связки: говорить меньше и ни в коем случае не шептать, так как при шепоте связки напрягаются еще сильнее.
Трахеит. При воспалении слизистой оболочки дыхательного горла – трахеи, виновником которого также чаще всего становятся вирусы, нередко возникает ощущение, что в горле появился комок. Боль в горле обычно саднящая, температура – слегка повышенная. Кроме того, трахеит можно распознать по сухому приступообразному кашлю, поэтому в схему лечения, помимо местных антисептиков и противовоспалительных средств, включают противокашлевые лекарства.
Также горло может болеть:
- при аллергии: боль, першение, покраснение, ощущение кома в горле может быть ее симптомами, особенно если речь идет об аллергии на пыльцу, пыль или бытовую химию;
- из-за раздражения слизистой: его могут вызвать смог, табачный дым, едкие запахи, острые специи, орехи, семечки, горячая еда и напитки, спиртное (соответственно, при «больном горле» все раздражающие факторы еще больше ухудшат состояние).
- из-за перенапряжения связок и мышц: если перенапрячь мышцы горла, например активно болея на футбольном матче, они неизбежно будут болеть.

Что делать, если горло заболело?…
Первое, что нужно сделать – обратиться к врачу! Так как горло может болеть при самых разных заболеваниях, начиная от ОРИ и заканчивая дифтерией, мононуклеозом, корью. Самолечение опасно еще и потому, что неправильное назначение и применение антибиотиков и лекарств, снимающих боль в горле, может спровоцировать еще большее воспаление слизистой. И, конечно, не стоит забывать: многие заболевания, для которых характерен этот неприятный симптом, чреваты серьезными осложнениями на суставы, почки, сердце и другие органы. Так что с «не долеченным» горлом шутить не стоит!
Боль в горле может быть симптомом обширного списка заболеваний. Соответственно и лечение, в том числе местное, должно подбираться в зависимости от природы заболевания – а она может быть вирусной, бактериальной, грибковой и пр. Поэтому конкретные лекарственные препараты должен назначать только врач.
Рекомендации:
Во-первых, нельзя полоскать горло слишком долго. Казалось бы, полоскание — самый действенный способ, но он эффективен только первые 3—4 дня. Если вы полощите горло и оно всё равно болит, значит, вы пересушили слизистую. Ведь соль, сода, которые мы обычно используем, не только убивают микробов, но и сушат горло. Тут главное — не переборщить.
Казалось бы, полоскание — самый действенный способ, но он эффективен только первые 3—4 дня. Если вы полощите горло и оно всё равно болит, значит, вы пересушили слизистую. Ведь соль, сода, которые мы обычно используем, не только убивают микробов, но и сушат горло. Тут главное — не переборщить.
Во-вторых: если часто болеете ангинами, обратите внимание на влажность воздуха в помещении. Сухой воздух раздражает слизистую горла.
В третьих: при частых ангинах опасны не только холодные напитки, но и горячие. Старайтесь не пить горячего чая, кофе и т.д. Все напитки и блюда должны быть тёплыми.
6 способов укрепить местный иммунитет:
- Самое простое и эффективное оздоровительное «упражнение» для горла – ежедневная мини-зарядка, заключающаяся в медленном произношении нараспев гласных пар: а-я, о-е, у-ю, э – е.
- Полезна элементарная дыхательная зарядка (медленно вдыхаем через нос, выдыхаем ртом на протяжении 2-3 минут), а если горло болит часто – стоит освоить какую-нибудь дыхательную гимнастику.

- В сезон простуд и гриппа для профилактики вирусных инфекций полезно полоскать горло раствором с морской водой.
- Поставьте в квартире увлажнитель: сухой воздух угнетает местный иммунитет носоглотки и может стать причиной ее хронического раздражения.
- Простой народный рецепт – смешайте измельченную мякоть лимона с таким же количеством меда и употребляйте смесь по чайной ложке после еды 3-4 раза в день. Это и вкусно, и полезно, причем для общего иммунитета тоже!
- Летом отправляйтесь отдыхать к морю. Морской воздух, солнце, пешие прогулки, купание, отсутствие стрессов — лучшее лечение.
Врач – оториноларинголог А.С.Фролов
Все о бактериофагах – публикации в СМИ
20.12.2013 | Фарм Вестник No. 35
Холодная осенняя погода означает возвращение сезона не только привычных ОРВИ, но и куда более серьезных оториноларингологических осложнений. Какие безрецептурные препараты воздействуют непосредственно на причину этих заболеваний без каких-либо серьезных побочных рисков для здоровья?
Какие безрецептурные препараты воздействуют непосредственно на причину этих заболеваний без каких-либо серьезных побочных рисков для здоровья?Болезни ушей, горла и носа не просто так выделены в отдельный раздел медицины. Анатомическая близость и, более того, взаимосвязь этих органов создают подобие системы сообщающихся сосудов. Это означает, что в случае возникновения проблем с одним из них в состоянии других также могут происходить негативные изменения.
Для осенне-зимнего периода сезонными являются такие инфекционно-воспалительные заболевания лор-органов, как синуситы (воспаление придаточных пазух носа), средний отит (воспаление среднего уха), тонзиллит (острая форма — ангина), фарингит, ринит (воспаление слизистой оболочки носа). Их основными возбудителями являются стрептококки, стафилококки, гемофильная палочка. Благодатной почвой для развития данных инфекций служат респираторные вирусные заболевания (в т.ч. неправильно леченные) и другие состояния, ослабляющие сопротивляемость организма неблагоприятным факторам.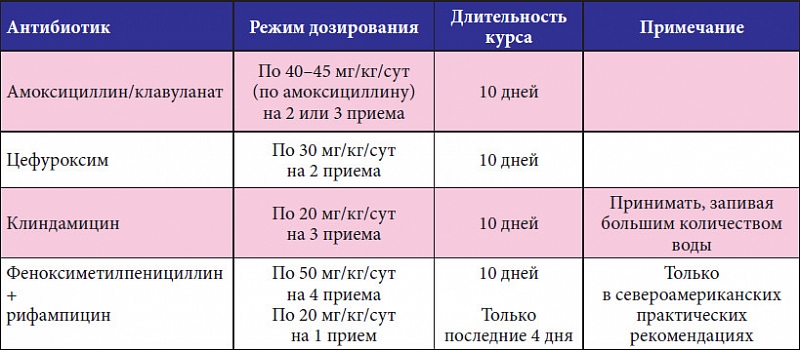 Терапия лор-инфекций требует своевременного начала и предельно грамотного подхода. Неадекватное лечение может быть чревато серьезнейшими осложнениями: например, при «неправильном отношении» к среднему отиту это заболевание может перейти в гнойное воспаление кости, расположенной непосредственно за наружным ухом (мастоидит). Лечение инфекционно-воспалительных заболеваний лор-органов в первую очередь направлено на устранение их причин.
Терапия лор-инфекций требует своевременного начала и предельно грамотного подхода. Неадекватное лечение может быть чревато серьезнейшими осложнениями: например, при «неправильном отношении» к среднему отиту это заболевание может перейти в гнойное воспаление кости, расположенной непосредственно за наружным ухом (мастоидит). Лечение инфекционно-воспалительных заболеваний лор-органов в первую очередь направлено на устранение их причин.
В случае бактериального происхождения недугов это обычно достигается назначением антибиотиков, уничтожающих патогенные микроорганизмы или замедляющих их рост. Применение этой группы лекарств позволяет снизить вероятность развития осложнений, предупредить хронизацию воспалительного процесса. В то же время общеизвестно, что их применение может «аукнуться» множеством «сторонних издержек» для здоровья.
Так, «темной стороной» антибиотиков является воздействие не только на патогенные бактерии, но и на полезную микрофлору ЖКТ: это может привести к развитию дисбактериоза и ослаблению важного иммунного редута организма. Кроме того, при их назначении необходимо учитывать уровень риска аллергического ответа у каждого конкретного пациента, наличие сопутствующих заболеваний и состояний, налагающих серьезные ограничения на прием антибиотиков, — сахарного диабета, болезней почек, печени, аритмий, беременности. Наконец, прием антибиотиков может быть потенциально опасен из-за их возможного взаимодействия с другими препаратами: классический пример — макролиды, способные подавлять ферментную систему цитохрома печени и менять метаболизм многих лекарств.
Кроме того, при их назначении необходимо учитывать уровень риска аллергического ответа у каждого конкретного пациента, наличие сопутствующих заболеваний и состояний, налагающих серьезные ограничения на прием антибиотиков, — сахарного диабета, болезней почек, печени, аритмий, беременности. Наконец, прием антибиотиков может быть потенциально опасен из-за их возможного взаимодействия с другими препаратами: классический пример — макролиды, способные подавлять ферментную систему цитохрома печени и менять метаболизм многих лекарств.
К счастью, последние достижения в медицине позволили создать препараты, которые, как и антибиотики, надежно ликвидируют возбудителей фарингита, тонзиллита, ринита и отита, но при этом лишены указанных недостатков. К ним относится представитель класса бактериофагов Секстафаг (пиобактериофаг поливалентный очищенный). Проявляя высокоточное действие против специфических болезнетворных микробов, это безрецептурное средство не «подрывает» нормальную микрофлору. Оно совместимо с любыми группами лекарств, включая антибиотики, не имеет ограничений по приему у беременных и детей, обладает местными иммуностимулирующими свойствами.
Оно совместимо с любыми группами лекарств, включая антибиотики, не имеет ограничений по приему у беременных и детей, обладает местными иммуностимулирующими свойствами.
Пиобактериофаг поливалентный очищенный можно рекомендовать посетителям аптек как для лечения бактериальных лор-инфекций, так и для их предотвращения на фоне ОРВИ. Большую ценность препарат представляет для пациентов с частыми эпизодами инфекционных заболеваний верхних дыхательных путей: его прием позволяет продлить период ремиссии.
Практические рекомендации
Ситуация 1
Клиентка: Здравствуйте! У моего сынишки горло заболело, а дома с ним сидит беременная жена. Нужно его побыстрее вылечить, но антибиотики мы ему, понятно, давать не хотим. Не порекомендуете что-нибудь?
Первостольник: Вы правы, антибиотики вправе назначать только врач после тщательного обследования, тем более ребенку. К счастью, альтернатива антибиотикам сегодня действительно есть. Попробуйте препарат Секстафаг: как и антибиотики, он уничтожает вредные микроорганизмы, но не имеет многих присущих им побочных эффектов и противопоказаний. Например, он не оказывает отрицательного действия на кишечную микрофлору, совместим с другими лекарствами, разрешен к приему и у детей, и у беременных женщин.
Попробуйте препарат Секстафаг: как и антибиотики, он уничтожает вредные микроорганизмы, но не имеет многих присущих им побочных эффектов и противопоказаний. Например, он не оказывает отрицательного действия на кишечную микрофлору, совместим с другими лекарствами, разрешен к приему и у детей, и у беременных женщин.
Клиентка: Значит, и моя жена может спокойно его принимать?
Первостольник: Да, конечно. Этот препарат помогает не только при воспалении горла, но и при ангине, воспалении уха, гайморите, насморке. Причем его можно применять и для профилактики этих инфекций, например при простуде и гриппе. Подчеркну, что Секстафаг совместим с любыми другими препаратами, назначаемыми при этих болезнях, в том числе с антибиотиками.
Клиентка: Это хорошо. А как его применять?
Первостольник: Секстафаг подходит как для внутреннего, так и наружного применения. В случае с воспалением горла, вы просто даете ребенку прополоскать горло. Ничего сложного!
Ничего сложного!
Клиентка: Замечательно! Беру.
Ситуация 2
Клиентка: Добрый день! Вся надежда на вас. Недавно переболела чем-то инфекционным, а теперь началось воспаление уха. Понимаю, нужен постельный режим, но я только недавно больничный брала. Может, есть какое-нибудь лекарство, чтобы ухо прошло быстрее?
Первостольник: сразу хочу предупредить о необходимости посещения врача: осложнения при отите могут быть очень серьезными, так что легкомысленно относиться к этой болезни нельзя. Со своей стороны я могу предложить вам капли в ухо, облегчающие боль и, главное, Секстафаг — препарат, подавляющий возбудителей инфекции.
Клиентка: От инфекции я лечилась антибиотиками. Секстафаг тоже из них?
Первостольник: Нет, Секстафаг не антибиотик. Но он тоже уничтожает бактериальных возбудителей отита и других лор-заболеваний, поэтому устраняет не только симптомы, но и причину болезни. Однако, в отличие от антибиотиков, Секстафаг действует только на болезнетворные микробы, поэтому его прием не сопровождается неприятными последствиями для организма. Отмечу, что он обладает не только антибактериальным, но и местным иммуностимулирующим действием: а ведь судя по тому, что недавно вы перенесли инфекцию, можно предположить, что иммунная защита у вас ослаблена.
Однако, в отличие от антибиотиков, Секстафаг действует только на болезнетворные микробы, поэтому его прием не сопровождается неприятными последствиями для организма. Отмечу, что он обладает не только антибактериальным, но и местным иммуностимулирующим действием: а ведь судя по тому, что недавно вы перенесли инфекцию, можно предположить, что иммунная защита у вас ослаблена.
Клиентка: Звучит убедительно. А как мне надо будет принимать это лекарство?
Первостольник: Секстафаг можно применять и местно, и внутрь. Вам следует 3 раза в день вводить в больное ухо смоченные в растворе турунды и оставлять их там на час. Параллельно можете еще принимать по 20 мл раствора 3 раза в день за час до еды.
Клиентка: Все ясно! Убедили, попробую Секстафаг!
Первостольник: Сейчас принесу. И все же не забудьте при первой возможности посетить врача — терапевта или лора.
Анализы на гормоны при простуде
Гормонами называют вещества, которые в определенном количестве образуются в железах внутренней секреции. Нормальный гормональный фон необходим для правильного функционирования всех систем организма, особенно эндокринной и репродуктивной. Определение концентрации гормонов назначают при бесплодии, подозрении на гипо- или гиперфункцию щитовидной железы.
Нормальный гормональный фон необходим для правильного функционирования всех систем организма, особенно эндокринной и репродуктивной. Определение концентрации гормонов назначают при бесплодии, подозрении на гипо- или гиперфункцию щитовидной железы.
Многие задаются вопросом, можно ли сдавать анализы на гормоны при простуде. Установлено, что простудные заболевания не влияют не результаты теста. Чтобы получить достоверные данные, важно соблюсти следующие условия:
- отказаться от спортивных тренировок и интенсивных физических нагрузок за несколько дней до визита в клинику,
- не употреблять алкогольные напитки в течение 48 часов до процедуры,
- не курить как минимум 2 часа перед забором биоматериала,
- делать анализ крови натощак утром, в состоянии полного спокойствия — психоэмоциональное напряжение может повлиять на итоги теста.
На получение и обработку результатов потребуется от 1-го до 14-ти дней в зависимости от того, концентрацию какого вещества необходимо определить. Комплекс анализов на гормоны при простуде можно сдать и на фоне приема медикаментов — антибиотиков, противовоспалительных препаратов, иммуномодуляторов. Не забудьте сообщить лаборанту, какие именно лекарства Вы принимаете.
Комплекс анализов на гормоны при простуде можно сдать и на фоне приема медикаментов — антибиотиков, противовоспалительных препаратов, иммуномодуляторов. Не забудьте сообщить лаборанту, какие именно лекарства Вы принимаете.
Гормональные исследования в «Литех»
Сеть лабораторий «Литех» предлагает широкий спектр тестов на гормоны. Сдать анализы удобно у нас — достаточно предварительно записаться и приехать в назначенное время. Доступны исследования на:
- ЛГ и ФСГ,
- эстрадиол,
- прогестерон,
- пролактин и макропролактин,
- тестостерон,
- тироксин общий и свободный,
- кортизол,
- инсулин,
- серотонин,
- лептин и многие другие гормоны.
Сдать анализы крови рекомендуется при:
- гирсутизме,
- сбоях менструального цикла у женщин и нарушении потенции у мужчин,
- уменьшении полового влечения,
- невынашивании беременности,
- метаболическом синдроме,
- гипогликемических состояниях и пр.

Результаты анализов на гормоны будут достоверными даже при простуде. Чтобы в полной мере оценить особенности гормонального фона и выявить склонность к тем или иным наследственным заболеваниям, пройдите комплексное обследование в «Литех» и закажите оформление генетического паспорта здоровья — мужского либо женского.
Записывайтесь на исследования любым удобным способом — через интернет-регистратуру или по телефонам офисов «Литех».
Все статьи
простые, но эффективные советы врача
У многих людей с ослабленным иммунитетом это дело минутное. Особенно зимой. Замерзли на морозной улице или съели что-нибудь холодное – и пожалуйста, неприятные ощущения в области горла тут как тут. Что делать? Полезными советами с читателями «ИМ» делится врач-отоларинголог Ольга СУРКОВА.
Целебный эффект «морской воды»
– Боль в горле может сигнализировать о начале ангины, ОРВИ или ОРЗ, фарингита, – говорит доктор. – Поэтому ее не нужно терпеть, важно вовремя перейти к лечению. Лечащий врач назначит вам лекарственные препараты: аэрозоли, спреи, таблетки для рассасывания. Но, помимо этого основного метода лечения, существуют и вспомогательные, не менее важные и эффективнее.
Лечащий врач назначит вам лекарственные препараты: аэрозоли, спреи, таблетки для рассасывания. Но, помимо этого основного метода лечения, существуют и вспомогательные, не менее важные и эффективнее.
Прежде всего, Ольга Юрьевна говорит о полоскании. Кому-то больше помогает фурацилин, кому-то – отвары лекарственных трав: цветов ромашки или лепестков календулы. Во многих семьях горло полощут «морской водой»: на стакан в меру горячей (но не обжигающей) воды добавляются неполная чайная ложка соды, одна треть чайной ложки соли, две-три капли йода.
– Это хороший рецепт, – комментирует доктор. – При полоскании обеззараживается полость рта: из нее «вымываются» болезнетворные микроорганизмы. «Морская вода» увлажняет горло и выступает в роли антисептика, соль в ее составе снимает отек. Кто-то включает в «морскую воду» еще и перекись водорода, но я этого делать не рекомендую. Перекись может оказать раздражающее действие на горло. Полоскать горло нужно регулярно, три-четыре раза в день.
Леденцы – не лекарство
Многие люди при боли в горле сами назначают себе лечение: заходят в аптеку за пастилками и леденцами. Иногда в состав таких «конфеток от горла» входят антибиотики. Чем это опасно для организма?
– Во-первых, лекарственные средства должен назначить врач, – говорит Ольга Суркова. – Потом, если болит горло, антибиотики нужны не всегда. У болезни может быть вирусная природа, а на вирусы антибиотик не действует. В некоторых случаях (например, при фарингите) принимать антибиотики и вовсе нельзя. Частое лечение антибиотиками тоже опасно, это наносит вред нашему иммунитету.
Пейте витаминный морс!
По совету доктора, хорошее вспомогательное средство при боли в горле – обильное теплое (но не горячее) питье. Лучше всего – чай с лимоном или морс из черной смородины (настоящего кладезя витамина С!). А отвар липового цвета будет и лечить, и придавать сил.
– Если вы заболели, старайтесь есть больше фруктов, богатых витамином С, – отмечает Ольга Суркова. – Но перед этим все-таки обратитесь к врачу, который назначит вам комплексное квалифицированное лечение. Будьте здоровы!
– Но перед этим все-таки обратитесь к врачу, который назначит вам комплексное квалифицированное лечение. Будьте здоровы!
КСТАТИ
Нужно больше закаляться!
Доктора Западной Европы и США предлагают при боли в горле радикальное средство: мороженое! В России, отмечает Ольга Суркова, такое лечение не принято: оно может быть опасно, приведя к абсцессу – гнойному воспалению тканей.
– Но горло, – говорит доктор, – можно закаливать другими методами: когда нет болезни – понемногу пить холодную воду (в разумных пределах!), гулять на свежем воздухе, ходить на лыжах. Летом лучше всего выезжать на море, дышать целебным соленым воздухом.
Внимание!
При боли в горле НЕЛЬЗЯ делать компрессы на шею – это может привести к отеку и удушью.
Нежелательно есть сладости: они усилят болезненные ощущения в горле. Нельзя больному и острое, и соленое – они будут раздражать горло!
Александр ЕФРЕМОВ.
Антибиотики при ЛОР заболеваниях: описание болезни, причины, симптомы, лечение
Антибиотики при ЛОР заболеваниях назначаются достаточно часто. Препараты из этой категории требуются при наличии бактериального поражения, которое вызывает воспалительный процесс. Данные лекарственные средства обладают значительными побочными действиями, но при некоторых поражениях обойтись без них все равно не получится, так как организм своими силами не сможет противостоять патологии. Не все антибиотики одинаково эффективны против тех или иных нарушений, из-за чего важно правильно подобрать препарат. В отоларингологии применяют средства нескольких групп. Самостоятельно назначать себе антибиотики категорически запрещается. Ошибка с выбором лекарства станет причиной значительного ухудшения состояния больного и будет способствовать проявлению особенно стойких бактерий.
Препараты из этой категории требуются при наличии бактериального поражения, которое вызывает воспалительный процесс. Данные лекарственные средства обладают значительными побочными действиями, но при некоторых поражениях обойтись без них все равно не получится, так как организм своими силами не сможет противостоять патологии. Не все антибиотики одинаково эффективны против тех или иных нарушений, из-за чего важно правильно подобрать препарат. В отоларингологии применяют средства нескольких групп. Самостоятельно назначать себе антибиотики категорически запрещается. Ошибка с выбором лекарства станет причиной значительного ухудшения состояния больного и будет способствовать проявлению особенно стойких бактерий.
В большинстве случаев при ЛОР заболеваниях появляется необходимость в приеме антибиотиков. Связано это с тем, что нарушение либо само вызвано непосредственно воздействием болезнетворных микроорганизмов, либо развивается вторичное бактериальное инфицирование. В том случае когда препарат подобран врачом и применяется со строгим соблюдением всех его рекомендаций, опасность для организма не возникает, а побочные действия минимизируются. Сама же терапия при этом оказывается максимально действенной. В то же время если использовать антибиотики ошибочно и безграмотно, то от них будет больше вреда, чем пользы.
Сама же терапия при этом оказывается максимально действенной. В то же время если использовать антибиотики ошибочно и безграмотно, то от них будет больше вреда, чем пользы.
Назначаться для терапии антибиотические средства могут при заболеваниях ЛОР органов в любом возрасте. Для детей дозировка при необходимости существенно корректируется, в этом случае она рассчитывается по весу больного. Не все группы препаратов возможно использовать в раннем возрасте, из-за чего при лечении ребенка дошкольного возраста могут возникать некоторые сложности. Сами же антибиотики при ЛОР заболеваниях у взрослых и детей одинаковы.
Когда нельзя обойтись без антибиотиков
В отоларингологии антибиотики применяются широко. Они показаны к использованию при бактериальных поражениях тканей, когда есть риск развития осложнений, так как организм не справляется своими силами с возбудителем. Основные заболевания, которые лечатся антибиотическими средствами, – это ангины, синуситы и отиты.
Для того чтобы определить, что требуется использование именно антибиотиков, проводится мазок из глотки, носа или уха. Полученный материал позволяет не только выявить конкретного возбудителя, а еще и определить к какому лекарству он наиболее чувствительный.
Основные показания для проведения лечения антибиотическими составами – это бактериальные инфекции, при которых нет положительного результата от проведения иной терапии, а также высока вероятность развития тяжелых осложнений. Также в обязательном порядке средство будет прописано при наличии вторичного инфицирования и после проведения хирургических вмешательств.
В зависимости от того, какие особенности организма имеются у больного, препараты могут использоваться для местного или общего действия. Они выпускаются в форме спреев, таблеток, капсул или раствора для инъекций. Последняя форма считается более безопасной, так как в меньшей степени нарушает микрофлору кишечника.
Особенности использования
Есть несколько принципов использования лекарств из группы антибиотиков, которые требуют обязательного соблюдения. Нарушения их могут приводить к тяжелым последствиям. Препарат всегда должен назначаться врачом отоларингологом, а если его нет, то терапевтом.
Нарушения их могут приводить к тяжелым последствиям. Препарат всегда должен назначаться врачом отоларингологом, а если его нет, то терапевтом.
1. При первичном обращении, если нет возможности дождаться результатов мазка, для лечения назначается препарат широкого спектра действия, эффективный против основных возбудителей выявленной патологии. После того как результаты исследования будут получены, схема лечения при необходимости будет отредактирована.
2. При отсутствии результата требуется замена лекарственного средства. В такой ситуации может понадобиться повторное взятие мазка, так как неуспех лечения, скорее всего, означает, что при выборе лекарства совершена ошибка. Если же больной не соблюдал схему приема, то отсутствие эффекта от антибиотика связано с развитием стойкой к препарату формы возбудителя.
3. Минимальная продолжительность курса 7 дней. Обязательно пройти лечение полностью. Даже если кажется, что в лекарстве уже нет необходимости, обязательно нужно продолжить его прием.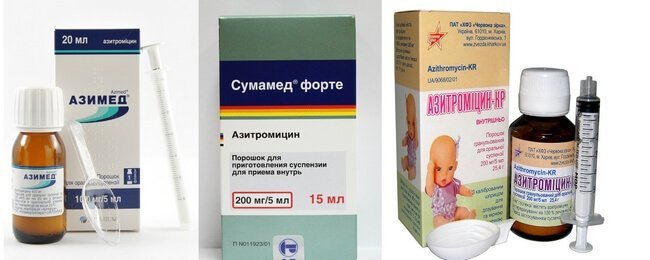 В противном случае не оконченный больным курс станет причиной появления особенно стойкого возбудителя, против которого в дальнейшем антибиотики из данной категории будут бесполезны.
В противном случае не оконченный больным курс станет причиной появления особенно стойкого возбудителя, против которого в дальнейшем антибиотики из данной категории будут бесполезны.
4. При выборе лекарственного препарата требуется изучение карты больного с целью определения того, какие антибиотические лекарства уже были пропиты в недавнем времени. Выбирать при этом надо иное средство, так как предыдущее может оказаться уже недостаточно действенным. В один год использовать несколько раз одинаковый препарат крайне не желательно. Это допускается только в том случае, если нет иного выхода;
Также пациент в обязательном порядке должен сообщить лечащему врачу о том, какие препараты он принимает, так как далеко не со всеми средствами можно сочетать прием антибиотиков. В этом случае терапия строится по особому плану, если нет возможности отменить лекарство.
Меры предосторожности при терапии
При использовании антибиотиков с целью лечения заболеваний ЛОР органов требуется соблюдать ряд правил. Они позволят максимально оградить свой организм от негативного воздействия лекарства. Если их проигнорировать, то в дальнейшем потребуется лечение побочных эффектов, которое является достаточно длительным и сложным.
Они позволят максимально оградить свой организм от негативного воздействия лекарства. Если их проигнорировать, то в дальнейшем потребуется лечение побочных эффектов, которое является достаточно длительным и сложным.
Основная опасность при использовании антибиотиков – это развитие дисбактериоза, который может оказаться очень сильным. Для предотвращения такого явления параллельно с лекарственным препаратом назначается употребление пробиотиков. Они позволят восстановить правильный баланс полезных бактерий и сохранить здоровье кишечника.
Основные лекарственные препараты
При лечении воспалительных заболеваний в отоларингологии применяют средства из пяти основных групп. По возможности лечение стараются начинать с самого легкого из них. Если нужного результата его использование не даст, переходят к тяжелым антибиотикам. Применяются для лечения такие группы антибиотических средств:
Препараты могут убивать возбудителя заболевания или же подавлять его развитие, вследствие чего он, теряя возможность размножаться и утратив способность защищаться от иммунитета человека, погибает. То, какое лекарство выбрать, определяет только врач.
То, какое лекарство выбрать, определяет только врач.
Чаще всего при патологии назначают для лечения какой-либо из нескольких наиболее распространенных и эффективных препаратов, которые обладают минимум побочных действий и уничтожают при правильном использовании большинство возбудителей патологических процессов. Обычно выбирают одно из таких антибиотических средств:
-
Амоксициллин – препарат полусинтетической природы, имеющий широкий спектр действий;
-
Амоксиклав;
-
Амоксицилин с клавулановой кислотой – комбинированное лекарство, которое обладает особенно сильным действием за счет сочетания двух компонентов;
-
Азитромицин – лекарство широкого спектра действия, эффективное при большинстве поражений придаточных пазух носа;
-
Цефепим – препарат для системного использования;
-
Имипенем – средство широкого спектра действия;
-
Цефалотоксим – полусинтетическое средство третьего поколения.

Также, кроме лекарственных средств широкого спектра действия, при точном выявлении возбудителя могут быть прописаны составы направленного воздействия на конкретного болезнетворного агента. Это лечение оказывается максимально эффективным и быстрым. Иногда назначается комбинированное воздействие при помощи местного антибиотика и общего. Такой метод, как правило, применяется только при тяжелом течении болезни с бурным гнойным процессом. В остальных случаях подбирают только один вид медикаментозного препарата.
педиатр-пульмонолог — о детском здоровье и родительских страхах
Итак: начнем прямо с рождения. Делать ли прививки в роддоме или подождать? Почему вообще их начинают делать так рано? Чем это обусловлено?
В роддоме делается вакцинация БЦЖ (против туберкулеза) и против гепатита В. Начнем с гепатита В. По данным ВОЗ, в РФ проживает от трех до шести миллионов больных гепатитом В. В этом случае риск инфицирования здорового человека в течение жизни составляет 20-60 процентов. Болезнь может протекать бессимптомно, то есть человек не будет знать о том, что болен, если не сдаст соответствующий анализ (а часто ли вы их сдаете?).
В этом случае риск инфицирования здорового человека в течение жизни составляет 20-60 процентов. Болезнь может протекать бессимптомно, то есть человек не будет знать о том, что болен, если не сдаст соответствующий анализ (а часто ли вы их сдаете?).
Таким образом, в близком окружении ребенка может быть заболевший гепатитом В, который не знает о своей болезни и может его заразить. Источником заражения для малыша может стать и собственная мама. Это не говоря уже о, к сожалению, вероятном риске заражения в медицинских учреждениях. При этом при заражении новорожденного хроническое течение болезни с тяжелейшим поражением печени возникает в 90 процентах случаев. При заражении на первом году жизни – в 50 процентах. Именно для того, чтобы обезопасить малышей от попадания в эти высокие проценты, проводится такая ранняя вакцинация. И эта мера оказалась эффективной. По статистике, заболеваемость среди детей и подростков в России значительно снизилась после введения вакцинации против гепатита В в календарь.
Вакцина БЦЖ вводится детям первых дней жизни во многих странах, где уровень заболеваемости туберкулезом такой же высокий, как в России (увы, это факт). Отказались от нее, например, в США и Европе, где заболеваемость в десятки раз ниже, чем в нашей стране. Прививка делается так рано, чтобы защитить малыша от заболевания при контакте с возбудителем туберкулеза (который может быть в семье). Именно дети раннего возраста наиболее тяжело болеют туберкулезом, с развитием смертельно опасных осложнений. Вакцинация БЦЖ позволила очень значительно снизить частоту этих форм туберкулеза у детей. Именно поэтому можно говорить об эффективности данной вакцинации именно у детей раннего возраста.
Зачем у младенцев так часто берут анализы?
Да, в первый год по российским стандартам делают несколько анализов. На Западе делается значительно меньше анализов, и кровь сдается только в три-четыре месяца для контроля уровня гемоглобина. Это единственное, что волнует нас в анализе у здорового (по оценкам педиатра) ребенка. Остальные показатели никак не влияют на жизнедеятельность малыша, а также на допустимость вакцинации. Сдавать анализ мочи здоровому ребенку и вовсе бессмысленно, так как собрать его должным образом практически невозможно. На Западе анализы мочи сдаются только при подозрении на инфекцию мочевой системы.
Остальные показатели никак не влияют на жизнедеятельность малыша, а также на допустимость вакцинации. Сдавать анализ мочи здоровому ребенку и вовсе бессмысленно, так как собрать его должным образом практически невозможно. На Западе анализы мочи сдаются только при подозрении на инфекцию мочевой системы.
Нужно ли бояться сквозняков, когда в доме новорожденный? Надевать ли на него сразу после купания чепчик, как советуют бабули, чтобы избежать простуды?
Не нужно класть ребенка под окно, но поддержание адекватной температуры в квартире, где есть новорожденный, обязательная мера. Температура должна быть ниже 23 градусов. Перегревание повышает риск синдрома внезапной смерти, что доказано многочисленными исследованиями. В домашних условиях в чепчике нет необходимости.
Лысеющий затылок, потные ладошки – это ужас-ужас, нехватка витамина Д?
Нет, это устаревшие сведения. Потливость ребенка может быть следствием того, что температура дома высоковата. Если это не так, то волноваться не стоит. Лысеющий затылок означает только то, что малыш недостаточно времени проводит на животике, а больше лежит на спине. Что неправильно, так как в положении на животе укрепляются мышцы шеи, спины, брюшного пресса.
Если это не так, то волноваться не стоит. Лысеющий затылок означает только то, что малыш недостаточно времени проводит на животике, а больше лежит на спине. Что неправильно, так как в положении на животе укрепляются мышцы шеи, спины, брюшного пресса.
Информативна ли проба Сулковича? Ее ведь часто назначают при подозрении на дефицит витамина Д.
Нет, она не информативна. Единственным информативным методом диагностики является определение уровня витамина Д в венозной крови. Но это актуально для взрослых, а детям раннего возраста витамин Д в любом случае назначается на постоянной основе. Только это помогает избежать его дефицита.
Помимо обязательного витамина Д, нужны ли ребенку другие витамины промышленного производства?
В настоящее время считается, что все необходимые витамины и минералы ребенок должен получать из сбалансированного питания. Нормы потребления витаминов, по мнению экспертов, требуют пересмотра. Поэтому назвать оптимальный состав промышленных витаминов доктору в настоящее время затруднительно.
Поэтому назвать оптимальный состав промышленных витаминов доктору в настоящее время затруднительно.
С какого возраста можно начинать закаливание?
Официальная медицина не рекомендует агрессивное закаливание и конкретных рекомендаций по его поводу не дает. Но закаливание можно начинать с первого месяца жизни, постепенно снижая температуру воды для купания. Для здоровья совершенно не обязательно, чтобы ребенок мог нырнуть в прорубь.
Прогулки на балконе – это прогулки? Некоторые врачи говорят, что спать в движении в коляске вообще не полезно, это так?
Прогулки на балконе – альтернатива для сильного мороза. Действительно, специалисты считают, что сон в движении не является полноценным сном и формирование ассоциации между сном и движением в коляске – неполезно.
У многих новорожденных случается насморк – говорят, что он физиологический, так слизистая настраивается на жизнь вне утробы. Надо ли такой насморк как-то лечить? Что с ним вообще делать?
Нужно посоветоваться с очным доктором в каждом случае, потому что они бывают разные. Но в целом появление слизи в носу младенца, а также периодическое «хрюканье» носом – это нормально. Все, что нужно делать, это закапывать солевой раствор в капельках (продаются в аптеках под разными названиями) или просто физиологической раствор (тоже продается в аптеке) с помощью пипетки в нос несколько раз в день. Также поддерживать в помещении адекватную температуру и влажность.
Но в целом появление слизи в носу младенца, а также периодическое «хрюканье» носом – это нормально. Все, что нужно делать, это закапывать солевой раствор в капельках (продаются в аптеках под разными названиями) или просто физиологической раствор (тоже продается в аптеке) с помощью пипетки в нос несколько раз в день. Также поддерживать в помещении адекватную температуру и влажность.
А простудные сопли? Как с ними бороться? Когда нужны лекарства?
Лекарства должен назначать доктор при необходимости. Основное средство, использующееся во всем мире при насморке у детей, – это солевой раствор в каплях для младенцев и спреях для детей постарше.
Если у ребенка температура, как ему помочь? Как маме преодолеть страх перед 38-39 на градуснике? Когда сбивать, чем, нужно ли это вообще?
Для начала рекомендую посмотреть, нужна ли ребенку помощь. Очень многие дети с высокой температурой прекрасно себя чувствуют, играют или занимаются другим интересным делом. В этом случае задача родителей – только обеспечить выпаивание ребенка. Если ребенок спит, не нужно будить его, чтобы поить. И тем более, чтобы дать жаропонижающее. Если малыш бодрствует и плохо себя чувствует при высокой температуре, нужно, помимо опять же питья, дать жаропонижающий препарат. В настоящее время во всем мире используются в детском возрасте два препарата: ибупрофен или парацетамол. Есть различные торговые названия этих средств. Остальные не разрешены к использованию из-за возможных тяжелых побочных эффектов.
В этом случае задача родителей – только обеспечить выпаивание ребенка. Если ребенок спит, не нужно будить его, чтобы поить. И тем более, чтобы дать жаропонижающее. Если малыш бодрствует и плохо себя чувствует при высокой температуре, нужно, помимо опять же питья, дать жаропонижающий препарат. В настоящее время во всем мире используются в детском возрасте два препарата: ибупрофен или парацетамол. Есть различные торговые названия этих средств. Остальные не разрешены к использованию из-за возможных тяжелых побочных эффектов.
Преодолению страха, возможно, поможет несколько фактов: доказано, что температура ниже 40,5 градуса по Цельсию безопасна для организма. Повышение температуры тела – это естественная реакция организма на инфекцию, направленная на борьбу с ней; например, в Англии освобождают от посещения детского сада только при температуре выше 38,5 градуса.
У ребенка кашель, педиатр выписал муколитики. Продвинутые врачи при этом говорят, что давать отхаркивающие средства детям нельзя. Кому верить? Как лечить кашель?
Кому верить? Как лечить кашель?
Это комплексный вопрос, зависящий от того, с каким кашлем мы имеем дело. Чаще всего это кашель на фоне ОРВИ, который не требует никакого специального лечения и пройдет сам. Назначение муколитиков детям раннего возраста может даже ухудшить состояние, если образуется слишком много слизи, которую ребенок может быть не в состоянии откашлять. Именно поэтому продвинутые врачи не рекомендуют назначать муколитики.
Нормально ли, что кашель затянулся? Ребенок хорошо себя чувствует, но кашляет уже три недели – с ним все хорошо?
Если доктор при осмотре не слышит хрипов в легких, волноваться не о чем. Кашель после ОРВИ может продолжаться до месяца, и это нормально.
Можно ли купать ребенка и гулять с ним при кашле и насморке?
Можно. Это полезно и способствует выздоровлению.
Расскажите немного о розеоле. Почему ее почти никогда не диагностируют? Когда моя дочь заболела розеолой, к нам пришла педиатр, сказала, что «у ребенка красное горло» и выписала антибиотики! Вот как быть в таких ситуациях?
Розеола – это вирусная инфекция, вызванная чаще всего вирусом герпеса 6 типа (реже другими вирусами). Она имеет характерную картину в виде высокой лихорадки, которая держится в течение трех-пяти дней, затем резко снижается вместе с появлением на коже сыпи. Вместе с повышением температуры тела появляются и такие типичные симптомы простуды, как насморк, покашливание. При осмотре педиатр действительно может обнаружить «красное горло». Важно помнить, что в принципе «красное горло» и высокая температура – еще не повод назначить ребенку антибиотик. Тем более что розеола чаще всего бывает у детей до года или чуть старше года, у которых ангина, которую часто подозревают в этом случае педиатры, встречается в единичных случаях (заражения от старших членов семье). Розеола проходит сама и требует только выпаивания и снижения температуры при необходимости. Важно также помнить, что такая болезнь бывает, и это не аллергия на жаропонижающий препарат, как пытаются убедить родителей многие педиатры.
Она имеет характерную картину в виде высокой лихорадки, которая держится в течение трех-пяти дней, затем резко снижается вместе с появлением на коже сыпи. Вместе с повышением температуры тела появляются и такие типичные симптомы простуды, как насморк, покашливание. При осмотре педиатр действительно может обнаружить «красное горло». Важно помнить, что в принципе «красное горло» и высокая температура – еще не повод назначить ребенку антибиотик. Тем более что розеола чаще всего бывает у детей до года или чуть старше года, у которых ангина, которую часто подозревают в этом случае педиатры, встречается в единичных случаях (заражения от старших членов семье). Розеола проходит сама и требует только выпаивания и снижения температуры при необходимости. Важно также помнить, что такая болезнь бывает, и это не аллергия на жаропонижающий препарат, как пытаются убедить родителей многие педиатры.
Вообще антибиотики – любимые лекарства россиян. Как понять, когда ребенку реально нужны антибиотики? Без врача этого сделать нельзя?
Не только россиян, слишком частое назначение антибиотиков – общемировая проблема. В нашей стране все усугубляется тем, что антибиотики можно купить в аптеке без рецепта. Чем и занимаются многие россияне, как только кто-то из членов семьи приболел. На самом деле, очень ограниченное количество инфекций, которыми мы болеем, требует назначения антибиотика, это доказано в крупных международных исследованиях. Остальные проходят сами, и прием антибиотика в этом случае только повредит организму. Решать, нужен или нет антибиотик, действительно должен врач.
В нашей стране все усугубляется тем, что антибиотики можно купить в аптеке без рецепта. Чем и занимаются многие россияне, как только кто-то из членов семьи приболел. На самом деле, очень ограниченное количество инфекций, которыми мы болеем, требует назначения антибиотика, это доказано в крупных международных исследованиях. Остальные проходят сами, и прием антибиотика в этом случае только повредит организму. Решать, нужен или нет антибиотик, действительно должен врач.
Давайте поговорим про кишечные инфекции. Какие из них наиболее опасны?
Наиболее опасны кишечные инфекции, вызываемые бактериями. Они вызывают более тяжелые случаи заболевания, с возможным развитием осложнений. Существует еще множество разновидностей кишечных инфекций, вызванных вирусами. Опасность их связана с быстрым развитием у детей обезвоживания.
Обязательно ли ложиться с ребенком в больницу при кишечных инфекциях? Можно ли справиться с ними в домашних условиях и как их предупредить?
Ложиться в больницу совершенно не обязательно. Для того чтобы этого избежать, необходимо обеспечить в домашних условиях достаточное возмещение потерянной жидкости, то есть выпаивание ребенка. Если это удается, и признаков обезвоживания нет, то смысла в госпитализации нет. Чтобы избежать кишечных инфекций, необходимо соблюдать основные правила личной гигиены. От ротавирусной инфекции существует вакцина, которая вводится ребенку на первом году жизни.
Для того чтобы этого избежать, необходимо обеспечить в домашних условиях достаточное возмещение потерянной жидкости, то есть выпаивание ребенка. Если это удается, и признаков обезвоживания нет, то смысла в госпитализации нет. Чтобы избежать кишечных инфекций, необходимо соблюдать основные правила личной гигиены. От ротавирусной инфекции существует вакцина, которая вводится ребенку на первом году жизни.
Нужна ли ребенку обувь «на первый шаг» дома? Тут тоже сплошные споры: одни говорят – пусть ходит босиком, другие твердят о необходимости «фиксации стопы». Где правда?
На сегодняшний день мировые эксперты рекомендуют дома ходить босиком, а для выхода использовать обувь с высоким задником, который хорошо фиксирует пятку. Для более индивидуальных рекомендаций стоит проконсультироваться с ортопедом.
А если босиком, это не опасно? А то бабушки переживают, что ребеночек замерзнет и опять простудится.
Если вдруг в жилище ледяной пол, тогда не стоит. Если условия проживания семьи стандартны, хождение босиком никак не повредит ребенку.
Если условия проживания семьи стандартны, хождение босиком никак не повредит ребенку.
Существуют ли средства, которые помогают повысить иммунитет?
Правильнее в данном случае использовать термин «иммунная система», именно она занимается нашей защитой от инфекций и еще рядом важнейших функций. Так вот, иммунная система – это сложный механизм, который задуман природой очень сбалансированным, чтобы мы могли спокойно существовать в окружающем нас мире. Многим знакомо понятие аллергии – это один из видов дисбаланса иммунной системы. Другие варианты еще более опасны для здоровья. Иммунная система очень сложная и тонкая вещь, и вмешиваться в ее работу с помощью каких-либо средств это очень необдуманно и опасно.
Можно ли избежать частых болезней при посещении детского сада?
Ребенок будет болеть ОРВИ в раннем возрасте в любом случае, даже если не посещает детский сад, так как расширяются его контакты с внешним миром (например, он встречает других детей на площадке). К этому родителям нужно просто быть готовыми и не впадать в панику. Просто в детском саду шансы подхватить инфекцию выше. Избежать болезней совсем не получится.
К этому родителям нужно просто быть готовыми и не впадать в панику. Просто в детском саду шансы подхватить инфекцию выше. Избежать болезней совсем не получится.
Что поможет облегчить «детсадовский» возраст: отсутствие сопутствующих проблем со здоровьем, это особенно часто бывают дефицит железа и гипертрофия аденоидов (с этими проблемами можно разобраться с помощью докторов), а также то, что принято называть здоровым образом жизни: прогулки, физическая активность, правильное питание, здоровый сон. Немаловажно отметить и благоприятную психологическую обстановку в семье.
Антибиотики от боли в горле – Cochrane для врачей
Cochrane для врачей
Практика доказательств
JARED J. KOCHER, MD, и THOMAS D. SELBY, MD, Deaconess Evans Family Medicine Residency Индиана
Am Fam Physician. 1 июля 2014 г .; 90 (1): 23-24.
Это клиническое содержание соответствует критериям AAFP для непрерывного медицинского образования (CME). См. Вопросы викторины CME на стр.
См. Вопросы викторины CME на стр.
Информация об авторе: Нет релевантной финансовой связи.
Клинический вопрос
Следует ли назначать антибиотики при боли в горле?
Ответ на основе доказательств
По сравнению с плацебо, антибиотики могут сократить продолжительность симптомов боли в горле примерно на 16 часов и уменьшить количество осложнений. В странах, где абсолютная частота осложнений выше, антибактериальная терапия более эффективна. Эффективность антибактериальной терапии наиболее высока у лиц со стрептококковым фарингитом.(Сила рекомендации: A, основанная на последовательных, качественных данных, ориентированных на пациента.)
Указатели практики
Боль в горле обычно встречается в учреждениях первичной медико-санитарной помощи, составляя примерно 1,3% амбулаторных посещений, и часто лечится с помощью антибиотик.1,2 Хотя антибиотики полезны для лечения ангины с бактериальной этиологией, причина боли в горле не всегда подтверждается во время лечения, и большинство случаев вызвано небактериальными агентами. 3 Показатели назначения антибиотиков значительно различаются среди врачей, а высокая частота назначений увеличивает стоимость и устойчивость к микробам.
3 Показатели назначения антибиотиков значительно различаются среди врачей, а высокая частота назначений увеличивает стоимость и устойчивость к микробам.
В этом Кокрановском обзоре авторы идентифицировали 27 исследований, в которых сравнивали антибиотики с плацебо. Они исследовали влияние на продолжительность симптомов, вероятность клинического ответа и вероятность вторичных исходов, таких как головная боль, острый ревматизм, острый гломерулонефрит, перитонзиллярный абсцесс, острый средний отит и острый синусит. Они обнаружили уменьшение симптомов боли в горле при лечении антибиотиками в среднем на 16 часов. Разрешение симптомов через три дня было наибольшим у лиц с положительным посевом на стрептококк группы А (количество, необходимое для лечения [NNT] = 3.7), однако антибиотики также принесли умеренную пользу пациентам с отрицательным посевом (NNT = 6,5) и тем, кто никогда не проходил тестирование (NNT = 14,4). Также было отмечено преимущество лечения антибиотиками в отношении развития вторичных осложнений. По сравнению с отсутствием лечения антибиотикотерапия снизила частоту возникновения острой ревматической лихорадки, острого среднего отита, острого синусита и перитонзиллярного абсцесса, хотя абсолютное снижение риска для каждого из них было умеренным.
По сравнению с отсутствием лечения антибиотикотерапия снизила частоту возникновения острой ревматической лихорадки, острого среднего отита, острого синусита и перитонзиллярного абсцесса, хотя абсолютное снижение риска для каждого из них было умеренным.
Хотя эти данные убедительны, необходимо учитывать даты исследований, включенных в обзор.Большинство из них проводилось до 1975 года, когда частота вторичных осложнений была гораздо выше, поэтому польза от антибиотиков казалась более значительной. В качестве примера, обзор показал, что заболеваемость острым средним отитом как вторичным осложнением боли в горле составляла 3% до 1975 года по сравнению с 0,7% в 2013 году. Эта разница увеличивает NNT с 50 до почти 200, чтобы предотвратить единичный случай заболевания. острый средний отит.
Этот систематический обзор выявил умеренное сокращение продолжительности симптомов боли в горле и осложнений при лечении антибиотиками даже среди пациентов, у которых был отрицательный посев на стрептококк. Однако влияние на осложнения в современных развитых странах намного меньше. Некоторые пациенты, у которых был отрицательный посев на стрептококк группы A, могли иметь стрептококк группы C или могли иметь ложноотрицательный посев. Ограничения в дизайне (например, неадекватное ослепление и сокрытие распределения, невозможность последующего наблюдения) могли создать предвзятость в пользу лечения. Кроме того, лечение нестрептококкового фарингита антибиотиками увеличивает затраты, а также повышает устойчивость к противомикробным препаратам и излишне подвергает пациентов потенциальным побочным эффектам.Особое внимание следует уделять, если врач работает в месте с высокой заболеваемостью острой ревматической лихорадкой. Американское общество инфекционных заболеваний рекомендует лечить подтвержденные случаи стрептококкового фарингита подходящим образом подобранным антибиотиком в течение продолжительности, достаточной для устранения инфекции (обычно 10-дневный курс) 3. доступ.
Однако влияние на осложнения в современных развитых странах намного меньше. Некоторые пациенты, у которых был отрицательный посев на стрептококк группы A, могли иметь стрептококк группы C или могли иметь ложноотрицательный посев. Ограничения в дизайне (например, неадекватное ослепление и сокрытие распределения, невозможность последующего наблюдения) могли создать предвзятость в пользу лечения. Кроме того, лечение нестрептококкового фарингита антибиотиками увеличивает затраты, а также повышает устойчивость к противомикробным препаратам и излишне подвергает пациентов потенциальным побочным эффектам.Особое внимание следует уделять, если врач работает в месте с высокой заболеваемостью острой ревматической лихорадкой. Американское общество инфекционных заболеваний рекомендует лечить подтвержденные случаи стрептококкового фарингита подходящим образом подобранным антибиотиком в течение продолжительности, достаточной для устранения инфекции (обычно 10-дневный курс) 3. доступ.
Информация об авторе: Нет релевантной финансовой связи.
ИСТОЧНИК:
Spinks A, Гласзиу П.П., Del Mar CB. Антибиотики при ангине. Кокрановская база данных Syst Rev . 2013; (11): CD000023.
ССЫЛКИ
1. Петля E, Зал MJ, Сюй Дж. Национальное обследование амбулаторной медицинской помощи больниц: Резюме амбулаторного отделения за 2006 год. Национальный статистический отчет о состоянии здоровья . 2008; (4): 1–31.
2. Линдер Ю.А., Бейтс DW, Ли GM, Финкельштейн Я.Лечение антибиотиками детей при ангине. ЯМА . 2005. 294 (18): 2315–2322.
3. Шульмана ул, Бисно AL, Клегг HW, и другие. Руководство по клинической практике по диагностике и лечению стрептококкового фарингита группы А: обновление 2012 г., подготовленное Американским обществом инфекционных болезней. Клин Инфекция Дис . 2012; 55 (10): e86 – e102.
Это резюме обзоров из Кокрановской библиотеки.
Координатором серии AFP является Кори Д. Фоглман, доктор медицины, резидентура семейной медицины больницы общего профиля Ланкастера, Ланкастер, Пенсильвания.
Сборник Кокрановских документов для врачей, опубликованный в AFP, доступен по адресу https://www.aafp.org/ afp / cochrane.
Авторское право © 2014 Американской академии семейных врачей.
Это содержимое принадлежит AAFP. Человек, просматривающий его в Интернете, может сделать одну распечатку материала и может использовать эту распечатку только в личных некоммерческих целях.Этот материал не может быть загружен, скопирован, распечатан, сохранен, передан или воспроизведен на любом носителе, известном сейчас или изобретенном позднее, за исключением случаев, когда это разрешено в письменной форме AAFP. Контакт
[email protected] для вопросов об авторских правах и / или запросов разрешений.
В новых рекомендациях подчеркивается, почему большинство болей в горле не следует лечить антибиотиками
Меня всегда удивляло, как быстро люди с болью в горле – даже серьезной – приходят к выводу, что у них стрептококковая инфекция. Горло.
Горло.
Это означает, что они также приходят к выводу, что их врач должен прописать им антибиотики в качестве лечения.
Антибиотики, конечно, очень эффективны при лечении ангины. Антибиотики не только быстро снимают боль и другие симптомы инфекции (обычно в течение 24 часов), но и значительно снижают вероятность осложнений, в первую очередь ревматической лихорадки и воспаления почек. Лекарства также сокращают время, в течение которого люди с инфекцией становятся заразными.
Тем не менее, очень немногие виды ангины – от 5 до 15 процентов у взрослых и от 20 до 30 процентов у детей – вызваны бактериями стрептококка. В большинстве случаев фарингит (так на медицинском жаргоне называют боль в горле) может быть вызван вирусами, а не бактериями.
Продолжение статьи после рекламы
А антибиотики абсолютно не действуют на вирусы. Однако чрезмерное использование антибиотиков приводит к возникновению чрезвычайно серьезной (и растущей) проблемы со здоровьем: инфекций, устойчивых к антибиотикам. По оценкам, от таких инфекций ежегодно умирает около 100000 пациентов в больницах США. Они начали влиять и на здоровых людей.
По оценкам, от таких инфекций ежегодно умирает около 100000 пациентов в больницах США. Они начали влиять и на здоровых людей.
Ранее на этой неделе Американское общество инфекционных болезней (IDSA) опубликовало свои пересмотренные рекомендации по лечению ангины. Руководящие принципы рекомендуют не проводить тестирование на стрептококковое горло, когда симптомы пациента явно указывают на вирусную инфекцию, другими словами, когда ангина сопровождается кашлем, насморком, охриплостью и диареей.
Тестирование в таких случаях не требуется, говорится в руководстве, потому что симптомы простуды и гриппа, как правило, отсутствуют при стрептококковой инфекции горла. Отличительные черты ангины – это внезапно возникающая боль (в отличие от постепенной боли в горле, которая характерна для простуды или гриппа) и высокая температура. Другие симптомы включают головную боль, боль в животе и рвоту (особенно у детей).
В дополнение к предложению более разумного процесса тестирования на стрептококковое горло руководство IDSA предлагает следующие рекомендации по лечению:
- Антибиотики не следует назначать до тех пор, пока у пациента не будет подтверждена стрептококковая инфекция с помощью анализа мазка из горла.
 Авторы рекомендаций IDSA подчеркивают, что диагностировать фарингит только на основании симптомов «обычно невозможно». Тем не менее, слишком часто врачи выдают пациентам антибиотики, не проводя анализов и не дожидаясь его результатов. По данным IDSA, около 70 процентов пациентов, обращающихся за медицинской помощью по поводу боли в горле, получают от своих врачей антибиотики. Тем не менее, только 20 процентов этих пациентов действительно страдают стрептококковой ангиной.
Авторы рекомендаций IDSA подчеркивают, что диагностировать фарингит только на основании симптомов «обычно невозможно». Тем не менее, слишком часто врачи выдают пациентам антибиотики, не проводя анализов и не дожидаясь его результатов. По данным IDSA, около 70 процентов пациентов, обращающихся за медицинской помощью по поводу боли в горле, получают от своих врачей антибиотики. Тем не менее, только 20 процентов этих пациентов действительно страдают стрептококковой ангиной. - Пациентов с фарингитом следует лечить пенициллином или амоксициллином (который необходимо принимать в течение 10 дней), а не тетрациклином, который имеет сильную связь с противорезистентными инфекциями.IDSA также не рекомендует цефалоспорин и другие антибиотики краткосрочного действия от ангины, ссылаясь на их более высокую стоимость и отсутствие хороших исследований их эффективности. (Эта рекомендация явно не для людей с аллергией на пенициллин или амоксициллин.)
- Чтобы облегчить боль и жар, связанные с ангины, взрослые пациенты могут принимать аспирин, ацетаминофен или ибупрофен.
 Однако аспирин не следует давать детям или подросткам из-за его связи с синдромом Рея.IDSA также не рекомендует использовать кортикостероиды для лечения ангины. По их словам, потенциальные вредные эффекты этих препаратов, которые могут включать раздражение желудка, учащенное сердцебиение, тошноту и бессонницу, перевешивают любые преимущества.
Однако аспирин не следует давать детям или подросткам из-за его связи с синдромом Рея.IDSA также не рекомендует использовать кортикостероиды для лечения ангины. По их словам, потенциальные вредные эффекты этих препаратов, которые могут включать раздражение желудка, учащенное сердцебиение, тошноту и бессонницу, перевешивают любые преимущества. - Детям, которые страдают от повторных инфекций фарингита, не следует удалять миндалины, если единственной целью операции является уменьшение числа инфекций.
Рекомендации IDSA также устраняют распространенное заблуждение относительно домашних животных (особенно собак) и ангины.«Нет достоверных доказательств, – пишут авторы руководства, – что домашние животные являются резервуаром для [стрептококковой ангины] или что они способствуют» распространению инфекции среди членов семьи.
Новые рекомендации были опубликованы в официальном журнале IDSA «Клинические инфекционные заболевания», и их можно полностью прочитать в Интернете.
Болезни в горле преимущественно вирусные, а не стрептококковые
17 сентября 2012 г. – Большинство инфекций горла являются вирусными и не должны лечиться антибиотиками в соответствии с новыми руководящими принципами Американского общества инфекционистов.
Рекомендации, опубликованные в Интернете 9 сентября в журнале Clinic Infectious Diseases , направлены на ограничение противомикробного лечения вирусных инфекций и правильное выявление и лечение случаев стрептококкового фарингита группы А («ангины»). Пенициллин и амоксициллин являются препаратами выбора для лечения стрептококковой инфекции в соответствии с рекомендациями.
Согласно пресс-релизу общества, до 70% американцев, страдающих ангиной, получают антибиотики.Однако бактерии ответственны только за 20–30% случаев в педиатрии и от 5 до 15% среди взрослых.
«Эти важные и своевременные рекомендации содержат указания для врачей о том, когда проводить обследование на стрептококковое горло и как лечить его», – сказал Джесси Т. Джейкоб, доктор медицинских наук, доцент кафедры инфекционных болезней Медицинской школы Университета Эмори в Атланта, Джорджия, рассказала Medscape Medical News . «Стрептококковая ангина – распространенное заболевание, но чаще встречаются вирусные инфекции.Важно различать их, чтобы пациенты не получали ненужные антибиотики, которые могут иметь побочные эффекты для человека, а также увеличивают вероятность того, что следующая инфекция (будь то у того же человека или у следующего) станет устойчивой к антибиотику. . Это также может помочь детям избежать ненужного хирургического вмешательства при повторяющейся боли в горле ». Доктор Джейкоб не участвовал в написании нового руководства.
Джейкоб, доктор медицинских наук, доцент кафедры инфекционных болезней Медицинской школы Университета Эмори в Атланта, Джорджия, рассказала Medscape Medical News . «Стрептококковая ангина – распространенное заболевание, но чаще встречаются вирусные инфекции.Важно различать их, чтобы пациенты не получали ненужные антибиотики, которые могут иметь побочные эффекты для человека, а также увеличивают вероятность того, что следующая инфекция (будь то у того же человека или у следующего) станет устойчивой к антибиотику. . Это также может помочь детям избежать ненужного хирургического вмешательства при повторяющейся боли в горле ». Доктор Джейкоб не участвовал в написании нового руководства.
Некоторые симптомы перекрываются
Хотя бактериальные и вирусные инфекции горла часто имеют перекрывающиеся симптомы, другие симптомы, такие как кашель, ринорея, охриплость голоса и язвы во рту, убедительно указывают на вирусную инфекцию, пишут авторы.
Напротив, боль в горле с большей вероятностью будет вызвана стрептококком группы А, если боль возникла внезапно, при глотании болит и лихорадка. Такие случаи можно оценить с помощью отдельного экспресс-теста на обнаружение антигена. Поскольку дети младше 3 лет вряд ли заболеют стрептококком, тестирование не требуется, за исключением определенных обстоятельств, таких как инфицированный старший брат или сестра.
Посев из горла следует использовать только для подтверждения отрицательных тестов на антигены у детей и подростков.Их следует избегать у взрослых из-за низкого риска развития стрептококковой инфекции горла и еще более низкого риска таких осложнений, как ревматическая лихорадка.
После подтверждения ангины предпочтительным вариантом лечения остается 10-дневный курс пенициллина (или родственного ему амоксициллина), который имеет узкий спектр действия, дешево доступен и сопряжен с низким риском нежелательных явлений.
«Мы рекомендуем пенициллин или амоксициллин для лечения стрептококка, потому что они очень эффективны и безопасны для людей без аллергии на пенициллин, а устойчивость стрептококка к более широкому спектру – и более дорогим – макролидам, включая азитромицин, растет», – сказал ведущий автор Стэнфорд. Т.Шульман, доктор медицины, из детской больницы имени Анны и Роберта Х. Лурье в Чикаго и Медицинской школы Файнберга Северо-Западного университета, в пресс-релизе.
Т.Шульман, доктор медицины, из детской больницы имени Анны и Роберта Х. Лурье в Чикаго и Медицинской школы Файнберга Северо-Западного университета, в пресс-релизе.
Руководящие принципы также рекомендуют не проводить тонзиллэктомию детям с повторной инфекцией горла, за исключением очень специфических случаев (например, у детей с затрудненным дыханием), поскольку риски хирургического вмешательства обычно не стоят преходящей пользы.
Эти 13 рекомендаций заменяют рекомендации 2002 г. и представлены в новом формате, предназначенном для облегчения использования.
«Формат вопросов и ответов в руководстве во многом аналогичен тому, как врач будет думать о пациенте с подозрением на стрептококковое горло. Они написаны именно для того, чтобы помочь врачам справиться с этой сложной, но распространенной проблемой», – сказал доктор Джейкоб, отметив, что пациенты будут необходимо объяснить, что не все инфекции являются бактериальными, что антибиотики не лечат вирусные инфекции и что антибиотики, как непреднамеренное последствие, могут быть вредными.
«Антибиотики не помогут при вирусной инфекции, но есть и другие методы лечения боли в горле, независимо от потребности в антибиотиках.Клиницистам необходимо будет работать с пациентами, чтобы передавать всю информацию, успокаивать их и оказывать им надлежащую помощь », – заключил д-р Джейкоб.
Исследование финансировалось Американским обществом инфекционных болезней. Доктор Шульман сообщает, что он работал консультантом в компаниях Novartis Vaccines и Merck Vaccines и получил исследовательскую поддержку от Quidel. Один из других авторов работал консультантом в компаниях SPD Development, Cornerstone BioPharma и Rib-X Pharmaceuticals.Доктор Джейкоб не раскрыл никаких финансовых отношений.
Клин Инфекция Дис . Опубликовано онлайн 9 сентября 2012 г. Полный текст
Какой антибиотик лучше всего подходит для лечения ангины?
Пенициллин или амоксициллин считаются лучшими препаратами первой линии для лечения стрептококковой инфекции горла. Согласно CDC (Центры по контролю и профилактике заболеваний) « Никогда не было сообщений о клиническом изоляте стрептококка группы А, который устойчив к пенициллину ».
Согласно CDC (Центры по контролю и профилактике заболеваний) « Никогда не было сообщений о клиническом изоляте стрептококка группы А, который устойчив к пенициллину ».
Людям с аллергией на пенициллин следует лечить стрептококковый горло цефалоспорином узкого спектра действия (например, цефалексином или цефадроксилом), клиндамицином, азитромицином или кларитромицином. Обратите внимание, что сообщалось о резистентности к азитромицину и кларитромицину.
Какие рекомендуемые дозы антибиотиков используются для лечения стрептококковой инфекции горла?
Дозировки антибиотиков могут варьироваться в зависимости от возраста и веса. CDC рекомендует следующие дозы антибиотиков от стрептококковой инфекции горла для людей без аллергии на пенициллин.Следует выбрать один режим дозирования, подходящий для человека, которого лечат.
Пенициллин V для перорального применения
- Дети: 250 мг два раза в день или 250 мг три раза в день в течение 10 дней
- Подростки и взрослые: 250 мг четыре раза в день или 500 мг два раза в день в течение 10 дней
Амоксициллин пероральный
- Дети и взрослые: 50 мг / кг один раз в день (максимум 1000 мг один раз в день) в течение 10 дней
- Дети и взрослые: 25 мг / кг два раза в день (максимум 500 мг два раза в день) в течение 10 дней
Бензатин пенициллин G для внутримышечного введения
- Дети <27 кг: 600000 единиц в виде однократной дозы
- Дети и взрослые ≥27 кг: 1 200 000 единиц в виде разовой дозы
CDC рекомендует следующие дозы антибиотиков от стрептококковой инфекции горла для людей с аллергией на пенициллин. Следует выбрать один режим дозирования, подходящий для человека, которого лечат.
Следует выбрать один режим дозирования, подходящий для человека, которого лечат.
- Цефалексин перорально 20 мг / кг два раза в день (максимум 500 мг два раза в день) в течение 10 дней
- Цефадроксил перорально 30 мг / кг один раз в сутки (максимум 100 мг один раз в сутки) в течение 10 дней
- Клиндамицин перорально 7 мг / кг три раза в день (максимум 300 мг три раза в день) в течение 10 дней
- Азитромицин перорально 12 мг / кг один раз в день в первый день (максимум 500 мг), затем 6 мг / кг один раз в день (максимум 250 мг один раз в день) в течение следующих 4 дней
- Кларитромицин пероральный 7.5 мг / кг два раза в день (максимум 250 мг два раза в день) в течение 10 дней.
Всегда ли необходимы антибиотики для лечения ангины?
Хотя большинство стрептококковых инфекций в горле проходят сами по себе, существует риск возникновения острой ревматической лихорадки и других осложнений (таких как абсцессы полости рта или мастоидит [бактериальная инфекция сосцевидного отростка, выступающей за ухом]).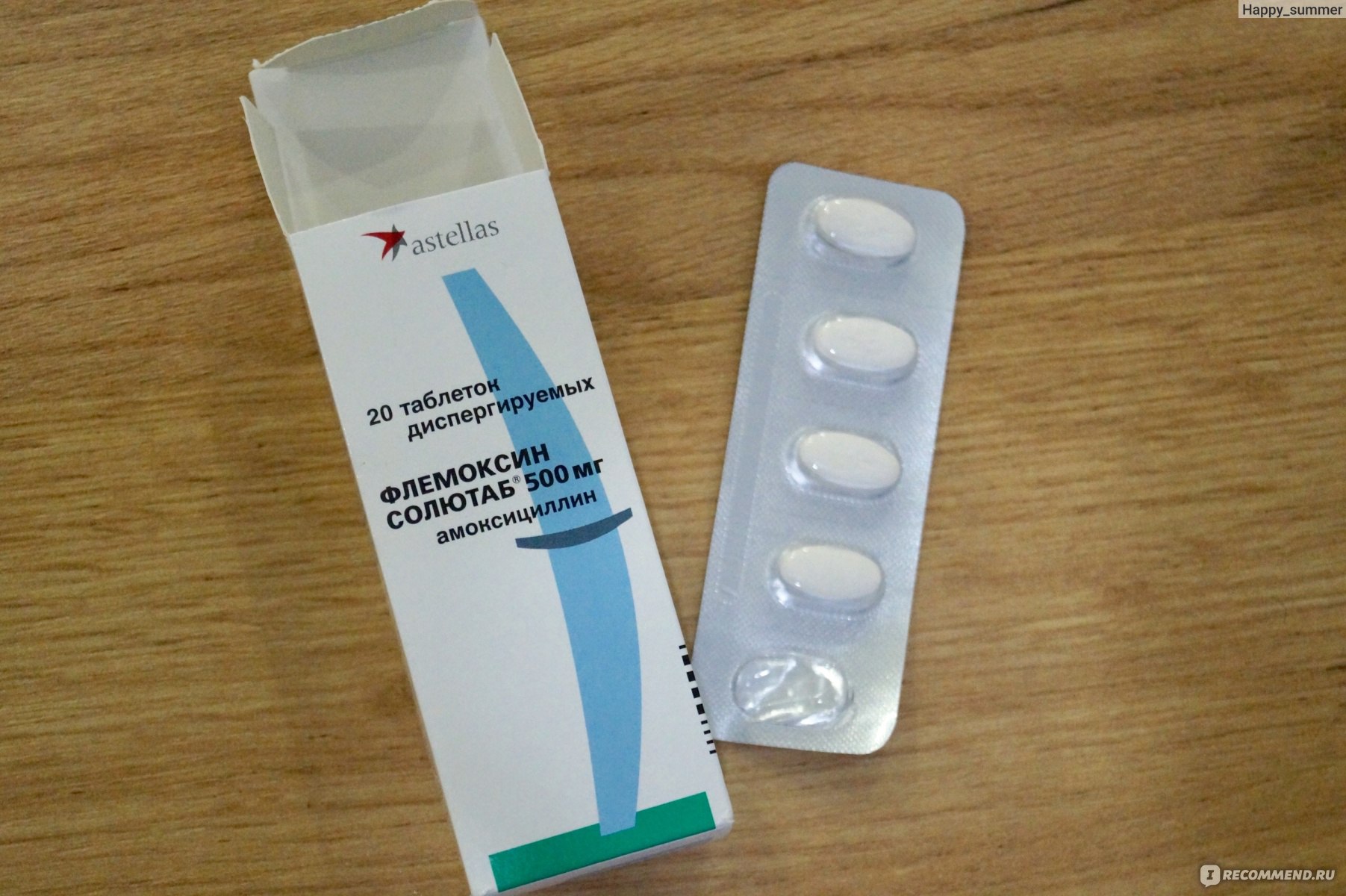 CDC рекомендует всем пациентам, независимо от возраста, у которых есть положительный результат экспресс-теста на обнаружение антигена (RADT) (также известного как экспресс-тест на стрептококк, который обнаруживает наличие углеводов клеточной стенки GABHS из мазка) или посева из горла, получали антибиотики.
CDC рекомендует всем пациентам, независимо от возраста, у которых есть положительный результат экспресс-теста на обнаружение антигена (RADT) (также известного как экспресс-тест на стрептококк, который обнаруживает наличие углеводов клеточной стенки GABHS из мазка) или посева из горла, получали антибиотики.
Антибиотики были показаны:
- Сократить продолжительность симптомов стрептококковой инфекции горла
- Снижает вероятность передачи инфекции членам семьи, друзьям и другим близким контактам
- Предотвратить развитие ревматической лихорадки и других осложнений.
Вирусные ангины не следует лечить антибиотиками. Лечение обычно длится десять дней, и детям, которые не могут глотать таблетки или капсулы, можно назначать жидкие антибиотики.Некоторым пациентам может быть полезна однократная внутримышечная инъекция пенициллина.
Каковы симптомы ангины?
Как правило, стрептококковая ангина бывает очень болезненной, а симптомы сохраняются намного дольше, чем ангина по другой причине. Глотание может быть особенно трудным и болезненным. Симптомы стрептококковой ангины могут включать:
Глотание может быть особенно трудным и болезненным. Симптомы стрептококковой ангины могут включать:
- Внезапное начало боли в горле
- Миндалины и задняя часть глотки очень красные и опухшие на вид
- Иногда на нёбе могут появляться полосы гноя или красные пятна
- Головная боль
- Лихорадка и озноб
- Увеличение и болезненность лимфатических узлов (лимфатических узлов) на шее.
Дети более склонны к тошноте (тошноте) и рвоте.
Люди со стрептококковой ангиой обычно НЕ имеют кашля, насморка, охриплости голоса, язв во рту или конъюнктивита. Если эти симптомы возникают, более вероятно, что причина боли в горле – вирусная.
Некоторые люди (обычно дети в возрасте от 4 до 8 лет) восприимчивы к токсинам (ядам), вырабатываемым бактериями S. pyrogenes, и у них появляется ярко-красная сыпь, которая на ощупь напоминает наждачную бумагу.Сыпь, вызванная бактериями S. pyrogenes, известна как скарлатина (также называемая скарлатиной). Хотя обычно это происходит после ангины, это также может произойти после школьной язвы (импетиго).
Хотя обычно это происходит после ангины, это также может произойти после школьной язвы (импетиго).
Как диагностируется стрептококковая ангина?
Мазок из горла, взятый врачом, а затем посев в лаборатории, – единственный способ окончательно определить, является ли боль в горле стрептококковой инфекцией. Если результат положительный, ваш врач назначит антибиотики, чтобы предотвратить любые осложнения, уменьшить симптомы и предотвратить распространение среди других людей.
Заразна ли стрептококковая ангина?
Да, стрептококковая инфекция в горле заразна, и бактерии легко передаются и распространяются при кашле или чихании или после контакта с инфицированными каплями, а затем при прикосновении ко рту, носу или глазам. Передача бактерий также может происходить при контакте с людьми, больными скарлатиной или другими кожными инфекциями группы А.
Без лечения люди с стрептококковой инфекцией горла могут передавать бактерии другим в течение одной-двух недель после появления симптомов. Лучший способ предотвратить заражение – часто и всегда мыть руки перед едой или после контакта с инфицированным человеком. Не делитесь посудой, постельным бельем или личными вещами. Больным стрептококковой ангиной или скарлатиной следует оставаться дома не менее 24 часов после начала приема антибиотиков или до тех пор, пока они не почувствуют себя достаточно хорошо, чтобы вернуться в школу или на работу.
Лучший способ предотвратить заражение – часто и всегда мыть руки перед едой или после контакта с инфицированным человеком. Не делитесь посудой, постельным бельем или личными вещами. Больным стрептококковой ангиной или скарлатиной следует оставаться дома не менее 24 часов после начала приема антибиотиков или до тех пор, пока они не почувствуют себя достаточно хорошо, чтобы вернуться в школу или на работу.
Что такое скарлатина?
Скарлатина – это название ярко-красной сыпи, которая появляется после стрептококковой инфекции горла, хотя она также может развиться после школьных язв (импетиго).
Скарлатина из-за использования антибиотиков встречается реже, чем сто лет назад, и встречается только у тех, кто чувствителен к токсинам, вырабатываемым стрептококковыми бактериями. Чаще всего встречается у детей в возрасте от 4 до 8 лет. К 10 годам более 80% детей вырабатывают пожизненные защитные антитела против стрептококковых токсинов, в то время как младенцы младше 2 лет все еще имеют антитела против токсина, которые они получили от своей матери. Это означает, что если у двух детей в одной семье развивается стрептококковая ангина, только у одного может развиться скарлатина.
Это означает, что если у двух детей в одной семье развивается стрептококковая ангина, только у одного может развиться скарлатина.
Скарлатина – это ярко-красная сыпь, на ощупь напоминающая наждачную бумагу. Сыпь обычно начинается на шее, подмышках или паху в виде небольших плоских красных пятен, которые постепенно превращаются в мелкие неровности и кажутся грубыми на ощупь. В складках тела (например, в подмышках, локтях и паху) сыпь может иметь более ярко-красный цвет (так называемые линии Пастии). Покраснение лица является обычным явлением, хотя вокруг рта может оставаться бледная область. Через семь дней сыпь исчезает, и в течение следующего месяца или дольше может появиться некоторое шелушение кожи, особенно в области кончиков пальцев рук, ног и в области паха.
При отсутствии лечения скарлатина может прогрессировать до:
- Инфекции уха, носовых пазух и кожи
- Воспаление суставов
- Ревматическая лихорадка (воспалительное заболевание, которое может вызвать необратимое повреждение сердца, а также поражает мозг, суставы и кожу)
- Средний отит
- Пневмония
- Септицемия
- Гломерулонефрит
- Остеомиелит.

В эпоху, предшествовавшую введению антибиотиков, смерть наступала у 15-20% людей с скарлатиной.В настоящее время большинство людей полностью выздоравливают за четыре-пять дней после приема антибиотиков.
Что такое ревматическая лихорадка?
Ревматическая лихорадка может развиться после инфекции горла или скарлатины. Хотя это заболевание редко в континентальной части США, оно все еще распространено среди детей самоанского происхождения, проживающих на Гавайях, и жителей Американского Самоа.
Симптомы ревматической лихорадки обычно проявляются через 14–28 дней после стрептококковой инфекции. Поскольку бактерии обманом заставляют иммунную систему организма атаковать здоровые ткани, болезнь может поражать сердце, суставы, кожу и мозг.
Симптомы ревматической лихорадки включают:
- Лихорадка
- Боль в животе
- Боль в груди или одышка
- Совместное опухание, боль, покраснение или тепло
- Кровотечение из носа
- Сыпь на верхней части рук или ног (обычно кольцеобразная или змеевидная)
- Узелки или уплотнения на коже
- Необычный плач или смех или быстрые отрывистые движения лица, рук или ног.

Ревматическая лихорадка может вызывать пожизненные проблемы с сердцем, если не лечить быстро и должным образом.Антибиотики эффективны для предотвращения заболевания, если их вводить в течение девяти дней после появления симптомов. Детям, у которых развивается ревматическая лихорадка, могут потребоваться регулярные инъекции пенициллина до 21 года или в течение 10 лет после постановки диагноза.
Информация о стрептококковой инфекции | Гора Синай
Эбелл MH. Диагностика стрептококкового фарингита. Ам Фам Врач . 2014; 89 (12): 976-977. PMID: 25162166 www.ncbi.nlm.nih.gov/pubmed/25162166.
Флорес АР, Казерта MT.Фарингит. В: Bennett JE, Dolin R, Blaser MJ, eds. Принципы и практика инфекционных заболеваний Манделла, Дугласа и Беннета . 9 изд. Филадельфия, Пенсильвания: Эльзевьер; 2020: глава 59.
Харрис А.М., Хикс, Лос-Анджелес, Касим А; Целевая группа по высокому уходу Американского колледжа врачей и Центров по контролю и профилактике заболеваний. Надлежащее использование антибиотиков при острой респираторной инфекции у взрослых: рекомендации по высокому уходу от Американского колледжа врачей и Центров по контролю и профилактике заболеваний. Энн Интерн Мед. . 2016; 164 (6): 425-434. PMID: 26785402 www.ncbi.nlm.nih.gov/pubmed/26785402.
Надлежащее использование антибиотиков при острой респираторной инфекции у взрослых: рекомендации по высокому уходу от Американского колледжа врачей и Центров по контролю и профилактике заболеваний. Энн Интерн Мед. . 2016; 164 (6): 425-434. PMID: 26785402 www.ncbi.nlm.nih.gov/pubmed/26785402.
Шульман С.Т., Бисно А.Л., Клегг Х.В. и др. Руководство по клинической практике по диагностике и лечению стрептококкового фарингита группы А: обновление 2012 г., подготовленное Американским обществом инфекционных болезней. Clin Infect Dis . 2012; 55 (10): e86-e102. PMID: 22965026 www.ncbi.nlm.nih.gov/pubmed/22965026.
Tanz RR. Острый фарингит. В: Kliegman RM, St. Geme JW, Blum NJ, Shah SS, Tasker RC, Wilson KM, eds. Учебник педиатрии Нельсона . 21-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2020: глава 409.
ван Дриель М.Л., Де Саттер А.И., Хабракен Х., Торнинг С., Кристиаенс Т. Различные методы лечения антибиотиками стрептококкового фарингита группы А. Кокрановская база данных Syst Rev . 2016; 9: CD004406. PMID: 27614728 www.ncbi.nlm.nih.gov/pubmed/27614728.
Кокрановская база данных Syst Rev . 2016; 9: CD004406. PMID: 27614728 www.ncbi.nlm.nih.gov/pubmed/27614728.
Последнее обновление: 7/11/2019
Отзыв: Linda J.Форвик, доктор медицинских наук, доцент кафедры семейной медицины, Медицинский факультет Университета Вашингтона, Сиэтл, Вашингтон. Также рассмотрено Дэвидом Зивом, доктором медицины, MHA, медицинским директором, Брендой Конэуэй, редакционным директором, и A.D.A.M. Редакционная коллегия.
Исследование: Чрезмерное употребление антибиотиков по-прежнему является правилом при боли в горле и бронхите
Несмотря на многолетние усилия по сокращению чрезмерного использования антибиотиков, количество ненужных назначений лекарств пациентам с болью в горле не уменьшилось за 13 лет, а чрезмерное назначение препаратов при остром бронхите не уменьшилось. согласно опубликованным сегодня исследованиям, оставалась примерно такой же с 1980 года.
согласно опубликованным сегодня исследованиям, оставалась примерно такой же с 1980 года.
Используя данные опроса Центров по контролю и профилактике заболеваний США (CDC), исследователи из Бостона сообщили, что доля пациентов с ангиной, получавших антибиотики, с 1997 по 2010 год оставалась на уровне примерно 60%. они сказали, что лечили антибиотиками.
Кроме того, исследователи заявили, что около 73% пациентов с бронхитом продолжают лечиться антибиотиками, хотя острый бронхит редко бывает вызван бактериальной инфекцией.
Результаты были представлены сегодня на IDWeek, ежегодной конференции Американского общества инфекционистов и нескольких других медицинских обществ в Сан-Франциско.Исследование боли в горле было опубликовано сегодня JAMA Internal Medicine , но исследование бронхита еще не опубликовано в журнале.
Исследования проводили Майкл Л. Барнетт, доктор медицины, и Джеффри А. Линдер, доктор медицины, оба из Бригама и женской больницы в Бостоне.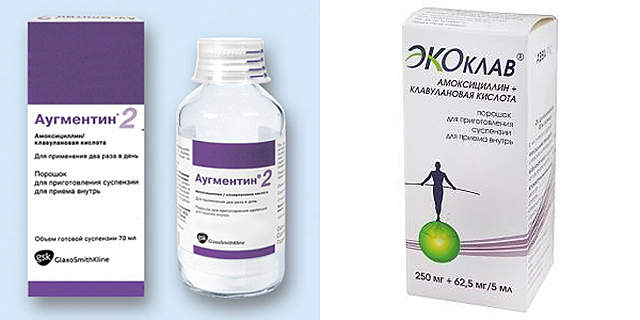
Авторы извлекли данные из Национального исследования амбулаторной медицинской помощи CDC и Национального исследования амбулаторной медицинской помощи больниц. Национальные репрезентативные опросы собирают данные о врачах и практикующих врачах, включая демографические данные пациентов, причины посещений, диагнозы и лекарства.
Назначение лекарств от боли в горле становится дороже
При обследовании боли в горле авторы подсчитали количество посещений взрослыми к врачам первичного звена или отделениям неотложной помощи (ED) для лечения боли в горле с 1997 по 2010 годы. Пациенты с травмами, иммуносупрессией или сопутствующие инфекции были исключены.
Данные исследования включали 8 191 такое посещение за 14-летний период, что предполагает в общей сложности 92 миллиона посещений по всей стране за это время, согласно отчету журнала.Антибиотики назначались при 60% посещений (доверительный интервал 95%, от 57% до 63%), и эта цифра не изменилась за 14 лет.
Кроме того, «Мы обнаружили, что значительно увеличилась частота выписывания более дорогих антибиотиков широкого спектра, таких как азитромицин», – сказал Линдер сегодня на телеконференции для прессы IDSA. Последний препарат назначали в 15% посещений к 2009-10 гг.
Последний препарат назначали в 15% посещений к 2009-10 гг.
Единственной частой причиной боли в горле, требующей антибиотиков, является стрептококк группы A , на который, согласно отчету, приходится около 10% случаев.По словам Линдера, пенициллин остается препаратом выбора при фарингите.
«Оказалось, что микроб, вызывающий стрептококковое горло, устойчив к некоторым из этих более новых и более дорогих антибиотиков, но никогда не устойчив к пенициллину», – сказал он. Он и Барнетт обнаружили, что пенициллин назначали примерно в 9% случаев боли в горле, и эта цифра оставалась стабильной на протяжении 14 лет.
Уровень использования антибиотиков при ангине, когда-то составлявший 80%, составлял около 70% в 1993 году и упал до 60% к 2000 году, где и остался, говорится в отчете журнала.«Я бы охарактеризовал это как улучшение от умеренного до незначительного, болезненно медленное и далекое от того, что должно быть», – сказал Линдер.
Анализ также показал, что доля обращений за первичной медико-санитарной помощью, вызванных болью в горле, снизилась с 7,5% в 1997 г. до 4,3% в 2010 г.
до 4,3% в 2010 г.
Данные по бронхиту не изменились с 1980 г.
Для исследования бронхита авторы использовали те же источники данных и общие методы, но охватывали период с 1996 по 2010 год. Согласно пресс-релизу IDSA, они выявили 3667 медицинских визитов взрослых по поводу этой проблемы, что предполагает в общей сложности 39 миллионов посещений по всей стране.
Они обнаружили, что антибиотики назначались во время 73% посещений. В ED ставка фактически увеличилась с 69% до 73% за период. Соответствующая ставка, вероятно, близка к 0%, сказал Линдер на пресс-конференции.
«На самом деле плохая новость в том, что этот [общий показатель] вообще не изменился в ходе исследования», – сказал он. «Возвращаясь к 1980 году, количество выписываемых лекарств практически не изменилось».
Исследование также показало, что количество обращений к врачам первичной медико-санитарной помощи по поводу бронхита значительно увеличилось с 1.1 миллион в 1996 году до 3,4 миллиона в 2010 году.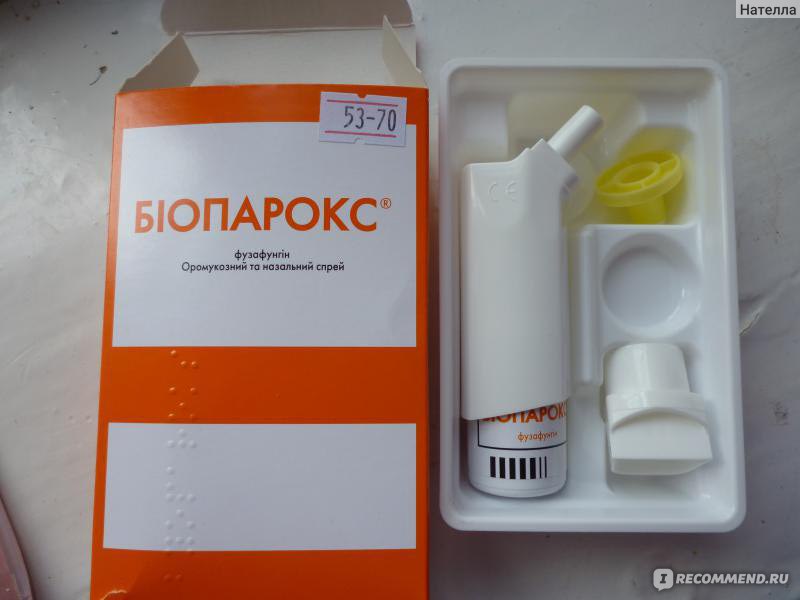
Линдер сказал, что он и Барнетт надеялись на большее количество признаков улучшения, учитывая усилия по предотвращению чрезмерного назначения рецептов за последние 10-20 лет. «При боли в горле мы перемещаем иглу очень медленно, а при бронхите мы ее вообще не перемещаем. Поэтому мы были удивлены», – сказал он.
Программы рационального использования антибиотиков помогли сократить злоупотребление антибиотиками в больницах, но результаты показывают, что, согласно пресс-релизу IDSA, сообщение не доходит до населения.
Линдер заметил в своем отчете, что прием ненужных антибиотиков подвергает людей побочным реакциям на лекарства, аллергии, дрожжевым инфекциям и тошноте, но без всякой пользы.
На телеконференции он сказал, что врачам нужно время, чтобы обсудить проблему с пациентами. «Врач предполагает, что пациенту нужен антибиотик», – сказал он. Тем не менее, «другая работа, которую мы проделали, показывает, что пациенты на самом деле не хотят антибиотиков, как думают врачи».
Barnett ML, Linder JA. Назначение антибиотиков взрослым, страдающим ангиной, в США, 1997-2010 гг. (Письмо с исследованием) JAMA Intern Med 2013 (Интернет-публикация 3 октября) [Полный текст]
См. Также:
Сопроводительная редакционная статья
3 октября Пресс-релиз IDSA
Strep Throat
Бактериальная инфекция горла
Фарингит – это воспаление глотки, задней части глотки. Это воспаление вызывает симптом боли в горле.Хотя большинство инфекционных причин боли в горле вызываются вирусами, от 5% до 10% случаев фарингита являются результатом бактериальной инфекции. Поскольку бактерии, чаще всего вызывающие бактериальный фарингит, представляют собой штамм бактерий Streptococcus , бактериальные инфекции горла называются стрептококками. Стрептококковая ангина чаще всего встречается у маленьких детей в возрасте от 3 до 15 лет, но может возникнуть у любого человека. Бактерии стрептококковой инфекции легко передаются от человека к человеку в условиях тесного контакта, например, в школах, домашних хозяйствах или детских садах. Классические симптомы шагового горла включают болезненную боль в горле, затрудненное глотание, лихорадку, опухание шейных лимфоузлов, тошноту и головную боль. При осмотре фарингит выглядит красным, часто с белыми или желтыми точками или полосами, крошечными красными точками на верхнем небе и опухшими миндалинами. Поскольку окончательный диагноз не может быть поставлен только по симптомам и обследованию, мазок из области горла используется для выявления бактериальной инфекции с помощью экспресс-теста на стрептококк с последующим посевом, если экспресс-тест отрицательный.
Классические симптомы шагового горла включают болезненную боль в горле, затрудненное глотание, лихорадку, опухание шейных лимфоузлов, тошноту и головную боль. При осмотре фарингит выглядит красным, часто с белыми или желтыми точками или полосами, крошечными красными точками на верхнем небе и опухшими миндалинами. Поскольку окончательный диагноз не может быть поставлен только по симптомам и обследованию, мазок из области горла используется для выявления бактериальной инфекции с помощью экспресс-теста на стрептококк с последующим посевом, если экспресс-тест отрицательный.
Если мазок из горла или посев положительный, назначают антибиотик, чтобы остановить распространение инфекции и предотвратить осложнения. Хотя это и необычно, нелеченный стрептококковый ангина может привести к инфекции носовых пазух или уха, абсцессу миндалин, скарлатине или более серьезным осложнениям, таким как заболевание почек (гломерулонефрит) или болезнь сердца (ревматическая лихорадка). После 24 часов антибактериальной терапии пациенты с ангины больше не считаются заразными и могут вернуться в школу или на работу, если у них нет температуры.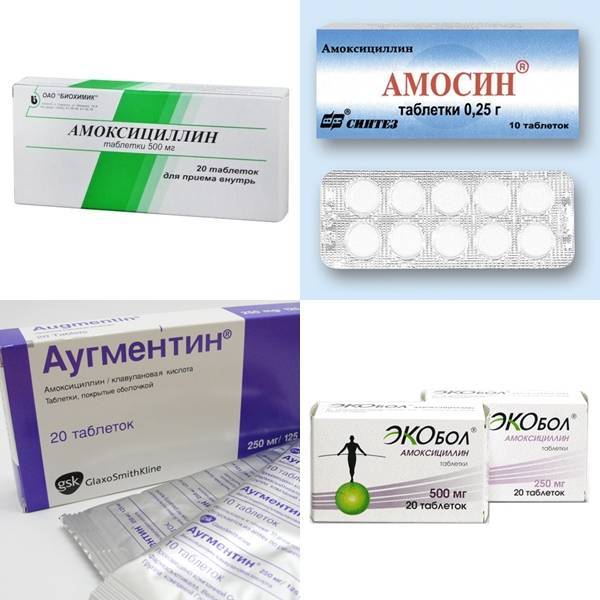 Большинство случаев ангины быстро поддаются лечению антибиотиками, но пациенты должны завершить весь курс лечения, чтобы бактерии не вернулись. Если ангина возвращается после соответствующего лечения, источником Streptococcus может быть тесный контакт (у которого могут быть или не быть симптомы), или антибиотик не был эффективным.
Большинство случаев ангины быстро поддаются лечению антибиотиками, но пациенты должны завершить весь курс лечения, чтобы бактерии не вернулись. Если ангина возвращается после соответствующего лечения, источником Streptococcus может быть тесный контакт (у которого могут быть или не быть симптомы), или антибиотик не был эффективным.
Большинство инфекций быстро поддаются лечению антибиотиками
Симптомы ангины включают сильную боль в горле, особенно при глотании, а также лихорадку, опухшие железы на шее, головную боль и тошноту.Боли в горле, сопровождающиеся простудой или гриппоподобными симптомами, такими как заложенность носа и кашель, обычно вызываются вирусом, а антибиотики неэффективны для уничтожения вирусов. Чтобы избежать ненужного использования антибиотиков и развития резистентности к антибиотикам, диагноз бактериальной инфекции следует поставить до назначения антибиотиков. Этот диагноз основан на симптомах в анамнезе, физическом осмотре и положительном лабораторном тесте или культуре на бактерии Streptococcus .
Лечение стрептококковой инфекции горла:
Антибиотики являются подходящим средством лечения ангины, поскольку они останавливают дальнейшее распространение бактерий, снижают риск распространения инфекции на другие части тела и помогают предотвратить серьезные осложнения. Для лечения ангины используется множество антибиотиков, в том числе пенициллин VK для приема внутрь или пенициллин G для инъекций, амоксициллин или амоксициллин-клавуланат, цефалоспорины и макролиды. Факторы, которые следует учитывать при выборе антибиотика, включают чувствительность бактерий к антибиотику, аллергию пациента, частоту приема антибиотика, вкус и стоимость.Антибиотики, которые необходимо принимать три или четыре раза в день в течение семи-десяти дней, сложнее правильно принимать, чем те, которые принимаются реже в течение более короткого периода. Вкус также может иметь большое влияние на вероятность того, что пациент закончит прием жидкого антибиотика для приема внутрь. Стоимость рецепта может быть важным фактором для некоторых семей. Даже побочные эффекты, такие как риск диареи, могут быть важным фактором при выборе лучшего антибиотика для конкретного пациента.
Даже побочные эффекты, такие как риск диареи, могут быть важным фактором при выборе лучшего антибиотика для конкретного пациента.
Ацетаминофен или ибупрофен подходят для лечения лихорадки, но аспирин не следует применять детям и подросткам из-за риска синдрома Рея.Леденцы и спреи, отпускаемые без рецепта, могут помочь облегчить боль в горле, а полоскания с соленой водой эффективны для уменьшения боли в горле.
Возможные осложнения:
При отсутствии лечения или ненадлежащем лечении Streptococcus pharyngitis pharyngitis может распространиться на окружающие ткани, вызывая инфекции носовых пазух или уха. Некоторые штаммы Streptococcus могут вырабатывать токсин, вызывающий сыпь при скарлатине. Более серьезные осложнения включают ревматическую лихорадку (воспаляются суставы и повреждаются сердечные клапаны) и гломерулонефрит (воспалительное состояние почечной ткани, которое может привести к хроническим проблемам с почками).Если после ангины появляются симптомы болезненных или опухших суставов, одышки, сыпи или темной мочи, следует немедленно уведомить врача, даже если пациент лечился антибиотиками.
Предотвращение распространения инфекции:
Поскольку бактерии Streptococcus очень заразны через слюну и носовые выделения, предотвращение распространения стрептококка аналогично профилактике вирусной простуды или гриппа. Сюда входит мытье рук и прикрытие рта и носа при кашле или чихании.Пациентам не следует возвращаться в школу, детский сад или работать до тех пор, пока они не перестанут быть заразными и у них не будет температуры, обычно через 24–48 часов после начала приема антибиотиков. Важно завершить весь курс антибиотиков, даже если симптомы исчезнут, чтобы инфекция не вернулась. Если стрептококковая ангина возвращается после лечения антибиотиками, это может быть связано с близким контактом с носителем стрептококка , человеком, который является переносчиком бактерий стрептококка в горле, но не имеет симптомов стрептококковой инфекции.В этих случаях целесообразно лечить носителя стрептококка, чтобы остановить повторные инфекции.




 Авторы рекомендаций IDSA подчеркивают, что диагностировать фарингит только на основании симптомов «обычно невозможно». Тем не менее, слишком часто врачи выдают пациентам антибиотики, не проводя анализов и не дожидаясь его результатов. По данным IDSA, около 70 процентов пациентов, обращающихся за медицинской помощью по поводу боли в горле, получают от своих врачей антибиотики. Тем не менее, только 20 процентов этих пациентов действительно страдают стрептококковой ангиной.
Авторы рекомендаций IDSA подчеркивают, что диагностировать фарингит только на основании симптомов «обычно невозможно». Тем не менее, слишком часто врачи выдают пациентам антибиотики, не проводя анализов и не дожидаясь его результатов. По данным IDSA, около 70 процентов пациентов, обращающихся за медицинской помощью по поводу боли в горле, получают от своих врачей антибиотики. Тем не менее, только 20 процентов этих пациентов действительно страдают стрептококковой ангиной. Однако аспирин не следует давать детям или подросткам из-за его связи с синдромом Рея.IDSA также не рекомендует использовать кортикостероиды для лечения ангины. По их словам, потенциальные вредные эффекты этих препаратов, которые могут включать раздражение желудка, учащенное сердцебиение, тошноту и бессонницу, перевешивают любые преимущества.
Однако аспирин не следует давать детям или подросткам из-за его связи с синдромом Рея.IDSA также не рекомендует использовать кортикостероиды для лечения ангины. По их словам, потенциальные вредные эффекты этих препаратов, которые могут включать раздражение желудка, учащенное сердцебиение, тошноту и бессонницу, перевешивают любые преимущества.
