Аденоиды у детей, как выполняется удаление и лечение?
Аденоидные вегетации (иначе, аденоиды) – это разрастание лимфоидной ткани, которая является основой носоглоточной миндалины. Они участвуют в защитных процессах организма, в частности являются щитом, который препятствует распространению инфекций в организме у детей.
Аденоиды являются препятствием для распространения инфекции, при попадании инфекции в организм они «берут удар на себя» и увеличиваются в объёме. Возвращение в прежнее состояние происходит достаточно медленно (от 1 до 3 недель). За этот период ребёнок может снова заболеть, поэтому аденоиды у часто болеющих детей так и остаются разросшимися, отечными.
Признаки аденоидных вегетаций можно условно разделить на местные и общие. Местные симптомы часто доставляют ребёнку и родителям немало хлопот, именно с такими жалобами чаще всего обращаются родители к врачу-оториноларингологу:
- снижение функции носового дыхания (ребёнок дышит ртом)
- малыш посапывает во сне или храпит
- имеет место ночной кашель, снижение слуха, постоянные насморки, трудно поддающиеся лечению
- снижается тембр голоса, появляется хрипотца и гнусавость
- в тяжёлых случаях (III-IV ст.
 ) имеет место деформация лицевого черепа (аденоидный тип лица).
) имеет место деформация лицевого черепа (аденоидный тип лица).
Общие симптомы аденоидов у детей часто не вызывают особых беспокойств у родителей, поскольку они не так заметны. Однако, они являются следствием нарушения носового дыхания и постоянного недостатка кислорода в организме: раздражительность, плаксивость, повышенная утомляемость, отставание в умственном и физическом развитии.
Методы лечения аденоидов у детей
С древних пор знахари и целители всех мастей пытались лечить заложенность носа и насморк самыми различными способами. Отсутствие элементарных методов диагностики не позволяло в те времена установить точный диагноз, но некоторые рецепты действительно обладали чудодейственным эффектом и помогали надолго исцелить дитя от насморка и заложенности носа.
Так, например, считалось, что особым эффектом при лечении аденоидов обладал сок чистотела. Сегодня этот метод практически не используется, ведь растение ядовито, а какие родители станут травить своего ребенка, когда под рукой есть немало надёжных и безопасных препаратов?
Мёд, смешанный в равных пропорция с мякотью алоэ или с протёртым луком, также считался отличным средством против заложенности носа. Использовать этот раствор можно лишь в том случае, если у ребёнка нет аллергии на один из компонентов этой смеси. В Закарпатье до сих пор используют сок цветущей арники вместе с виноградным вином. По всей видимости, там ещё можно найти хорошее виноградное вино, которое не повредит детскому организму.
Использовать этот раствор можно лишь в том случае, если у ребёнка нет аллергии на один из компонентов этой смеси. В Закарпатье до сих пор используют сок цветущей арники вместе с виноградным вином. По всей видимости, там ещё можно найти хорошее виноградное вино, которое не повредит детскому организму.
Впервые диагноз «Аденоиды» был поставлен врачом Мейером (Дания), именно он и предложил удалять вегетативные лимфоидные разрастания. Стоит отметить, что стойкий терапевтический эффект после хирургического вмешательства наблюдается достаточно быстро. «После удаления аденоидов ребенок подобен распускающемуся бутону розы», – говорили корифеи древней медицины.
И в самом деле, едва оправившись от операции малыш начинает демонстрировать потрясающие успехи: он быстро реабилитируется в учёбе, догоняет своих сверстников в физическом плане, даже аденоидный тип лица сглаживается и челюсть принимает обычные размеры. И всё было бы замечательно, если бы через некоторое время аденоиды не возвращались снова.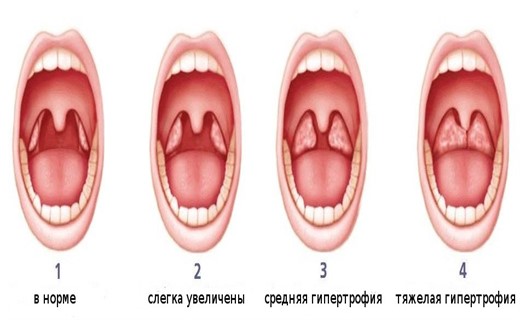
Как лечат аденоиды у детей?
Сегодня лечение аденоидов успешно осуществляется двумя способами: консервативным и оперативным. Какой из них будет назначен малышу, зависит от симптоматики заболевания и от степени разрастания аденоидных вегетаций.
При аденоидных разрастаниях I и II степени чаще всего назначается лечение, направленное на повышение иммунитета маленького пациента:
- витаминотерапия
- фитотерапия
- гомеопатические препараты
- природные иммуномодуляторы
- санаторно-курортное лечение
Иногда совместно с ними назначаются антигистаминные препараты и назальные спреи, включающие в себя гормон и антибиотик. Хирургическое лечение аденоидов рекомендуется при аденоидных разрастаниях III и IV степени и в том случае, если заболевание прогрессирует, а консервативное лечение не даёт ощутимых результатов. Аденотомия (удаление разросшейся лимфоидной ткани носоглоточной миндалины) проводится под местным или общим обезболиванием чаще всего в условиях стационара.
Хирургическое лечение аденоидов рекомендуется при аденоидных разрастаниях III и IV степени и в том случае, если заболевание прогрессирует, а консервативное лечение не даёт ощутимых результатов. Аденотомия (удаление разросшейся лимфоидной ткани носоглоточной миндалины) проводится под местным или общим обезболиванием чаще всего в условиях стационара.
Операция по удалению аденоидов
В настоящее время методов лечения аденоидов у детей великое множество и все они по отдельности и в совокупности дают отличный результат. Очень важно, чтобы специалист установил точный диагноз и подобрал правильный курс лечения для конкретного ребёнка, учитывая его анамнез, психофизиологические особенности и аллергический статус.
В специализированной клинике ЛОР-болезней доктора Коренченко в Санкт-Петербурге используется уникальная методика лечения аденоидов и индивидуальный подход к каждому маленькому пациенту. Прежде чем назначить лечение, врач назначит тщательное обследование для установки диагноза и подбора методики лечения.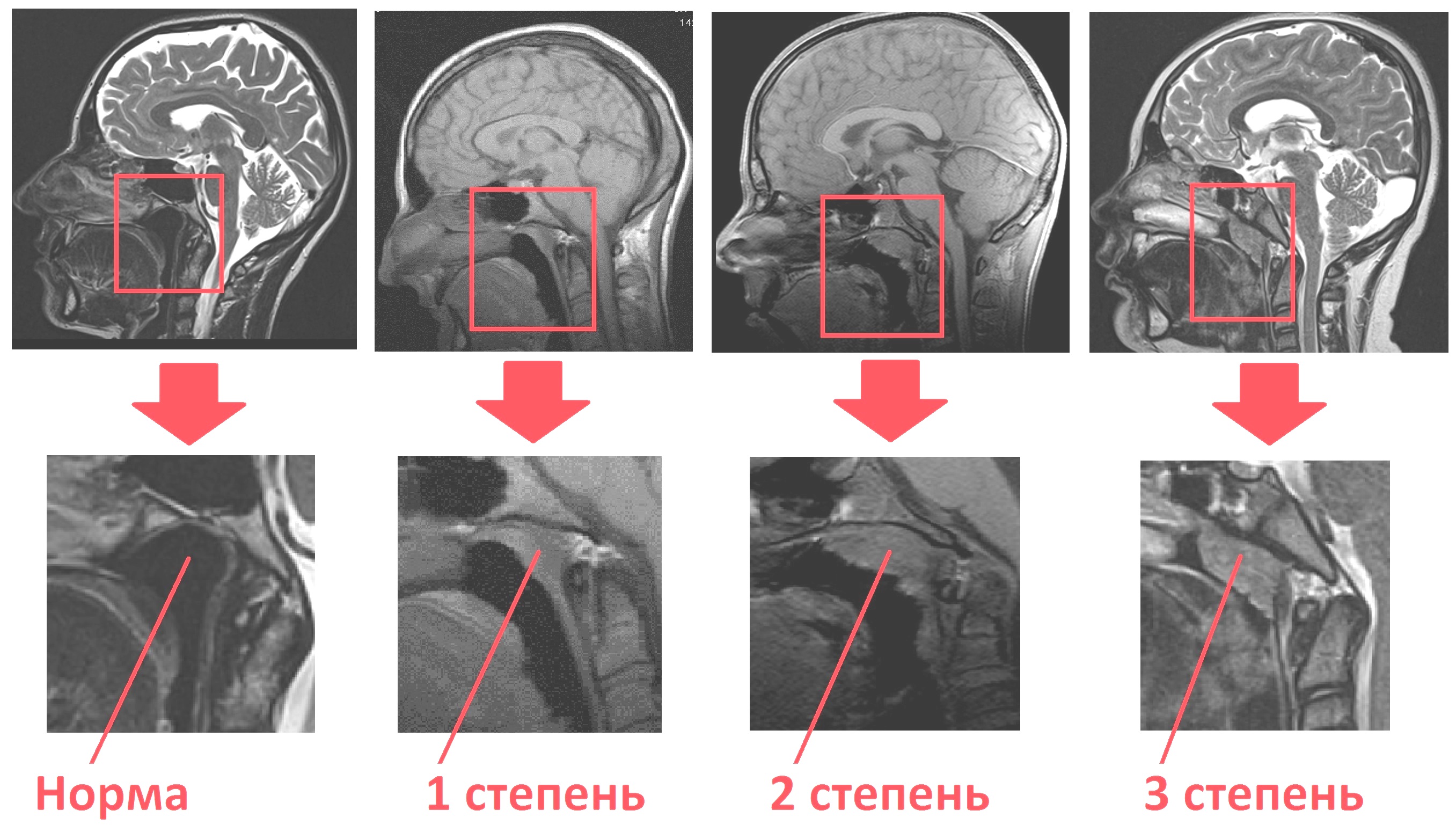
В настоящее время на ранних стадиях аденоидов мы с успехом используем антибактериальные препараты нового поколения, физиотерапевтические процедуры, промывание носовых синусов специальными антисептиками.
Несколько лет назад мы впервые стали использовать метод лазерной редукции в лечении аденоидов, результат оказался потрясающим. Миндалина в этом случае сохраняется, а аденоидные вегетации исчезают навсегда. Процедура не доставляет особых неприятностей пациенту и проводится под местным обезболиванием. Каждый пациент после операции бесплатно находится у нас на диспансерном учёте в течение года, в этот период мы несколько раз проводим осмотр, а при необходимости корректируем лечение.
Современные методы лечения аденоидов – это подарок для любящих родителей и их детей, они безболезненны, безвредны и очень эффективны. Не изобретайте велосипед и не пытайтесь запихивать в нос любимому чаду луковую кашицу. Обратитесь за помощью к специалисту, и пусть Ваши любимые носики дышат свободно!
Обратитесь за помощью к специалисту, и пусть Ваши любимые носики дышат свободно!
Аденоиды и аденоидит – Доктор ЛОР, сеть лор кабинетов
Аденоиды — определение
Аденоиды – патологическое разрастание глоточной (носоглоточной) миндалины. Глоточная миндалина хорошо развита в детском возрасте, с 12 лет она уменьшается, а у взрослых нередко почти полностью исчезает. Аденоиды чаще всего наблюдаются у детей 3-10 лет, но могут встречаться и раньше, и у стариков. Развитию аденоидов способствуют часто повторяющиеся воспалительные заболевания верхних дыхательных путей, иммунодефицит, аллергизация детей.
Симптомы
Нарушение носового дыхания. Из-за затрудненного носового дыхания дети часто спят с открытым ртом, сон бывает беспокойным, прерывистым и сопровождается храпом. Дети становятся вялыми, апатичными, у них в разной степени снижается слух – дети начинают переспрашивать. У школьников часто снижается успеваемость из-за ослабления памяти и внимания. Искажается речь, голос принимает гнусавый оттенок.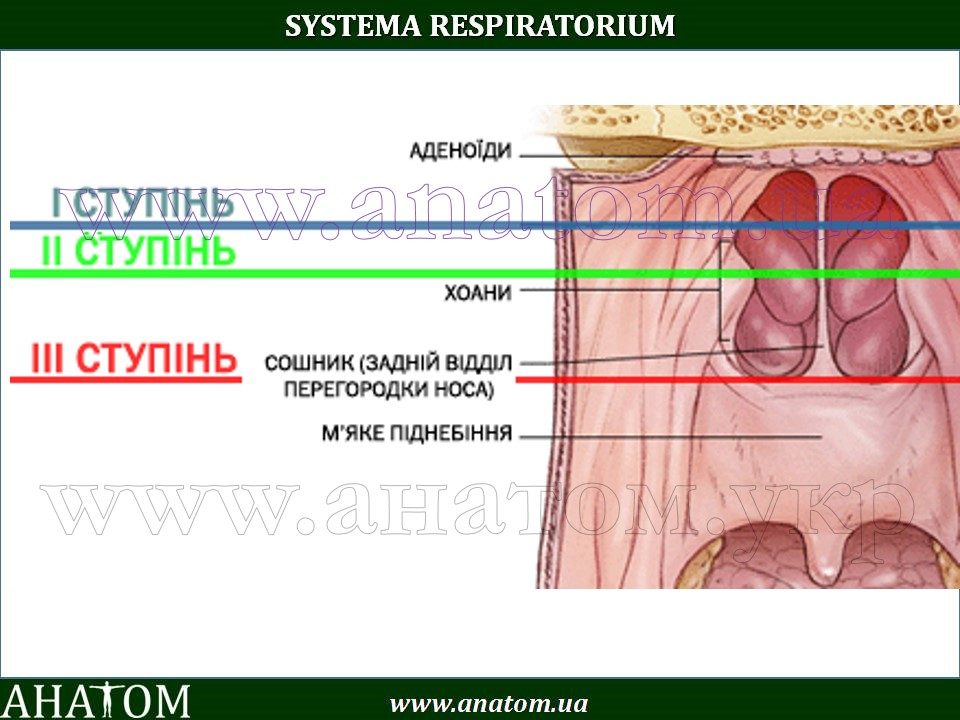 Дети раннего возраста с трудом овладевают речью. Часты жалобы на головную боль как результат затрудненного оттока крови и лимфы от головного мозга, обусловленного застойными явлениями в полости носа. Рот часто открыт, нижняя челюсть отвисает, носогубные складки сглаживаются, выражение лица в запущенных случаях малоосмысленное, из углов рта вытекает слюна, что придает лицу ребенка особое выражение, получившее название “аденоидное лицо”. В этом случае диагноз “написан на лице” – это уже на всю оставшуюся жизнь.
Дети раннего возраста с трудом овладевают речью. Часты жалобы на головную боль как результат затрудненного оттока крови и лимфы от головного мозга, обусловленного застойными явлениями в полости носа. Рот часто открыт, нижняя челюсть отвисает, носогубные складки сглаживаются, выражение лица в запущенных случаях малоосмысленное, из углов рта вытекает слюна, что придает лицу ребенка особое выражение, получившее название “аденоидное лицо”. В этом случае диагноз “написан на лице” – это уже на всю оставшуюся жизнь.
Осложнения аденоидов
Аденоиды, закрывая глоточные отверстия слуховых труб и нарушая вентиляцию среднего уха, могут вызвать постепенное снижение слуха, иногда значительное, причём в запущенных случаях такая тугоухость почти не поддаётся полному излечению. Обычные ОРВИ заканчиваются отитами и гайморитами, которые становятся хроническими. Постоянное дыхание через рот приводит к деформации лицевого скелета. У таких детей наблюдается неправильный прикус, готическое нёбо.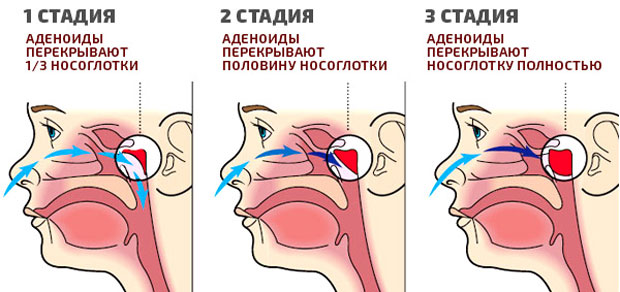
Степени увеличения аденоидов
Различают три степени увеличения аденоидов: 1-я степень – аденоиды закрывают одну треть носоглотки, 2-я степень – две трети носоглотки, 3-я степень – закрывают практически всю носоглотку.
Лечение – хирургическое или консервативное
По моему мнению, начинать (или хотя-бы пытаться) всегда нужно с консервативного лечения…Тактику лечения при аденоидах определяет не столько величина аденоидов, сколько возникшие расстройства в организме.
Всё решает клиническая картина, наличие или отсутствие осложнений, эффективность консервативного лечения, сама возможность проведения адекватного лечения из-за слишком малого возраста ребёнка. Есть существенная вероятность того, что даже резко увеличенная за счёт воспалительного отёка аденоидная ткань (аденоидит), под воздействием адекватной местной терапии уменьшится в размерах и все жалобы исчезнут.
Схемы консервативного лечения аденоидита и ринита у детей, применяемые в нашей клинике позволяют восстановить носовое дыхание и избежать хирургического лечения примерно в 75% случаев. В 25% случаев, к сожалению, все попытки консервативного лечения не дают ощутимых результатов и ребёнку однозначно показано хирургическое лечение. Не стоит надеяться на то, что это явление временное и скоро все пройдет само – “сами рассосутся с возрастом”. Само, как известно, почти ничего не проходит, и если вовремя не обратиться к врачу, можно сильно навредить организму ребенка. Время идёт, а ребёнок получает всё новые и новые хронические заболевания и очаги инфекции, головной мозг ребёнка страдает от недостатка кислорода, нарушается функционирование сердца и лёкгих .
Часто родители стремятся любыми способами избежать хирургического вмешательства, время идёт, накапливаются стойкие и необратимые изменения в детском организме. Существует миф, что удаление аденоидов может существенно пошатнуть иммунную систему ребенка. Однако следует помнить, что помимо носоглоточной существует еще 5 миндалин и много лимфоидных бляшек, разбросанных по глотке. Наиболее благоприятные периоды для удаления аденоидов – до 3 лет, с 5 до 6, с 9 до 10 и после 13-14 лет. Это связано с периодами роста детского организма.
Однако следует помнить, что помимо носоглоточной существует еще 5 миндалин и много лимфоидных бляшек, разбросанных по глотке. Наиболее благоприятные периоды для удаления аденоидов – до 3 лет, с 5 до 6, с 9 до 10 и после 13-14 лет. Это связано с периодами роста детского организма.
Возникновение рецидивов аденоидов напрямую зависят от опыта и умения хирурга, но даже, несмотря на безупречно выполненную операцию, аденоиды могут снова вырасти. Это связано, прежде всего, с аллергизацией детского организма, недостатком иммунитета (недостаток качества иммунных клеток возмещается увеличением их количества – лимфоидная ткань разрастается). По моему убеждению, связано это, прежде всего с неблагоприятной экологической обстановкой. Ни в коем случае не стоит из-за этого отказываться от операции. Сама аденотомия малотравматична, может выполняться под безопасным кратковременным наркозом (например, с использованием ларингеальной маски). Пусть даже ребёнок дважды в течение жизни будет подвержен этой операции, но уж слишком много хронических заболеваний начинается с аденоидов. Таким образом, риск операции несравним с реальной возможностью развития болезней, связанных с аденоидами.
Таким образом, риск операции несравним с реальной возможностью развития болезней, связанных с аденоидами.
Если отказаться от лечения
Можно получить такие неприятности, как прогрессирующее снижение слуха, хронические гаймориты и тонзиллиты, которые могут привести к серьезному поражению сердечно-сосудистой системы, осложнениям со стороны почек. В общем, не только к некрасивому, вытянутому в нижней части лицу, постоянно открытому рту, гнусавому голосу, непроходящему насморку, умственной отсталости, но и к инвалидизации. Стоит ли поле всего этого вдаваться в дискуссии? В любом случае вред для детского здоровья и развития от хронически затруднённого носового дыхания многократно выше риска оперции по удалению аденоидов.
Для нормального развития детского организма необходимо свободное носовое дыхание и отсутствие очагов инфекции в носоглотке!!!
Аденоиды – ПроМедицина Уфа
Ваш малыш постоянно сопливит и Вам часто приходить ходить на больничный? Вполне возможно, что у него имеются дефектные изменения в глоточной миндалине – аденоиды.
Под аденоидами понимают патологическое состояние глоточной (носоглоточной) миндалины с возможным ее увеличением (гипертрофией), воспалением, закрытием отверстий, ведущих в среднее ухо (евстахиевы трубы) и стойким затруднением носового дыхания и т.д.
Изначально заболевание протекает вяло и иногда даже трудно догадаться о его наличии. Невооруженным глазом аденоиды не видны – осмотреть носоглоточную миндалину может только ЛОР-врач при помощи специального зеркальца.
Когда ребенок болеет – миндалины воспаляются, набухают, потом возвращаются в нормальное состояние. При следующем заболевании процесс повторяется и в итоге аденоиды не успевают уменьшаться и еще больше разрастаются. Это приводит к тому, что ребенку трудно дышать, нарушается слух. Если вовремя не заняться лечением, то заболевание может привести к изменению прикуса, формы лица, нарушениям речи и даже функции почек.
Симптомы аденоидов
- Ребенок дышит ртом;
- Насморка нет, а носовое дыхание затруднено;
- Затяжной насморк, который трудно поддается лечению.

Глоточная миндалина претерпевает с возрастом уменьшение вплоть до исчезновения к периоду полового созревания. В связи с отсутствием (редукцией) миндалины у взрослых, диагноз аденоиды становится маловероятен в данном возрасте, т. к. не может быть патологии того органа, которого нет. Однако, известны случаи замедления редукции миндалины и ее наличие во взрослом состоянии.
Аденоиды у детей отмечаются примернов 10–30% случаев. Заболевание встречается чаще в возрасте 3–10 лет, однако возможно и в более раннем и позднем возрасте. У взрослых данная патология является крайне редкой.
Увеличение глоточной миндалины может быть 3 степеней:
- 1 степень — лимфаденоидная ткань закрывает 1/3 просвета хоан;
- 2 степень — ткань миндалины закрывает 2/3 просвета;
- 3 степень — закрыто более 2/3 просвета. Может варьировать не только размер, но и форма миндалины. Не редко встречается хроническое воспаление носоглоточной миндалины — аденоидит.

Что делать?
Постоянное двустороннее затруднение носового дыхания и, как следствие дыхание ртом, является классическим признаком аденоидов. В данном случае диагноз и тактика не вызывает сомнения. Однако в ряде случаев симптомы могут ввести в заблуждение — например, снижение слуха, храп, нарушение сна, головная боль и т.д.могут ассоциироваться у родителей с патологией других органов и систем и неправильному обращению к другим специалистам. Поэтому во всех случаях при подозрении на аденоиды необходимо получить консультацию оториноларинголога.
Длительное нарушение носового дыхания формирует т.н. аденоидный тип лица — открытый рот, вялое, апатичное лицо, нарушение прикуса и формирование лицевого черепа. Появляется утомляемость, снижение памяти и успеваемости, бледность, частые простудные заболевания, заболевания среднего уха (отит), снижение слуха. Нередко с аденоидами связывают анемию, заболевания желудочно-кишечного тракта, энурез, вялую осанку, отставание в развитии.
Оториноларинголог, выслушав жалобы, проанализировав предыдущие заболевания ребенка, осмотрит не только полость носа, рот и глотку, уши, но и носоглотку с помощью специального оборудования. Эндоскопы с видеокамерой — позволят увидеть аденоиды даже у ребенка, у которого обычный осмотр зеркалом не удаетсяиз-за высокого глоточного рефлекса или малого возраста. При необходимости будет проверен слух, который может быть снижен из-за недостаточной вентиляции среднего уха через слуховую (евстахиеву) трубу, прикрытую аденоидной тканью.
Наиболее часто используют гомеопатические препараты (необходима консультация врача-гомеопата). Популярно и эффективно такое лечебное средство как масло туи или анемона, применяемое в виде капель в нос в теплом виде длительное время (до 1–2 месяцев).
Популярна и эффективна климатотерапия (курорты Крыма), галотерапия (пребывание в «соляных пещерах»), морские купания, закаливание.
В гигиенических и профилактических целях возможно промывание полости носа физиологическим раствором, минеральной водой без газа, препаратами Аква Марис, Салин, Физиомер, Маример, содержащим изотонический раствор морской воды. Данные препараты, очищая нос от секрета, улучшают носовое дыхание и в тоже время не раздражают слизистую оболочку. На ночь в случае беспокойного сна ребенка возможно закапывание так называемых сосудосуживающих капель, группа которых широко представлена на фармацевтическом рынке (називин, санорин, тизин, ксимелин, отривин, длянос и т. д.). Данные средства относятся к симптоматическим, временно облегчают носовое дыхание. Не рекомендуется их постоянное применение из-за возможного привыкания к ним, возникновения утолщения слизистой носа (гипертрофический ринит).
Данные препараты, очищая нос от секрета, улучшают носовое дыхание и в тоже время не раздражают слизистую оболочку. На ночь в случае беспокойного сна ребенка возможно закапывание так называемых сосудосуживающих капель, группа которых широко представлена на фармацевтическом рынке (називин, санорин, тизин, ксимелин, отривин, длянос и т. д.). Данные средства относятся к симптоматическим, временно облегчают носовое дыхание. Не рекомендуется их постоянное применение из-за возможного привыкания к ним, возникновения утолщения слизистой носа (гипертрофический ринит).
При хроническом воспалении носоглоточной миндалины возможны промывания носоглотки с раствором прополиса (10–12 капель на 100 мл воды с добавлением 1 чайной ложки соды). Рекомендуются ингаляции с помощью небулайзера — специального ингалятора, который распыляет лекарственные препараты в виде микрочастиц, улучшая их доступность и лечебный эффект. Фитотерапевты советуют ингаляции отварами травы будры плющевидной, промывание носоглотки настоем ясенца мохнатого, отваром околоплодника грецкого ореха, отваром травы хвоща полевого, коры дуба.
Однако, занимаясь консервативным лечением аденоидов под контролем врача оториноларинголога, не следует забывать о том, что возможности данного метода ограничены и, в основном, аденоиды лечатся хирургически. И если кто-нибудь говорит, что у ребенка «рассосались» аденоиды 3 степени после лечения, то появляются сомнения в правильности диагностики. Необходим учет и возраста пациента.
Так при гиперплазии аденоидов 2 степени у ребенка 4 лет при сочетании с частыми насморками, отитами следует скорее прибегнуть к удалению. Тогда как у ребенка10–12 лет, у которого должно происходить возрастное уменьшение носоглоточной миндалины, консервативное лечение более перспективно. Хотя существуют и безусловные показания к удалению аденоидов вне зависимости от размера миндалины и возраста пациента, например снижение слуха, повторные средние отиты, синуситы, хронический отит и другие.
В каком возрасте удалять аденоиды?
Возраст не является показанием или противопоказанием к проведению операции. В случае резкого затруднения носового дыхания или повторных воспалений среднего уха операцию выполняют и у детей раннего возраста, вплоть до грудного. В редких случаях, наличия аденоидов у подростков и взрослых операция проводится и в этом возрасте.
В случае резкого затруднения носового дыхания или повторных воспалений среднего уха операцию выполняют и у детей раннего возраста, вплоть до грудного. В редких случаях, наличия аденоидов у подростков и взрослых операция проводится и в этом возрасте.
Правда ли, что аденоиды после удаления снова вырастают?
Да, это может произойти в случае неполного удаления носоглоточной миндалины, что особенно часто происходит при операции под местной анестезией или даже под наркозом, но без осмотра носоглотки специальным инструментом — зеркалом или эндоскопом. Современные технологии позволяют избежать рецидива именно за счет визуализации операции, тщательного осмотра носоглотки, устьев слуховых труб и хоан.
Как готовить ребенка к операции аденотомии — удалению аденоидов? Какие могут быть осложнения?
Необходимо обратиться к стоматологу и санировать зубы, так как операция выполняется через ротовую полость и при наличии кариозных зубов возможны инфекционные осложнения. Ребенок не должен болеть ОРЗ и иными инфекциями как минимум 2–3 недели до операции, в случае перенесения пневмонии, бронхита срок может увеличиваться до 1–2 месяцев.
Нужно объяснить ребенку, что с ним собираются делать — что он уснет на некоторое время, за которое ему доктор удалит аденоиды, мешающие дышать носом, а когда проснется, ему дадут мороженое, побудет в палате несколько часов и после осмотра врачом уйдет с родителями домой. Психологический настрой и отсутствие обмана очень важны для ребенка, врача и успешности операции.
Как удаляют аденоиды?
Операция должна выполняться под общим обезболиванием (наркозом), что предотвратит психологическую травму ребенка, попадание крови в дыхательные пути, позволит хирургу работать без спешки, тщательно проконтролировать чистоту удаления аденоидной ткани. Недопустим масочный, внутривенный наркоз и прочие «обезболивающие уколы». На время операции ребенок дышит через специальную трубочку (интубационная трубка), удаление аденоидов производится специальным инструментом, который вводят через рот. Для осмотра носоглотки, устьев слуховых труб используется носоглоточное зеркало, эндоскопическая техника.
Как вести себя после операции удаления аденоидов?
Первые часы после операции и наркоза наблюдение за ребенком проводит медперсонал в стационаре. После осмотра хирург решает можно ли отпустить ребенка домой или необходимо наблюдать его в стационаре до следующего утра. Послеоперационный период протекает дома 7 дней. В это время нельзя есть горячую пищу, грубой консистенции, кислую или острую. Предпочтение следует отдать пюре, кашам, супу, молочным продуктам. Нужно исключить апельсины (кислая пища), яблоки (грубые куски могут вызвать раздражение глотки и боль), горячий суп (опасность кровотечения), чипсы, орехи и т. п. Допустимы бананы, мягкий творог, молоко, сливки, овсянка, суп-пюре, омлет.
Ограничения накладываются и на поведение ребенка (исключить чрезмерную физическую активность, длительные прогулки), посещение занятий — в среднем на 7 дней, а для посещения спортивных секций — 2 недели. Послеоперационная рана не видна родителям, однако не следует думать, что ребенок выздоровел сразу же после операции. По общебиологическим законам заживление наступит в среднем через 7 дней.
По общебиологическим законам заживление наступит в среднем через 7 дней.
По назначению врача используются капли для снятия послеоперационного отека — називин и т. п., а так же антисептические капли для предотвращения развития воспаления — протаргол 2%, Изофра (по показаниям по одному препарату из каждой группы). Допустимо промывание полости носа раствором теплой минеральной воды без газа, отсмаркивание с 2–3 суток.
В случае появления кровотечения (выделение крови может быть через рот или через нос, а так же ее проглатывание), рвоты с кровью следует срочно доставить ребенка в клинику, где была произведена операция для осмотра дежурным врачом и оказания неотложной помощи. Кровотечение может быть связано с нарушением режима и диеты (например, купание в горячей ванне, прием горячего чая, активные игры и т. п.), с заболеваниями крови (тромбоцитопатия, гемофилия), с дефектами операции (оставлен кусочек аденоидной ткани). В любом из этих случаев правильно может оказать помощь только врач.
Упражнения, рекомендуемые для восстановления носового дыхания
Редко после операции дети продолжают дышать через рот. Данная ситуация требует осмотра оториноларинголога и исключения иных причин затруднения носового дыхания (ринит, синусит, инородное тело полости носа, не полностью удаленная аденоидная ткань, аллергический отек слизистой носа). Если же причин затруднения не обнаружено, то таким детям назначают специальные дыхательные упражнения для нормализации носового дыхания, укрепления мышц мягкого неба, устранения привычки дышать ртом.
Вдох одной ноздрей, выдох другой (зажимать поочередно половинки носа, прижимая крыло носа) — 20 раз
Медленный вдох ртом, выдох толчками носом — 10 — 15 раз для 1 процедуры
Вдох носом, на выдохе произносить «М-М-М» — 20 раз
Данные упражнения рекомендуется проводить родителям с детьми ежедневно 1 раз около 10 дней.
Поставить правильный диагноз и выбрать эффективный способ лечения аденоидов может только специалист. Поэтому если у Вас появились сомнения, доверьтесь профессионалам. Приглашаем Вас в «Клинику аллергологии и педиатрии», наши ЛОР-врачи сделают все, чтобы вернуть здоровье Вашего малыша!
Поэтому если у Вас появились сомнения, доверьтесь профессионалам. Приглашаем Вас в «Клинику аллергологии и педиатрии», наши ЛОР-врачи сделают все, чтобы вернуть здоровье Вашего малыша!
Аденоиды у детей — первые симптомы, причины появления, профилактика
Аденоиды – патологическое разрастание лимфоидной ткани носоглоточной миндалины, чаще у детей 3-10 лет. Наиболее часто аденоиды у ребенка проявляются в возрасте от 3 до 7 лет. В настоящее время отмечается тенденция образования аденоидов у детей более раннего возраста.
Чем чреваты аденоиды?
- Ухудшением слуха.
- Частыми простудными заболеваниями.
- Аденоидитом — хроническим воспалением носоглоточных миндалин; снижением успеваемости в школе( из-за постоянного недостатка кислорода страдает головной мозг).
- Нарушениями речи ( нарушается рост костей лицевого скелета).
- Частыми отитами.
- Воспалительными заболеваниями дыхательных путей— фарингитами, ларингитами, трахеитами, бронхитами.

- Аденоидным кашлем.
Причины
- Наследственная предрасположенность к разрастанию носоглоточной миндалины, обусловленная отклонением в строении эндокринной и лимфатической системы (лимфатико-гипопластическая аномалия конституции).
- Нарушение питания (перекармливание) и токсическое влияние ряда вирусов.
- Детские инфекционные заболевания: коклюш, корь, скарлатина и дифтерия.
Симптомы
- Ребенок дышит ртом, который у него часто открыт, особенно ночью.
- Насморка нет, а носовое дыхание затруднено.
- Затяжной насморк, который трудно поддается лечению.
Длительное поверхностное и частое дыхание ртом становится причиной неправильного развития грудной клетки и приводит к возникновению анемии. Кроме того, из-за постоянного ротового дыхания у детей нарушается рост костей лица и зубов и формируется особый аденоидный тип лица: рот полуоткрыт, нижняя челюсть становится удлиненной и отвисшей, а верхние резцы значительно выступают вперед.
Если вы обнаружили у своего ребенка один из вышеперечисленных признаков, не откладывая, обратитесь к ЛОР-врачу. В случае выявления аденоидов I степени без выраженных нарушений дыхания проводится консервативное лечение аденоидов.
Диагноз выставляется на основании подробного осмотра, тщательно собранного анамнеза и данных инструментальных исследований. Используются следующие инструментальные методики: фарингоскопия; передняя риноскопия; задняя риноскопия; рентгенография носоглотки; эндоскопия носоглотки.
Лечение аденоидов у детей с помощью операции – аденотомии – необходимо далеко не всем. Операция должна проводиться по строгим показаниям. Как правило, хирургическое вмешательство рекомендуется при значительном разрастании лимфоидной ткани (аденоиды II-III степени) или в случае развития серьезных осложнений – ухудшения слуха, нарушения носового дыхания, расстройств речи, частых простудных заболеваний и т д.
Профилактика
- Своевременное и качественное лечение болезней верхних дыхательных путей и ЛОР органов.

- Своевременное лечение кариеса зубов, инфекционных заболеваний, особенно хронических.
- Повышение общей сопротивляемости организма.
- Нормализация режима и питания.
- Закаливание организма.
- Прогулки на свежем воздухе.
- Водные процедуры — влажные обтирания, обливания, душ.
Подробнее о детской оториноларингологии в клинике «ЮгМед»
Аденоидит — (клиники Di Центр)
Что такое аденоиды
Аденоиды представляют собой разращение лимфоидной ткани, составляющей основу носоглоточной миндалины.
Ваш ребенок часто и подолгу болеет простудными заболеваниями и отитами? Не исключено, что это признаки аденоидов, где в основе проблем со здоровьем лежит разрастание носоглоточной миндалины. «Невооруженным» глазом аденоиды не видны — осмотреть носоглоточную миндалину может только ЛОР-врач при помощи специального зеркальца.
Аденоиды у детей, или правильнее — аденоидные вегетации (аденоидные разращения) — широко распространенное заболевание, проявляющееся от 1 года до 14−15 лет. Наиболее часто аденоиды у ребенка проявляются в возрасте от 3 до 7 лет. В настоящее время отмечается тенденция образования аденоидов у детей более раннего возраста.
Симптомы аденоидов у детей
-
Ребенок дышит ртом, который у него часто открыт, особенно ночью.
-
Насморка нет, а носовое дыхание затруднено.
-
Затяжной насморк, который трудно поддается лечению.
Чем же чреваты аденоиды?
-
Ухудшением слуха. В норме разница между внешним атмосферным давлением и внутренним давлением в полости среднего уха регулируется за счет слуховой (евстахиевой) трубы.
 Увеличенная носоглоточная миндалина перекрывает устье слуховой трубы, затрудняя свободное прохождение воздуха в среднее ухо. В результате барабанная перепонка теряет свою подвижность, что отражается на слуховых ощущениях.
Увеличенная носоглоточная миндалина перекрывает устье слуховой трубы, затрудняя свободное прохождение воздуха в среднее ухо. В результате барабанная перепонка теряет свою подвижность, что отражается на слуховых ощущениях.
-
Частыми простудными заболеваниями. Постоянные простуды связаны с наличием у ребенка аденоидов, при этом он не может свободно дышать носом. В норме слизистая оболочка полости носа и придаточных пазух носа вырабатывает слизь, которая «очищает» полость носа от бактерий, вирусов и других болезнетворных факторов. Если у ребенка имеется препятствие току воздуха в виде аденоидов, отток слизи затрудняется, и создаются благоприятные условия для развития инфекции и возникновения воспалительных заболеваний. Это один из явных симптомов аденоидов у ребенка.
-
Аденоидитом — хроническим воспалением носоглоточных миндалин. Аденоиды, затрудняя носовое дыхание, не только способствуют возникновению воспалительных заболеваний, но и сами по себе являются хорошей средой для атаки бактерий и вирусов.
 Поэтому ткань носоглоточной миндалины, как правило, находится в состоянии хронического воспаления. В ней получают «постоянную прописку» микробы и вирусы. Возникает так называемый очаг хронической инфекции, из которого микроорганизмы могут распространяться по всему организму. При хроническом аденоидите периодически наблюдаются обострения с подъемом температуры тела до 38−39 С.
Поэтому ткань носоглоточной миндалины, как правило, находится в состоянии хронического воспаления. В ней получают «постоянную прописку» микробы и вирусы. Возникает так называемый очаг хронической инфекции, из которого микроорганизмы могут распространяться по всему организму. При хроническом аденоидите периодически наблюдаются обострения с подъемом температуры тела до 38−39 С.
-
Снижением успеваемости в школе. Доказано, что при затруднении носового дыхания организм человека недополучает до 12−18% кислорода. Поэтому у ребенка, страдающего затруднением носового дыхания по причине аденоидов, наблюдается постоянный недостаток кислорода, и, прежде всего, страдает головной мозг.
-
Нарушениями речи. При наличии аденоидов у ребенка нарушается рост костей лицевого скелета. Это в свою очередь может неблагоприятно влиять на формирование речи. Ребенок не выговаривает отдельные буквы, постоянно говорит в нос (гнусавит).
 Родители часто не замечают этих изменений, так как «привыкают» к произношению ребенка.
Родители часто не замечают этих изменений, так как «привыкают» к произношению ребенка.
-
Частыми отитами. Аденоидные разрастания нарушают нормальную работу среднего уха, так как перекрывают устье слуховой трубы. При этом создаются благоприятные условия для проникновения и развития инфекции в среднем ухе.
-
Воспалительными заболеваниями дыхательных путей** — фарингитами, ларингитами, трахеитами, бронхитами**. При разрастании аденоидной ткани в ней развивается хроническое воспаление. Это приводит к постоянной выработке слизи или гноя, которые стекают в нижележащие отделы дыхательной системы. Проходя по слизистой оболочке, они вызывают воспалительные процессы — фарингиты (воспаления глотки), ларингиты (воспаления гортани), трахеиты (воспаления трахеи) и бронхиты (воспаления бронхов).
-
Аденоидным кашлем.
 При аденоидах кашель не имеет последствий. Никаких изменений в бронхах или в легких у больных не отмечается. Покашливание напрямую связано с раздражением нервных окончаний, находящихся в носоглотке, а также в задней стенке глотки. Поэтому считают, что такой кашель вызван рефлексами. Кашель в этом случае является симптомом аденоидов у больного. Очень часто врачи не замечают аденоидов и связывают появившийся у ребенка кашель с простудой или гриппом. Аденоидный кашель проходит при лечении самих аденоидов.
При аденоидах кашель не имеет последствий. Никаких изменений в бронхах или в легких у больных не отмечается. Покашливание напрямую связано с раздражением нервных окончаний, находящихся в носоглотке, а также в задней стенке глотки. Поэтому считают, что такой кашель вызван рефлексами. Кашель в этом случае является симптомом аденоидов у больного. Очень часто врачи не замечают аденоидов и связывают появившийся у ребенка кашель с простудой или гриппом. Аденоидный кашель проходит при лечении самих аденоидов.
Это лишь самые заметные и частые нарушения, возникающие в организме ребенка при наличии аденоидных вегетаций. На самом деле спектр патологических изменений, которые вызывают аденоиды, гораздо шире. Сюда следует отнести изменения состава крови, нарушения развития нервной системы, энурез, нарушения функции почек и т. д.
Как правило, одного из этих признаков аденоидов бывает достаточно, чтобы установить диагноз и провести адекватные лечебные мероприятия.
Диагностика и лечение аденоидов
Необходимость лечения аденоидов очевидна, так как длительное поверхностное и частое дыхание ртом становится причиной неправильного развития грудной клетки и приводит к возникновению анемии. Кроме того, из-за постоянного ротового дыхания у детей нарушается рост костей лица и зубов и формируется особый аденоидный тип лица: рот полуоткрыт, нижняя челюсть становится удлиненной и отвисшей, а верхние резцы значительно выступают вперед.
Если вы обнаружили у своего ребенка один из вышеперечисленных признаков, не откладывая, обратитесь к ЛОР-врачу, который несомненно знает как лечить аденоиды у ребенка. В случае выявления аденоидов I степени без выраженных нарушений дыхания проводится консервативное лечение аденоидов. ЛОР-врач назначит чем лечить аденоиды у ребенка, например, закапывание в нос 2% раствора протаргола, прием витаминов С и D, препаратов кальция.
Лечение аденоидов у детей с помощью операции — аденотомии — необходимо далеко не всем. Операция должна проводиться по строгим показаниям. Как правило, хирургическое вмешательство рекомендуется при значительном разрастании лимфоидной ткани (аденоиды II-III степени) или в случае развития серьезных осложнений — ухудшения слуха, нарушения носового дыхания, расстройств речи, частых простудных заболеваний и т. д.
В случае, если решение об операции все-таки было принято, возникают новые вопросы — стоит ли делать операцию под наркозом или ограничиться местной анестезией, каковы возможные осложнения, как ухаживать за ребенком в послеоперационный период? Ответить на них можно, лишь взвесив все возможные риски и посоветовавшись с грамотным ЛОР-врачом.
Лечение аденоидов лазером у детей в Москве по цене 100 руб.
Чаще всего с диагнозом «аденоиды» сталкиваются родители детей в возрасте от 3 до 12 лет.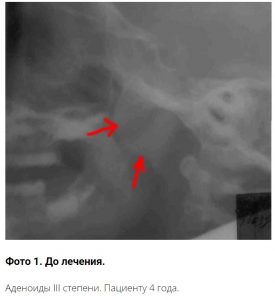 Патология диагностируется у часто болеющих детей, склонных к простудным заболеваниям. При этом малышей может беспокоить постоянный насморк, ОРВИ и риниты. Обычно заболевание обнаруживают на приеме у ЛОРа, к которому рано или поздно приходят все родители детей с аденоидами.
Патология диагностируется у часто болеющих детей, склонных к простудным заболеваниям. При этом малышей может беспокоить постоянный насморк, ОРВИ и риниты. Обычно заболевание обнаруживают на приеме у ЛОРа, к которому рано или поздно приходят все родители детей с аденоидами.
Что такое аденоиды?
Всего в организме человека имеется 6 миндалин. Все они располагаются в области носоглотки. Их главная задача — задерживать патогенную микрофлору. Миндалины содержат большое количество иммунных клеток, поэтому быстро реагируют на проникновение в организм различных бактерий и вирусов.
Третья пара миндалин находится позади носа, сразу за свисающим с неба язычком. Она выполняет роль фильтра, пропуская через себя струю воздуха при вдохе. При неблагоприятных условиях, простудных заболеваниях или аллергии ткань третьей пары миндалин быстро разрастается до патологических размеров. Данное состояние и называется «аденоидами».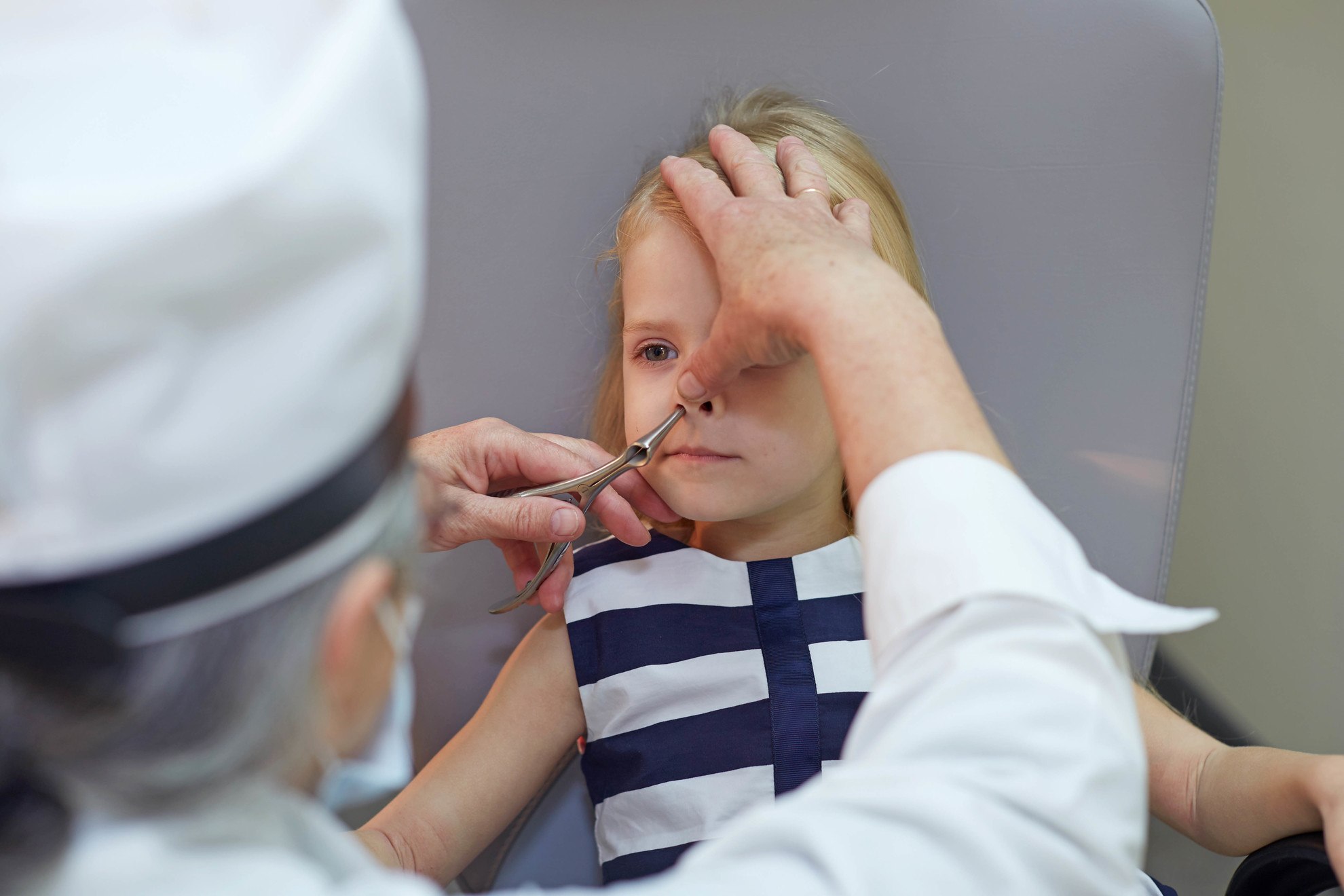
Стоит отметить, что с возрастом риск возникновения аденоидов значительно снижается. Чем старше человек, тем менее развита у него третья пара миндалин. У некоторых взрослых она полностью атрофируется. Однако это не гарантирует того, что аденоиды не могут возникнуть у пациента за 30.
В чем причина заболевания?
Существует несколько причин увеличения аденоидов. К таковым относятся:
- Частые простудные и вирусные заболевания. Патогенная микрофлора, проникающая в носоглотку, оказывает раздражающее воздействие на носоглоточные миндалины. В результате они начинают активно производить иммунные клетки, чтобы подавить развитие инфекции. В итоге происходит их разрастание. После выздоровления миндалины постепенно возвращаются к нормальному размеру. Однако, если заболевания следуют одно за другим, лимфоидная ткань просто не успевает уменьшаться.
- Наличие скрытых инфекций. На первый взгляд такой ребенок может выглядеть вполне здоровым. На самом деле в этот момент в его организме разворачиваются настоящие «военные» действия.
 При этом происходит снижение иммунных сил организма и увеличение носоглоточных миндалин. Часто источниками патологии становятся паразиты или вирусы, например, Эпштейн-Бара.
При этом происходит снижение иммунных сил организма и увеличение носоглоточных миндалин. Часто источниками патологии становятся паразиты или вирусы, например, Эпштейн-Бара. - Аллергические реакции. Очень часто аденоиды увеличены у детей-аллергиков. Оседая на миндалинах, аллергены вызывают их разрастание. При этом в качестве раздражителей могут выступать химические соединения, органические вещества, пыльца и многое другое.
- Наследственная предрасположенность. В ряде случаев склонность к разрастанию аденоидной ткани передается по наследству.
Еще одним толчком к возникновению аденоидов может стать трудно протекающая беременность. Заболевания, перенесенные грудничком сразу после рождения, также могут повлиять на величину миндалин. Таким образом, существует множество факторов, провоцирующих развитие патологии, начиная от простуд и заканчивая плохой экологией.
Аденоиды и аденоидит: как не перепутать?
Многие родители слышали о таком диагнозе, как «аденоидит». Однако не все они имеют представление о том, что же это такое на самом деле. Давайте вместе с вами разберемся в терминологии.
Однако не все они имеют представление о том, что же это такое на самом деле. Давайте вместе с вами разберемся в терминологии.
Аденоидит — это воспаление глоточной миндалины, возникающее на фоне простудных и вирусных заболеваний, аллергических реакций или прочих раздражающих факторов. В этом случае лечение производится безоперационным путем. Ребенку назначают лекарственные препараты и физиотерапевтические процедуры.
Гипертрофия носоглоточной миндалины — это патологическое состояние, при котором ткани разрастаются до такой степени, что мешают ребенку жить полноценной жизнью. При этом возникает состояние, потенциально опасное для жизни малыша. Слишком большие аденоиды могут стать преградой на пути лечения аденоидита. В этом случае единственным верным решением становится проведение операции.
Симптомы воспаления аденоидов
Чем раньше будет обнаружено заболевание, тем больше шансов на быстрое выздоровление без необходимости применения хирургического вмешательства.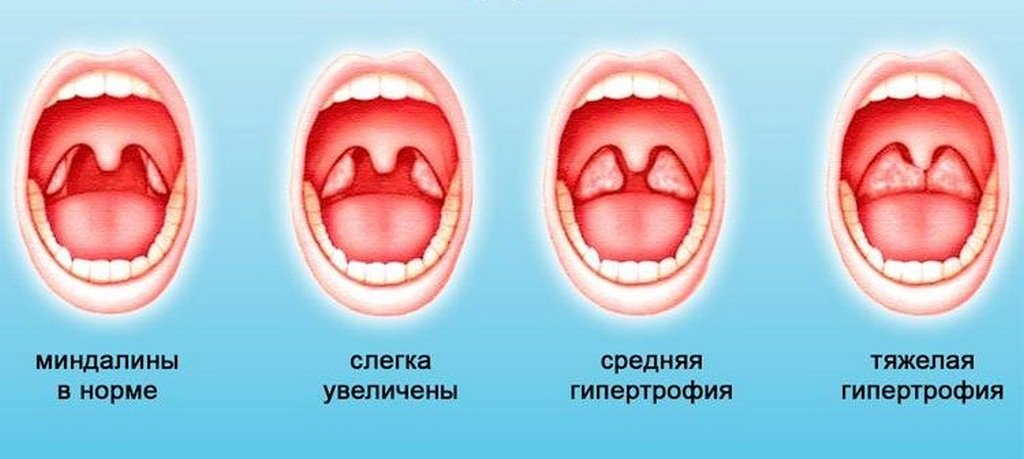 Именно поэтому важно знать симптомы, указывающие на разрастание миндалин. К таковым относятся:
Именно поэтому важно знать симптомы, указывающие на разрастание миндалин. К таковым относятся:
- трудности с носовым дыханием — ребенок начинает спать с открытым ртом, часто храпит во сне;
- возможны остановки дыхания во время сна;
- постоянный насморк и заложенность носа;
- кашель;
- снижение слуха;
- повышение частоты заболеваемости отитом;
- появление гнусавости в голосе;
- снижение успеваемости и быстрая утомляемость из-за снижения уровня кислорода в крови.
При отсутствии терапии в запущенных случаях формируются следующие признаки патологии:
- лицо ребенка становится удлиненным, вытянутым;
- меняется прикус;
- грудная клетка становится впалой;
- развиваются болезни ЖКТ.
Все эти признаки указывают на патологическое разрастание миндалин. Если к симптомам присоединяется повышенная температура и воспаление близлежащий лимфоузлов, скорее всего у ребенка начинается аденоидит.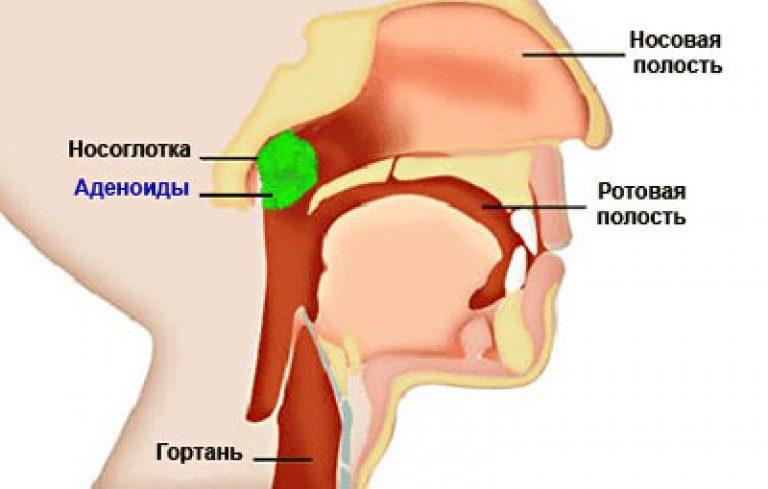
Степени аденоидов
Существует три степени разрастания аденоидной ткани. Каждой из них присущи характерные симптомы и признаки:
- Аденоиды 1 степени. На данном этапе миндалины имеют небольшой размер и не доставляют существенного дискомфорта. Сложности с дыханием возникают только в ночное время и выражаются в виде храпа и открытого рта.
- Аденоиды 2 степени. На этой стадии проблемы с носовым дыханием беспокоят ребенка как в ночное, так и дневное время. Дыхательные пути перекрыты тканью более чем на треть. При этом нарушается полноценное насыщение мозга кислородом, возникает быстрая утомляемость, проблемы с памятью и головные боли. Возможно появление гнусавости и снижение слуха.
- Аденоиды 3 степени. Носоглоточные миндалины почти полностью перекрывают носовые ходы. Дыхание через нос становится практически невозможным. Голос приобретает выраженную гнусавость, частота слуха снижается, ребенок постоянно переспрашивает.
Чем грозит патология?
разрастание глоточных миндалин — достаточно серьезная и опасная патология. Отсутствие своевременного лечения может привести к развитию следующих осложнений:
Отсутствие своевременного лечения может привести к развитию следующих осложнений:
- снижение слуха;
- снижение работоспособности;
- ухудшение памяти;
- проблемы с концентрацией;
- хронические воспаления в ушах;
- частые простуды.
Ребенок с диагнозом аденоиды сильно отличается от сверстников. Он может отставать в развитии, испытывать постоянное раздражение, отказываться от игр. Если вы заметили у своего ребенка признаки аденоидов, немедленно обратитесь за помощью к отоларингологу. Записаться на прием можно в клинике «Педиатр и Я». Мы подберем для вашего малыша эффективное медикаментозное лечение и курс подходящих процедур.
Лечение
Существует два метода лечения аденоидов — консервативный и хирургический. Операция на аденоидах считается крайней мерой. Проводить ее нужно только в том случае, если остальные способы оказались бессильны, а сами разрастания препятствуют полноценному развитию ребенка.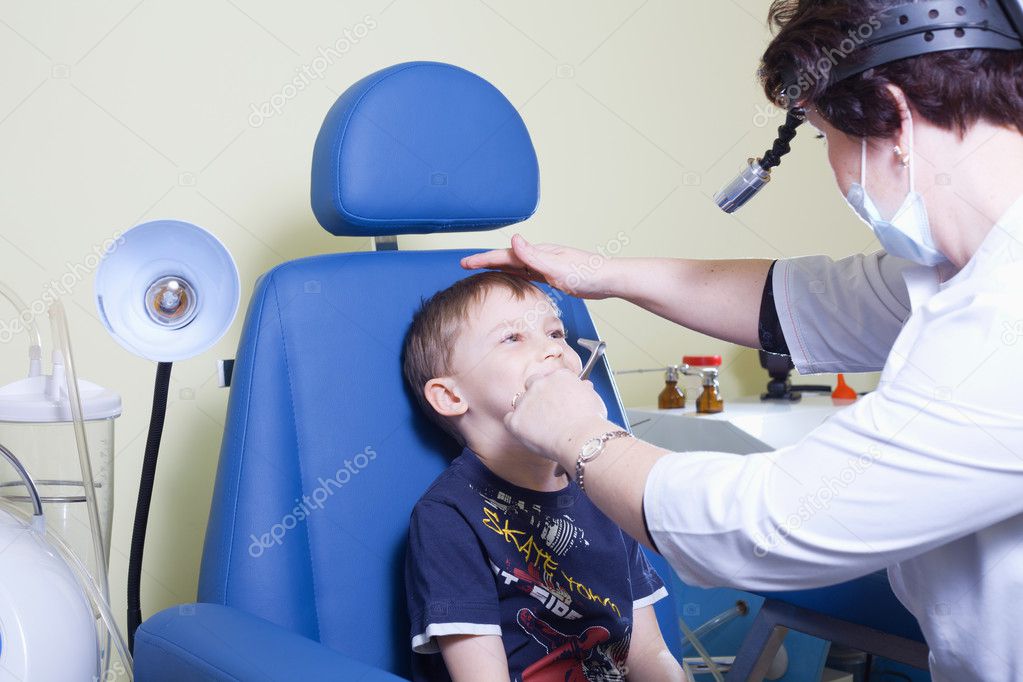 Лучше всего посетить отоларинголога несколько раз с интервалами в 1-2 месяца. Это позволит оценить динамику лечения и принять верное решение. Не забывайте о том, что миндалины играют важную роль в иммунной системе, выполняя роль своеобразного фильтра. Удалив их, вы уничтожите один из барьеров между патогенной микрофлорой и носоглоткой.
Лучше всего посетить отоларинголога несколько раз с интервалами в 1-2 месяца. Это позволит оценить динамику лечения и принять верное решение. Не забывайте о том, что миндалины играют важную роль в иммунной системе, выполняя роль своеобразного фильтра. Удалив их, вы уничтожите один из барьеров между патогенной микрофлорой и носоглоткой.
Помимо операции возможна терапия аденоидов следующими способами:
- назначение медикаментозных препаратов;
- лазеротерапия.
Лазерная терапия считается наиболее эффективной и безопасной методикой. В отличие от фармацевтических препаратов лазер не оказывает негативного влияния на ЖКТ и иные системы организма. Во время курса происходит постепенное уменьшение лимфоидной ткани. Проходит воспаление.
До недавнего времени самым безопасным способом лечения считалась гомеопатия. Однако средства данной группы обладают низким эффектом и выборочным воздействием. Что касается лазера, то он объединил в себе высокую эффективность и безопасность воздействия.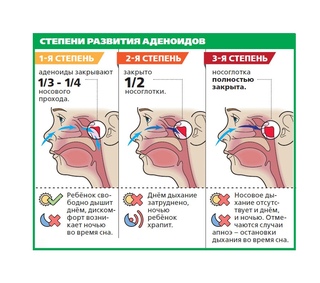 Это позволяет назвать данный способ лечения одним из самых лучших на сегодняшний день.
Это позволяет назвать данный способ лечения одним из самых лучших на сегодняшний день.
Лечение аденоидов лазером у детей
Лазерное лечение аденоидов набирает все большую популярность. Методика применяется к пациентам любого возраста. Данный способ терапии позволяет:
- снизить отек тканей и вернуть тканям нормальные размеры;
- уменьшить количество болезнетворных микроорганизмов;
- уменьшить болезненность;
- снять воспалительный процесс.
Назначением лазеротерапии занимается отоларинголог. Наибольший результат от применения лазера заметен при лечении заболевания на ранних стадиях. Однако даже в запущенных случаях лазеротерапия оказывает положительное воздействие.
Противопоказания
Данная процедура имеет ряд противопоказаний. К таковым относятся:
- повышение температуры тела;
- простудные и вирусные заболевания в острой фазе;
- заболевания крови;
- болезни сердца;
- опухолевые образования;
- туберкулез и т.
 д.
д.
Перед началом лазеротерапии необходимо посетить врача и пройти комплексное обследование. Это позволит исключить даже самые незначительные ограничения и определиться с продолжительностью курса.
Преимущества лечения в «Педиатр и Я»
Клиника «Педиатр и Я» предлагает безоперационное лечение аденоидов лазером. Процедура проводится в особом кабинете под строгим контролем специалистов. Мы принимаем детей в возрасте от 3 лет и старше. Своим пациентам мы предлагаем:
- Скорость и комфорт во время проведения сеанса. Один сеанс лазеротерапии длится от 5 до 10 минут. За это время ребенок не успевает устать. Кроме того, во время процедуры малыш может смотреть любимые мультфильмы.
- Консультацию специалиста. На всем этапе лечения за состоянием ребенка будут следить опытные врачи-отоларингологи.
- Приемлемые цены. В отличие от большинства клиник, мы предлагаем одни из самых доступных расценок на лазеротерапию.
После прохождения курса лазеротерапии в клинике «Педиатр и Я» дети меньше болеют. Происходит значительное уменьшение размеров аденоидов. Благодаря этому исчезает необходимость в хирургическом вмешательстве. Для достижения устойчивого результата необходимо пройти 10 ежедневных сеансов. Повторять лечение нужно 3-4 раза в год. Для получения подробной информации запишитесь к нам на прием или позвоните по телефонам 8 (495) 715-09-11 или 8 (495) 246-13-05.
Происходит значительное уменьшение размеров аденоидов. Благодаря этому исчезает необходимость в хирургическом вмешательстве. Для достижения устойчивого результата необходимо пройти 10 ежедневных сеансов. Повторять лечение нужно 3-4 раза в год. Для получения подробной информации запишитесь к нам на прием или позвоните по телефонам 8 (495) 715-09-11 или 8 (495) 246-13-05.
Как лечить увеличенные аденоиды у детей? | Здоровье ребенка | Здоровье
Наш эксперт – врач-отоларинголог Иван Лесков.
Почему они увеличиваются?
Увеличиваются аденоиды в ответ на частые респираторные инфекции. Потому что, с одной стороны, аденоиды – это орган защиты организма. С другой – своеобразная «учебка» для иммунной системы. На каждого возбудителя здесь формируется свой иммунокомпетентный «клеточный ответ». При частых инфекциях сюда мигрируют лимфоидные клетки, в итоге – отек аденоидов. Но даже увеличенные, они все равно продолжают работать – и заниматься обучением иммунокомпетентных клеток, и обеспечивать первичную защиту верхних дыхательных путей от внешних инфекций.
Пусть себе растут?
Родители, столкнувшиеся с проблемой аденоидов у своего ребенка, перво-наперво должны уяснить, чего делать не надо. Во-первых, нельзя «оставлять все как есть». Аденоиды – не самостоятельный орган, а часть лимфоидного кольца глотки, куда входит целая «сеть» миндалин. От их общего благополучия зависит работа верхних дыхательных путей. С аденоидов воспаление может перейти в любую часть лимфоидного кольца. А в результате – если не отиты, то хронический ринит. Или хроническое воспаление тубарной миндалины, к которой нет вообще никакого доступа. И даже хирургически ее удалить невозможно.
О риске заблуждений
| Кстати | |
|---|---|
Врачи выделяют 3 степени аденоидита: 1-я степень – если аденоиды закрывают треть носоглотки, 2-я степень – если половину носоглотки, 3-я степень – носоглотку полностью. За пределы носоглотки аденоиды выйти не могут.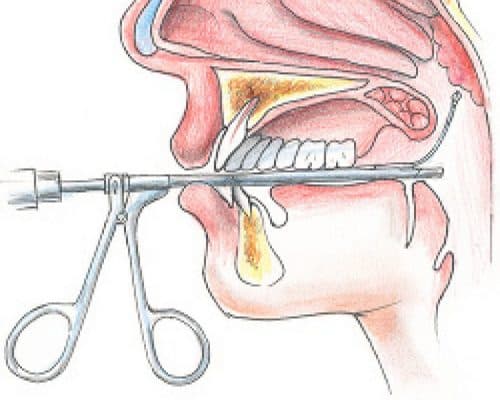 Если вашему ребенку поставили диагноз «аденоиды 4-й степени», вас обманули. Если вашему ребенку поставили диагноз «аденоиды 4-й степени», вас обманули.Как самостоятельно определить эти степени? 1-я степень – ребенок свободно дышит и отлично слышит; 2-я степень – во время сна может быть затруднено дыхание, появляется храп. Ребенок начинает хуже слышать (середина носоглотки – это уровень выхода евстахиевых труб, закрытых, возможно, увеличенными аденоидами). 3-я степень – ребенок постоянно плохо дышит и слышит. |
|
Считается, что ребенок аденоиды «перерастет». Да, действительно, «перерастет». Но стойко увеличенные аденоиды – это всегда воспалительный очаг. Если с этим очагом ничего не делать, инфекция из него пойдет по всему лимфоидному кольцу. Ребенок не будет вылезать из болезней. Пусть даже аденоиды чуть уменьшатся…
Другая ошибка – удаление. Она тоже связана с родительской позицией ничего не делать. Да и многие врачи ничего другого не предлагают. Забывая, правда, при этом сказать, что аденоиды увеличиваются на фоне частых респираторных инфекций.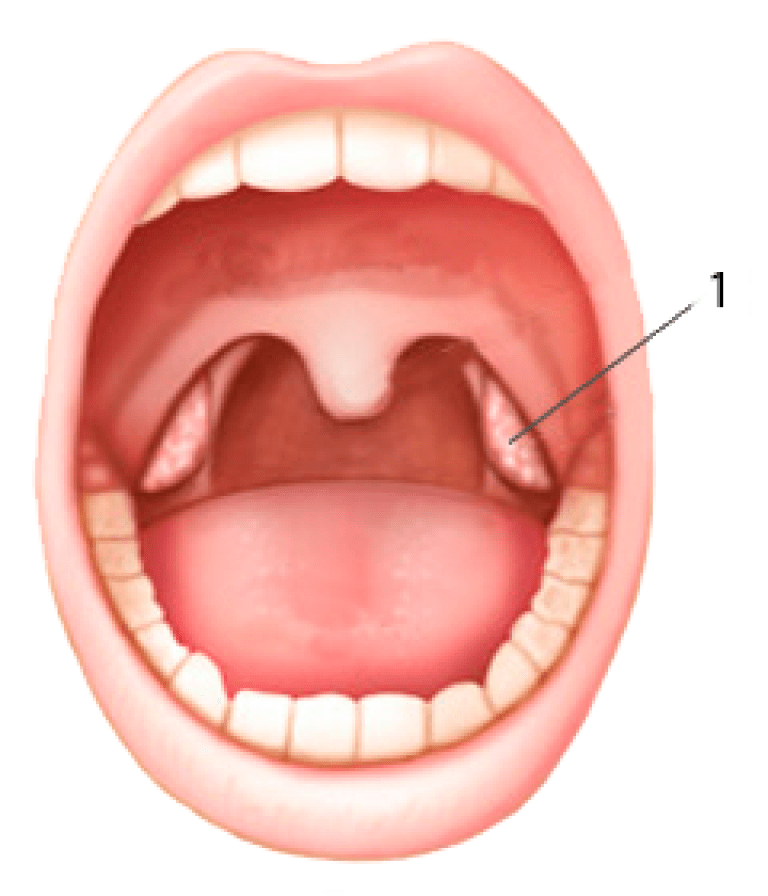 Если аденоиды удалить, менее частыми инфекции не станут. А так как удалить их полностью физически невозможно, при сохранении частых респираторных инфекций они вновь вырастут – в течение 2–6 месяцев. Даже из одной оставшейся клетки…
Если аденоиды удалить, менее частыми инфекции не станут. А так как удалить их полностью физически невозможно, при сохранении частых респираторных инфекций они вновь вырастут – в течение 2–6 месяцев. Даже из одной оставшейся клетки…
И, наконец, аденотомия – все-таки операция. Возможны осложнения. В частности, летальный исход – 1 случай на 35 тысяч. Для справки: при вакцинации против полиомиелита летальность – 1 случай на 3 млн.
Вопрос об удалении аденоидов может и должен решаться только после подавления воспалительного процесса! Другими словами, справился врач с этим воспалительным процессом – и в подавляющем большинстве случаев удаление оказывается просто не нужным. Современная отоларингология все активнее склоняется в пользу консервативного лечения аденоидов.
Ждать ли чуда?
Консервативное лечение быстрым не бывает – занимает минимум 2–3 месяца. Эффективность его зависит и от настроя родителей, и от подготовки конкретного врача. Например, если вашему ребенку в качестве основного рекомендовано гомеопатическое лечение или противовоспалительные и антибактериальные спреи, «чуда» можно не дождаться. Спреи «не добивают» до воспаленных аденоидов. «Детская» же гомеопатия нацелена на усиление оттока лимфы. В том числе от аденоидов. Увы, в 90% случаев они не уменьшаются.
Спреи «не добивают» до воспаленных аденоидов. «Детская» же гомеопатия нацелена на усиление оттока лимфы. В том числе от аденоидов. Увы, в 90% случаев они не уменьшаются.
В лечении «детских» аденоидов многое зависит от «взрослости», самостоятельности родителей. Ребенок часто болеет? Не результат ли это хронической инфекции? Какой именно? За ответом – первым делом к иммунологу!
Нет хронической инфекции? Отлично. Под присмотром педиатра занимаемся мероприятиями, повышающими барьерные функции организма. Параллельно ищем «своего» лор-врача.
Процесс лечения
Уменьшить аденоиды – это, прежде всего, подавить воспаление. Нужны противовоспалительные, противоинфекционные средства. Их необходимо доставлять непосредственно на поверхность аденоидов. Показать, как правильно эти средства закапывать, должен врач. Другой вариант – использование специальных распылителей для носоглотки – они продаются.
Обязательно промывание, с помощью которого удаляется гной с поверхности аденоидов. Методов два: «кукушка» (промывание носоглотки и придаточных пазух носа методом перемещения) и носоглоточный душ. В обоих случаях нужен врач. Промывать дома «долфином» – значит загнать гной еще глубже.
Методов два: «кукушка» (промывание носоглотки и придаточных пазух носа методом перемещения) и носоглоточный душ. В обоих случаях нужен врач. Промывать дома «долфином» – значит загнать гной еще глубже.
В лечении аденоидов не обойтись без физиотерапии. Из всех ее способов работают только те, которые можно доставить в носоглотку. Подойдет кварц, но одновременно в нос и горло. Или лазерная терапия – с проведением световода через нос в носоглотку. Причем и эти процедуры должен делать отоларинголог, а не физиотерапевт.
Подождите, чтобы удалить инфицированные аденоиды у детей: исследование
Дженера Питтман, Reuters Health
НЬЮ-ЙОРК (Reuters Health) – Удаление аденоидов у детей, которые часто болеют простудой, инфекциями носовых пазух и ларингитом, обходится дороже и не приводит к Согласно новому исследованию, лучше здоровье или меньше симптомов, чем подход «бдительного ожидания».
Другими словами, «ожидание не имеет плохих последствий», – сообщила Reuters Health по электронной почте Шанталь Бунакер, руководившая новым исследованием в Университетском медицинском центре Утрехта в Нидерландах.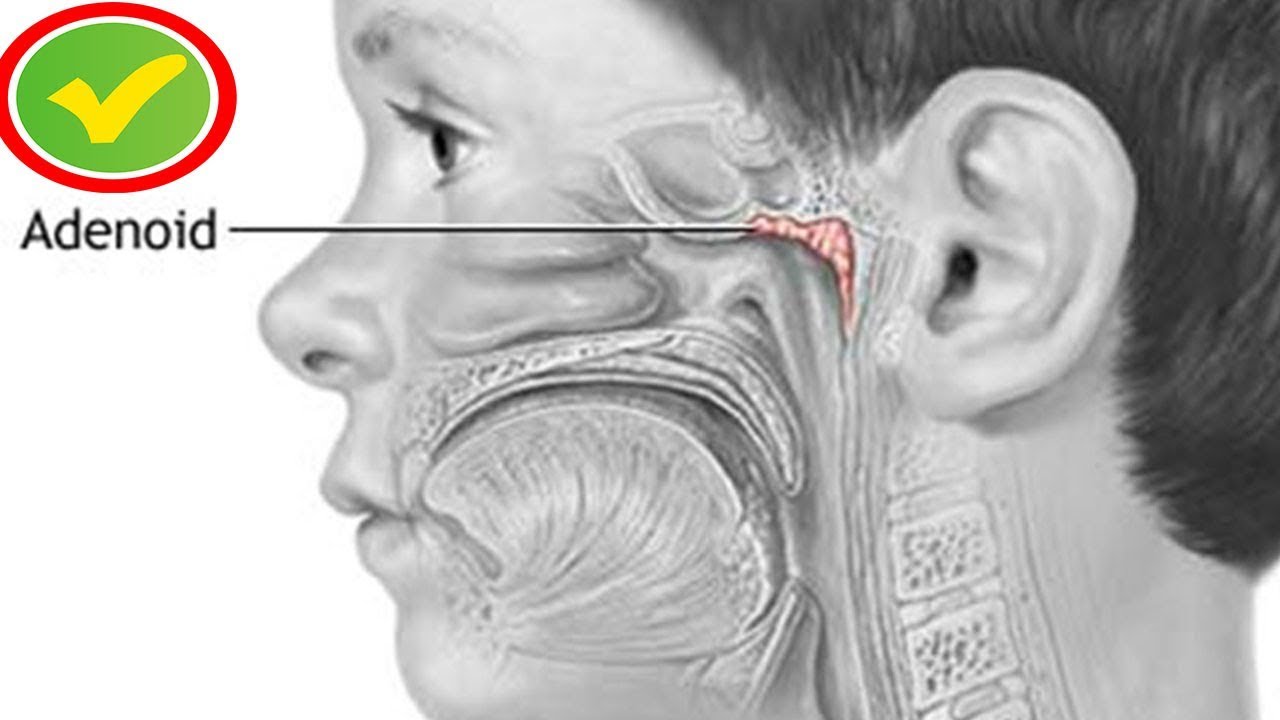
Аденоиды – это ткань между носом и задней частью глотки, похожая на миндалины. Они помогают бороться с инфекциями у детей, но к взрослению они уменьшаются и исчезают.
У некоторых детей ткань увеличивается в размерах, а тем, кто страдает хроническим кашлем и простудой, ее можно удалить с помощью процедуры, называемой аденоидэктомией. Новые результаты показывают, что отсрочка этих операций для детей с респираторными проблемами может быть разумным финансовым и медицинским решением.
В исследование были включены 111 детей в возрасте от одного до шести лет, у которых за последний год в среднем было девять или десять респираторных инфекций, включая простуду и инфекции носовых пазух.
Половина из них была случайным образом выбрана для немедленного выполнения аденоидэктомии, а остальные были назначены на стратегию осторожного ожидания в течение следующих двух лет.
В отчете, опубликованном в 2011 году, исследовательская группа не обнаружила различий в отношении будущих респираторных инфекций или проблем с ухом у детей, которым была или не была выполнена немедленная аденоидэктомия. Из 57 детей, первоначально помещенных в режим бдительного ожидания, у 23 были удалены аденоиды.
Из 57 детей, первоначально помещенных в режим бдительного ожидания, у 23 были удалены аденоиды.
В новом исследовании, опубликованном в четверг в JAMA Otolaryngology-Head & Neck Surgery, основное внимание уделяется стоимости этих двух стратегий.Бунакер и ее коллеги обнаружили, что с учетом операции, лекарств, посещения врача и семейных расходов немедленная аденоидэктомия была примерно в полтора раза дороже, чем ожидание – в среднем 1995 долларов против 1216 долларов.
Бунакер предупредил, что финансовые и клинические результаты могут не относиться к детям, у которых могут быть удалены аденоиды, например, из-за ушных инфекций или обструкции дыхательных путей.
В Соединенных Штатах большинство аденоидэктомий проводится, когда ткань увеличена и препятствует прохождению дыхательных путей, а не из-за повторяющихся инфекций, сказал доктор.Хасан Рамадан, отоларинголог из Университета Западной Вирджинии в Моргантауне.
Он сказал, что в обоих случаях бдительное ожидание часто является лучшим выходом.
«Детям не следует подвергать эту процедуру до того, как они явно попробуют медикаментозную терапию, и, если медикаментозная терапия не дает результатов, вы продолжаете аденоидэктомию», – сказал Reuters Health Рамадан, не участвовавший в новом исследовании.
БОЛЕЕ НИЗКИЕ СТАВКИ ОСЛОЖНЕНИЯ ДЛЯ НЕКОТОРЫХ
Для детей с проблемами дыхания лечение будет включать антибиотики от инфекции или местные назальные стероиды от аллергии.
«Часто у тех детей, у которых есть проблемы с частыми инфекциями верхних дыхательных путей, аденоид может вносить свой вклад, но это может быть не единственная часть, вызывающая эти инфекции», – сказал Рамадан.
В Нидерландах от одного до двух процентов детей в возрасте четырех лет и младше удалили аденоиды в 2009 году, отметила исследовательская группа.
В другом исследовании, опубликованном вместе с новым отчетом, исследователи из Детской больницы Монреаля в Канаде обнаружили, что дети афроамериканцев подвергаются более высокому риску серьезных респираторных осложнений после удаления аденоидов и миндалин.
Бунакер сказал, что в целом частота осложнений, связанных с аденоидэктомией, низкая. Процедура обычно длится около 30 минут и не требует ночевки.
В ее исследовании у одного ребенка был сломан зуб, а другой был госпитализирован с кровотечением после операции.
Бунакер сказала, что врачи и родители могут использовать выводы ее команды, чтобы помочь сделать выбор лечения, в частности, детям с повторяющимся кашлем и простудой.
«Это решение теперь может быть основано на тщательном рассмотрении ожидаемых выгод и рисков, личных предпочтений и затрат», – сказала она.
ИСТОЧНИК: bit.ly/13IjSIP JAMA Otolaryngology-Head & Neck Surgery, онлайн 17 января 2013 г.
Гипертрофия аденоидов, статья
[1]
Герингер Г.К., Видич Б., Эмбриогенез и анатомия кольца Вальдейера. Отоларингологические клиники Северной Америки. 1987 май [PubMed PMID: 3601384]
[2]
Тарасюк А.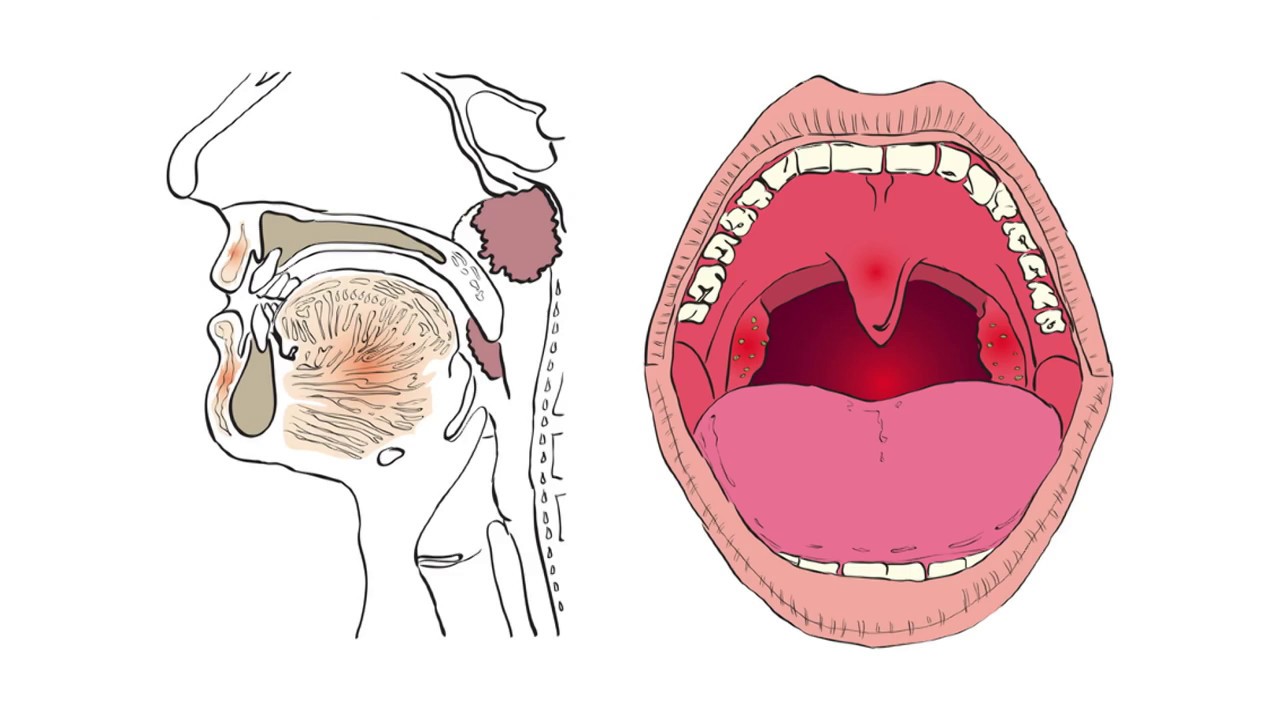 , Саймон Т., Таль А., Реувени Х., Аденотонзиллэктомия у детей с синдромом обструктивного апноэ во сне снижает обращение за медицинской помощью.Педиатрия. 2004, февраль [PubMed PMID: 14754948]
, Саймон Т., Таль А., Реувени Х., Аденотонзиллэктомия у детей с синдромом обструктивного апноэ во сне снижает обращение за медицинской помощью.Педиатрия. 2004, февраль [PubMed PMID: 14754948]
[3]
Proenca-Modena JL, Paula FE, Buzatto GP, Carenzi LR, Saturno TH, Prates MC, Silva ML, Delcaro LS, Valera FC, Tamashiro E, Anselmo-Lima WT, Arruda E, Гипертрофический аденоид является основным местом инфицирования человека. бокавирус 1. Журнал клинической микробиологии. 2014 август [PubMed PMID: 24920770]
[4]
Брук I, Шах К. Бактериология аденоидов и миндалин у детей с рецидивирующим аденотонзиллитом.Анналы отологии, ринологии и ларингологии. 2001 сен [PubMed PMID: 11558761]
[5]
Swidsinski A, Göktas O, Bessler C, Loening-Baucke V, Hale LP, Andree H, Weizenegger M, Hölzl M, Scherer H, Lochs H, Пространственная организация микробиоты при аденоидите и тонзиллите в покое. Журнал клинической патологии. Март 2007 г. [PubMed PMID: 16698947]
Журнал клинической патологии. Март 2007 г. [PubMed PMID: 16698947]
[6]
Holm K, Bank S, Nielsen H, Kristensen LH, Prag J, Jensen A, Роль Fusobacterium necrophorum при фаринготонзиллите – обзор.Анаэроб. 2016 декабрь [PubMed PMID: 27693542]
[7]
Ручей I. Роль анаэробных бактерий при тонзиллите. Международный журнал детской оториноларингологии. 2005, янв [PubMed PMID: 15627441]
[8]
Ren J, Zhao Y, Ren X, [Связь между аденоидной гипертрофией и экстрагастроэзофагеальной рефлюксной болезнью].Lin chuang er bi yan hou tou jing wai ke za zhi = Журнал клинической оториноларингологии, хирургии головы и шеи. 2015 август [PubMed PMID: 26685418]
[9]
Евчимик М.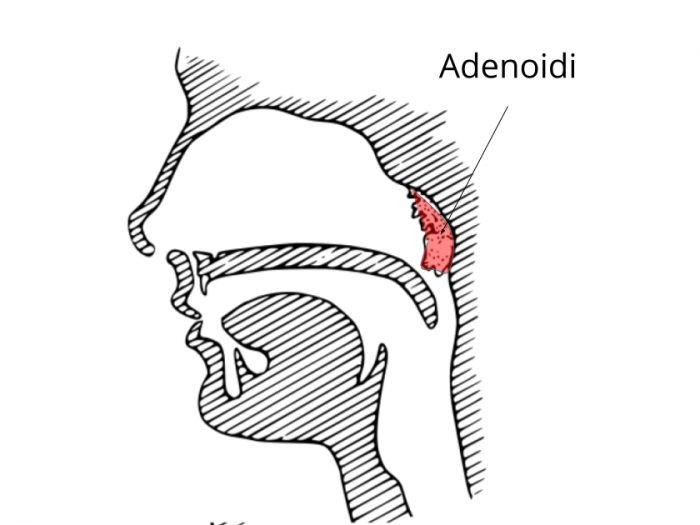 Ф., Догру М., Цирик А.А., Непесов М.И., Аденоидная гипертрофия у детей с аллергическими заболеваниями и влияющие факторы. Международный журнал детской оториноларингологии. 2015 г., май [PubMed PMID: 25758194]
Ф., Догру М., Цирик А.А., Непесов М.И., Аденоидная гипертрофия у детей с аллергическими заболеваниями и влияющие факторы. Международный журнал детской оториноларингологии. 2015 г., май [PubMed PMID: 25758194]
[10]
France AJ, Kean DM, Douglas RH, Chiswick OM, St Clair D, Best JJ, Goodwin GM, Brettle RP, Аденоидная гипертрофия у ВИЧ-инфицированных пациентов.Ланцет (Лондон, Англия). 5 ноября 1988 г. [PubMed PMID: 2
0]
[11]
Rout MR, Mohanty D, Vijaylaxmi Y, Bobba K, Metta C, Аденоидная гипертрофия у взрослых: серия случаев. Индийский журнал отоларингологии и хирургии головы и шеи: официальное издание Ассоциации отоларингологов Индии. Июль 2013 г. [PubMed PMID: 24427580]
[12]
Перейра Л. , Монирор Дж., Алмейда Ф. Т., Алмейда Ф. Р., Герра Е., Флорес-Мир С., Пачеко-Перейра С., Распространенность аденоидной гипертрофии: систематический обзор и метаанализ.Обзоры снотворных. 2018 апр. [PubMed PMID: 29153763]
, Монирор Дж., Алмейда Ф. Т., Алмейда Ф. Р., Герра Е., Флорес-Мир С., Пачеко-Перейра С., Распространенность аденоидной гипертрофии: систематический обзор и метаанализ.Обзоры снотворных. 2018 апр. [PubMed PMID: 29153763]
[13]
Buzatto GP, Tamashiro E, Proenca-Modena JL, Saturno TH, Prates MC, Gagliardi TB, Carenzi LR, Massuda ET, Hyppolito MA, Valera FC, Arruda E, Anselmo-Lima WT, Профиль патогенов у детей со средним отитом с выпот и аденоидная гипертрофия. PloS один. 2017 [PubMed PMID: 28231295]
[14]
Пелтомяки Т. Влияние режима дыхания на черепно-лицевой рост – еще раз.Европейский журнал ортодонтии. Октябрь 2007 г. [PubMed PMID: 17804427]
[15]
Харари Д., Редлих М., Мири С., Хамуд Т.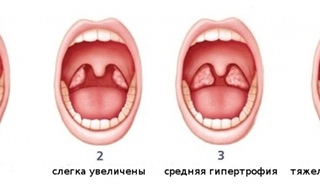 , Гросс М., Эффект ротового дыхания по сравнению с носовым дыханием на зубочелюстное и черепно-лицевое развитие у ортодонтических пациентов. Ларингоскоп. Октябрь 2010 г. [PubMed PMID: 20824738]
, Гросс М., Эффект ротового дыхания по сравнению с носовым дыханием на зубочелюстное и черепно-лицевое развитие у ортодонтических пациентов. Ларингоскоп. Октябрь 2010 г. [PubMed PMID: 20824738]
[16]
Ферес М.Ф., Германн Дж.С., Каппеллетт М-младший, Пигнатари С.С., Боковой рентгеновский снимок черепа для диагностики аденоидной гипертрофии: систематический обзор.Международный журнал детской оториноларингологии. 2011, янв [PubMed PMID: 21126775]
[17]
Ysunza A, Pamplona MC, Ortega JM, Prado H, Видеофлюороскопия для оценки аденоидной гипертрофии у детей. Международный журнал детской оториноларингологии. Август 2008 г. [PubMed PMID: 18479759]
[18]
Lertsburapa K, Schroeder JW Jr, Sullivan C, Оценка размера аденоидов: сравнение боковых рентгенографических измерений, оценка радиолога и носовая эндоскопия. Международный журнал детской оториноларингологии. Ноябрь 2010 г. [PubMed PMID: 20828838]
Международный журнал детской оториноларингологии. Ноябрь 2010 г. [PubMed PMID: 20828838]
[19]
Парих С. Р., Коронель М., Ли Дж. Дж., Браун С. М., Валидация новой системы оценок для эндоскопического исследования гипертрофии аденоидов. Отоларингология – хирургия головы и шеи: официальный журнал Американской академии отоларингологии – хирургии головы и шеи. 2006 ноя. [PubMed PMID: 17071294]
[20]
Чохан А., Лал А., Чохан К., Чакраварти А., Гомбер С., Систематический обзор и метаанализ рандомизированных контролируемых исследований роли мометазона в аденоидной гипертрофии у детей.Международный журнал детской оториноларингологии. 2015 окт [PubMed PMID: 26235732]
[22]
Kuhle S, Urschitz MS, Противовоспалительные препараты от обструктивного апноэ сна у детей. Кокрановская база данных систематических обзоров. 19 января 2011 г. [PubMed PMID: 21249687]
Кокрановская база данных систематических обзоров. 19 января 2011 г. [PubMed PMID: 21249687]
[23]
Розенфельд Р.М., Шин Дж. Дж., Шварц С. Р., Коггинс Р., Ганьон Л., Хакелл Дж. М., Хоелтинг Д., Хантер Л. Л., Куммер А. В., Пейн С. К., По Д. С., Велинг М., Вила П. М., Уолш С. А., Корриган М. Д., Руководство по клинической практике: Средний отит с выпотом (обновление).Отоларингология – хирургия головы и шеи: официальный журнал Американской академии отоларингологии – хирургии головы и шеи. 2016 фев [PubMed PMID: 26832942]
[24]
Baugh RF, Archer SM, Mitchell RB, Rosenfeld RM, Amin R, Burns JJ, Darrow DH, Giordano T, Litman RS, Li KK, Mannix ME, Schwartz RH, Setzen G, Wald ER, Wall E, Sandberg G, Patel М.М., Руководство по клинической практике: тонзиллэктомия у детей. Отоларингология – хирургия головы и шеи: официальный журнал Американской академии отоларингологии – хирургии головы и шеи.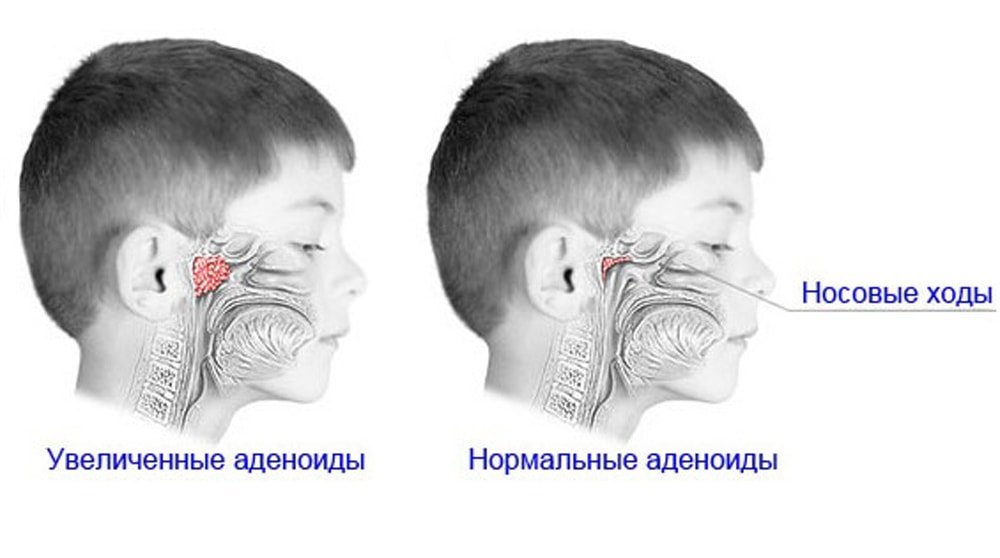 2011, янв [PubMed PMID: 21493257]
2011, янв [PubMed PMID: 21493257]
[25]
Шегрен П.П., Томас А.Дж., Хантер Б.Н., Баттерфилд Дж., Гейл С., Мейер Дж. Д., Сравнение педиатрических методов аденоидэктомии. Ларингоскоп. Март 2018 г. [PubMed PMID: 29152748]
[26]
Ида Дж.Б., Уорли Н.К., Амеди Р.Г., Золотая лазерная аденоидэктомия: долгосрочные результаты безопасности и эффективности.Международный журнал детской оториноларингологии. 2009 июн [PubMed PMID: 19324425]
[27]
Kuo CY, Lin YY, Chen HC, Shih CP, Wang CH, Video Nasoendoscopic-Assisted Transoral Adenoidectomy with PEAK PlasmaBlade: предварительный отчет о серии случаев. Международное исследование BioMed. 2017 [PubMed PMID: 28459055]
[28]
Драго Л./GettyImages-517151357-5862589f3df78ce2c3d9eec9.jpg) , Де Векки Е., Торретта С., Маттина Р., Маркизио П., Пигнатаро Л. Формирование биопленки бактериями, выделенными из верхних дыхательных путей до и после аденотонзиллэктомии.APMIS: acta patologica, microbiologica, etmunologica Scandinavica. 2012 г., май [PubMed PMID: 22515296]
, Де Векки Е., Торретта С., Маттина Р., Маркизио П., Пигнатаро Л. Формирование биопленки бактериями, выделенными из верхних дыхательных путей до и после аденотонзиллэктомии.APMIS: acta patologica, microbiologica, etmunologica Scandinavica. 2012 г., май [PubMed PMID: 22515296]
[29]
Бхаттачарья Н., Лин Х.В., Изменения и согласованность в эпидемиологии детской аденотонзиллярной хирургии, 1996-2006. Отоларингология – хирургия головы и шеи: официальный журнал Американской академии отоларингологии – хирургии головы и шеи. Ноябрь 2010 г. [PubMed PMID: 20974339]
[30]
Lehmann MD, Charron K, Kummer A, Keith RW, Влияние хронического выпота в среднем ухе на развитие речи и языка – описательное исследование.Международный журнал детской оториноларингологии. 1979 сентябрь [PubMed PMID: 553891]
[31]
Розенфельд Р.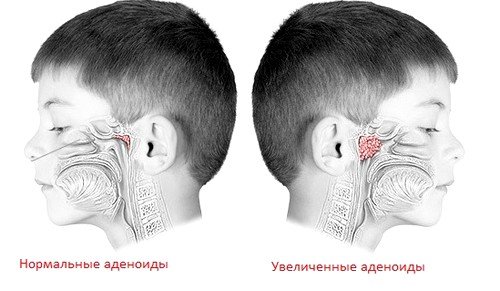 М., Шварц С.Р., Пиннонен М.А., Тункель Д.Е., Хасси Х.М., Fichera JS, Grimes AM, Hackell JM, Харрисон М.Ф., Хаскелл Х., Хейнс Д.С., Ким Т.В., Лафрениер Д.К., Леблан К., Макки В. М.Э., Раол Н.П., Шеллхазе К.Г., Руководство по клинической практике: Тимпаностомические трубки у детей. Отоларингология – хирургия головы и шеи: официальный журнал Американской академии отоларингологии – хирургии головы и шеи.Июль 2013 г. [PubMed PMID: 23818543]
М., Шварц С.Р., Пиннонен М.А., Тункель Д.Е., Хасси Х.М., Fichera JS, Grimes AM, Hackell JM, Харрисон М.Ф., Хаскелл Х., Хейнс Д.С., Ким Т.В., Лафрениер Д.К., Леблан К., Макки В. М.Э., Раол Н.П., Шеллхазе К.Г., Руководство по клинической практике: Тимпаностомические трубки у детей. Отоларингология – хирургия головы и шеи: официальный журнал Американской академии отоларингологии – хирургии головы и шеи.Июль 2013 г. [PubMed PMID: 23818543]
[32]
Хуанг Ю.С., Гийемино С. Детское обструктивное апноэ сна: где мы находимся? Успехи оториноларингологии. 2017 [PubMed PMID: 28738322]
[33]
Роцидес Дж. М., Краковский Г. М., Пиллаи Д. К., Сегал С., Коллинз М. Е., Ноэльке К. Э., Бауман Н. М., Является ли многопрофильная клиника аэродинамической пищеварительной системы более эффективной при лечении упорных жалоб на нарушение пищеварения, чем отдельный специалист? Анналы отологии, ринологии и ларингологии. Июль 2017 г. [PubMed PMID: 28474959]
Июль 2017 г. [PubMed PMID: 28474959]
Аденоидит – обзор | ScienceDirect Topics
Вирусные и бактериальные заболевания
Ферменты использовались для лечения многих вирусных и бактериальных состояний, включая абсцессы, угри, аденоидит, аднексит, инфекцию мочевого пузыря, фурункулы, конъюнктивит, диарею, ушные инфекции, эмпиемы, эпидидимит, гингивит почек заболевания, ларингит, пневмония, ревматизм, синусит, стафилококковая инфекция, тонзиллит и сепсис.
Сепсис – это особенно опасная системная реакция на инфекцию. Исследователи из Индии обнаружили, что протеолитическая ферментная терапия улучшает время восстановления у детей с сепсисом. 83 Тридцать мальчиков (в возрасте от 1 месяца до 12 лет) с сепсисом получали протеолитические ферменты. Другая группа из 30 мальчиков получала таблетки плацебо. Обе группы получали поддерживающее лечение и соответствующие антибиотики. Лихорадка утихала быстрее в группе ферментов (3 дня), чем в группе плацебо (4 дня), и пациенты в группе ферментов смогли начать пероральное кормление через 4 дня, в отличие от 5 дней в группе плацебо. Кроме того, гемодинамическая поддержка требовалась только в течение 2 дней в группе ферментов (в отличие от 3 дней в группе плацебо), а модифицированная шкала комы Глазго нормализовалась для участников фермента за 3 дня (в отличие от 5,5 дней в группе плацебо). ). 83
Кроме того, гемодинамическая поддержка требовалась только в течение 2 дней в группе ферментов (в отличие от 3 дней в группе плацебо), а модифицированная шкала комы Глазго нормализовалась для участников фермента за 3 дня (в отличие от 5,5 дней в группе плацебо). ). 83
По мере того, как все больше и больше бактерий становятся устойчивыми к антибиотикам, исследователи и врачи изучают поддерживающие методы лечения, включая системную ферментную терапию. Как упоминалось ранее, ферменты не только уменьшают воспаление, улучшают кровообращение, а также стимулируют и уравновешивают функцию иммунной системы, но также могут усиливать действие антибиотиков, когда их применение необходимо. 84,83 Ферменты усиливают действие антибиотиков, приводя к полному заживлению и предотвращая переход острой инфекции в хроническую форму. Хорошим примером является урогенитальный хламидиоз – заболевание, передающееся половым путем, и основная причина бесплодия. По данным Центров по контролю и профилактике заболеваний, в 2008 году в Соединенных Штатах было зарегистрировано более 1 миллиона случаев. К 2016 году это число увеличилось до 1½ миллиона случаев. 85 Стандартное лечение – антибиотики, включая азитромицин или доксициклин.Хотя лечение антибиотиками оказывается очень эффективным, у некоторых людей инфекция становится стойкой и хронической, что приводит к долгосрочным расстройствам у женщин, включая воспалительные заболевания органов малого таза, внематочную беременность и бесплодие. 86 Российское исследование 227 пациентов с урогенитальным хламидиозом показало, что лечение антибиотиками привело к полному выздоровлению только у 61,4% пациентов, тогда как ферментная терапия в сочетании с антибиотиками привела к более чем 90% успеху лечения. 84
К 2016 году это число увеличилось до 1½ миллиона случаев. 85 Стандартное лечение – антибиотики, включая азитромицин или доксициклин.Хотя лечение антибиотиками оказывается очень эффективным, у некоторых людей инфекция становится стойкой и хронической, что приводит к долгосрочным расстройствам у женщин, включая воспалительные заболевания органов малого таза, внематочную беременность и бесплодие. 86 Российское исследование 227 пациентов с урогенитальным хламидиозом показало, что лечение антибиотиками привело к полному выздоровлению только у 61,4% пациентов, тогда как ферментная терапия в сочетании с антибиотиками привела к более чем 90% успеху лечения. 84
Помимо использования при лечении бактериальных инфекций, ферментная терапия может также помочь в лечении вирусов, включая ВИЧ, язвы шанкра, ветряную оспу, простуду и кашель, гепатит, простой герпес, опоясывающий герпес, грипп, корь, пневмония (вирусная) и бородавки. Организм человека защищает от этих и других вирусов с помощью макрофагов или естественных киллеров (NK). Комбинации пероральных ферментов (например, папаин, трипсин и химотрипсин) синергетически усиливают противовирусные эффекты фактора некроза опухоли (TNF), макрофагов и NK-клеток, а также разрушение ЦИК.
Комбинации пероральных ферментов (например, папаин, трипсин и химотрипсин) синергетически усиливают противовирусные эффекты фактора некроза опухоли (TNF), макрофагов и NK-клеток, а также разрушение ЦИК.
Произошла ошибка при настройке пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookieЭтот сайт использует файлы cookie для повышения производительности. Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie.Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались.
 Чтобы принять файлы cookie с этого сайта, используйте кнопку «Назад» и примите файлы cookie.
Чтобы принять файлы cookie с этого сайта, используйте кнопку «Назад» и примите файлы cookie. - Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г., браузер автоматически забудет файл cookie.Чтобы исправить это, установите правильное время и дату на своем компьютере.
- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie. Вы должны отключить приложение при входе в систему или уточнить у системного администратора.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу.Чтобы предоставить доступ без файлов cookie
потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.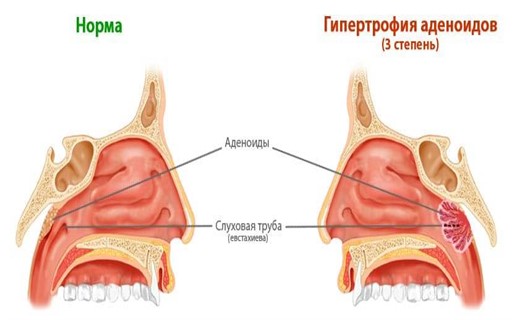
Что сохраняется в файлах cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файле cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта.Например, сайт не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Тонзиллэктомия и аденоидэктомия | Детская больница Филадельфии
Миндалины – это маленькие круглые кусочки ткани, расположенные в задней части рта сбоку от глотки.Считается, что миндалины помогают бороться с инфекциями, вырабатывая антитела. Миндалины обычно можно увидеть в горле вашего ребенка с помощью света.
Тонзиллит возникает при воспалении миндалин в результате инфекции.
Аденоиды похожи на миндалины. Аденоиды состоят из лимфатической ткани и расположены в пространстве над мягким небом рта (носоглотка), и их нельзя увидеть, заглянув в нос или горло вашего ребенка. Аденоиды также помогают бороться с инфекциями.Аденоиды могут вызвать проблемы, если они увеличиваются или заражаются.
Аденоидит – это воспаление аденоидов в результате инфекции.
Симптомы тонзиллита сильно различаются в зависимости от причины инфекции и могут возникать внезапно или постепенно. Ниже приведены наиболее частые симптомы тонзиллита. Однако каждый ребенок может испытывать симптомы по-разному. Симптомы могут включать:
Симптомы тонзиллита могут напоминать другие состояния или проблемы со здоровьем.Всегда консультируйтесь с врачом вашего ребенка для постановки диагноза.
Симптомы аденоидита сильно различаются в зависимости от причины инфекции и могут возникать внезапно или постепенно. Ниже приведены наиболее частые симптомы аденоидита. Однако каждый ребенок может испытывать симптомы по-разному. Симптомы могут включать:
Ниже приведены наиболее частые симптомы аденоидита. Однако каждый ребенок может испытывать симптомы по-разному. Симптомы могут включать:
Симптомы аденоидита могут напоминать другие состояния или проблемы со здоровьем. Всегда консультируйтесь с врачом вашего ребенка для постановки диагноза.
Специфическое лечение тонзиллита и аденоидита назначит врач вашего ребенка на основании:
Возраст вашего ребенка, общее состояние здоровья и история болезни
Степень заражения
Тип заражения
Толерантность вашего ребенка к определенным лекарствам, процедурам или методам лечения
Ожидания по течению инфекции
Ваше мнение или предпочтение
Врач вашего ребенка подберет оптимальное лечение для вашего ребенка.Лечение зависит от причины инфекции, тяжести инфекции и того, сколько раз у ребенка развились инфекции. Врач вашего ребенка может назначить антибиотики, чтобы помочь с инфекцией.
Некоторых детей могут направить к хирургу по уши, носу и горлу для удаления миндалин и аденоидов. Эта операция называется тонзиллэктомией и аденоидэктомией (T&A). Часто миндалины и аденоиды удаляются одновременно, но иногда удаляется только одна. Врач вашего ребенка обсудит это с вами.
Причины этой операции точно не определены, и многие хирурги расходятся во взглядах. Ниже приведены некоторые из наиболее широко распространенных причин наличия T&A:
Апноэ во сне или периоды в ночное время, когда ребенок перестает дышать
Проблемы с глотанием
Опухоль горла или носового хода
Невозможно остановить кровотечение из миндалин
Значительная закупорка носового прохода и дискомфортное дыхание
Ниже приведены рекомендации Американской академии отоларингологии по ТиП:
Семь инфекций горла за год
Пять инфекций горла за два года
Три инфекции горла за каждые три года
В рекомендациях инфекции горла определяются как имеющие как минимум одно из следующего:
Температура выше 101 градуса
Выделение на миндалинах
Увеличение лимфатических узлов на шее
Положительный посев на стрептококк из горла
Ниже приведены дополнительные причины, которые вызывают больше споров в отношении удаления аденоидов и миндалин:
Сильный храп
Рецидивирующие инфекции или абсцессы горла
Рецидивирующие ушные инфекции
Потеря слуха
Хронический синусит или инфекция носовых пазух
Постоянное дыхание ртом
Частые простуды
Кашель
Неприятный запах изо рта
Ниже приведены некоторые ситуации, при которых НЕ требуется удаление миндалин, хотя каждый ребенок будет оцениваться индивидуально:
Большие миндалины.
 У некоторых детей большие миндалины. Миндалины уменьшатся в размерах в возрасте от восьми до 12 лет. Само по себе это не является поводом для удаления миндалин в большинстве случаев.
У некоторых детей большие миндалины. Миндалины уменьшатся в размерах в возрасте от восьми до 12 лет. Само по себе это не является поводом для удаления миндалин в большинстве случаев.Отсутствие в школе. Если ваш ребенок много пропускает школу из-за различных симптомов, таких как боль в горле, удаление миндалин не увеличит посещаемость школы.
Плохой аппетит, аллергия или судороги. T&A вряд ли поможет ни в одной из этих проблем.
Необходимость операции тонзиллэктомия и аденоидэктомии (T&A) будет определена хирургом уха, носа и горла вашего ребенка и обсуждена с вами. Большинство операций T&A проводится в амбулаторных условиях. Это означает, что вашему ребенку сделают операцию, и он в тот же день вернется домой. Некоторым детям может потребоваться остаться на ночь, например, детям, которые:
, но не ограничиваясь ими.Плохо пьёт после операции.
Есть другие хронические заболевания или проблемы с судорогами.

Есть осложнения после операции, например кровотечение.
Моложе трех лет.
Перед операцией вы встретитесь с разными членами медицинской бригады, которые будут заниматься уходом за вашим ребенком. Сюда могут входить:
Медсестры дневного отделения. Медсестры, которые готовят вашего ребенка к операции. Медсестры операционной помогают врачам во время операции.В палате восстановления (также называемой отделением постанестезиологической помощи) медсестры заботятся о вашем ребенке, когда он или она выходит из наркоза.
Хирург. Врач, специализирующийся на хирургии ушей, носа и горла.
Врач-анестезиолог. Врач со специальным образованием в области анестезии. Он или она заполнит анамнез и проведет медицинский осмотр и разработает план анестезии для вашего ребенка. План будет обсужден с вами, и на ваши вопросы ответят.Эта операция требует общей анестезии.

Во время операции вашему ребенку будет проведена анестезия в операционной. Хирург удалит миндалины и аденоиды вашему ребенку через рот. На коже не будет порезов.
В большинстве случаев после операции ваш ребенок пойдет в палату восстановления, где за ним можно будет внимательно наблюдать. После того, как ребенок полностью проснется и выздоровеет, медсестра из палаты выздоровления вернет его в дневное отделение.
На этом этапе, если все будет хорошо, вы и ваш ребенок сможете пойти домой. Если ваш ребенок собирается переночевать в больнице, его доставят из палаты выздоровления в его или ее палату. Обычно родители находятся в комнате, чтобы встретить ребенка.
Кровотечение является осложнением этой операции, и хирург должен немедленно обратиться к нему. Если кровотечение сильное, ребенок может вернуться в операционную.
Ниже приведены некоторые инструкции, которые могут быть даны вам для помощи в уходе за вашим ребенком:
Повышенное потребление жидкости
Обезболивающее по назначению
Никаких тяжелых или грубых игр в течение времени, рекомендованного хирургом
Любая операция представляет опасность для ребенка. У небольшого процента детей начинается кровотечение из места операции примерно через пять-восемь дней после операции, и может потребоваться дополнительная кровь и / или операция. У некоторых детей может измениться звук речи из-за операции. Ниже приведены некоторые из других возможных осложнений:
У небольшого процента детей начинается кровотечение из места операции примерно через пять-восемь дней после операции, и может потребоваться дополнительная кровь и / или операция. У некоторых детей может измениться звук речи из-за операции. Ниже приведены некоторые из других возможных осложнений:
Кровотечение (может произойти во время операции, сразу после операции или дома)
Обезвоживание (из-за пониженного потребления жидкости; в тяжелом состоянии может потребоваться введение жидкости через внутривенный или внутривенный катетер в больнице)
Лихорадка
Затрудненное дыхание (отек области вокруг операции; может быть опасным для жизни, если немедленно не лечить)
Тонзиллэктомия связана с избыточным набором веса у детей – ScienceDaily
Тонзиллэктомия – наиболее распространенная хирургическая операция, выполняемая у детей.Согласно новому исследованию, опубликованному в февральском выпуске журнала Otolaryngology – дети, перенесшие хирургическое удаление миндалин (тонзиллэктомия) с удалением аденоидов (аденоидэктомия) или без него, имеют повышенный риск ожирения после операции. Хирургия головы и шеи .
Хирургия головы и шеи .
Детское ожирение в подавляющем большинстве случаев увеличилось за последние 20 лет, и недавние данные показывают, что до 33 процентов американских детей имеют избыточный вес и 17 процентов страдают ожирением.Дети с ожирением имеют повышенный риск стать взрослыми с ожирением, что делает их восприимчивыми к сердечно-сосудистым заболеваниям и диабету.
В исследование было включено 795 детей в возрасте от 0 до 18 лет с нормальным или избыточным весом, перенесших тонзиллэктомию или аденотонзиллэктомию. У 47,7% пациентов основной причиной операции было нарушение дыхания во сне. В первую группу вошли три исследования с участием 127 детей, у которых индекс массы тела (ИМТ) увеличился на 5.5-8,2%. Во вторую группу вошли три исследования с участием 419 пациентов, у которых стандартизованные значения веса увеличились у 46–100% пациентов. В третью группу вошли три исследования с 249 пациентами, у которых 50–75% пациентов прибавили в весе после аденоидэктомии.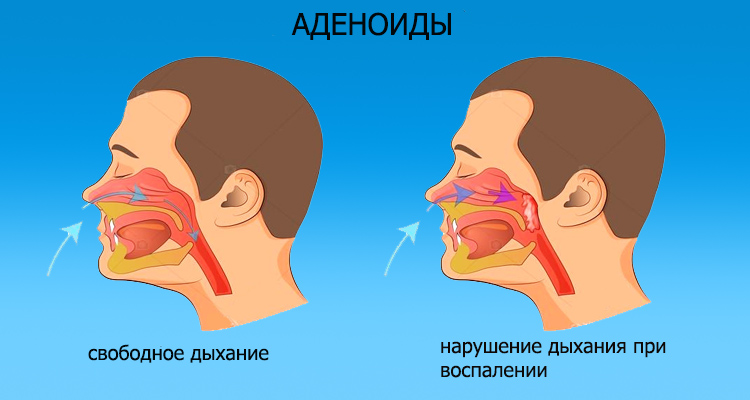 Каждое исследование было разработано с разными определениями избыточной массы тела и диапазоном периодов наблюдения
Каждое исследование было разработано с разными определениями избыточной массы тела и диапазоном периодов наблюдения
«Возможно, было множество предложенных механизмов увеличения веса после аденоидэктомии», – пишет автор Анита Джеякумар, доктор медицины.«Дети с хроническим тонзиллитом могут страдать дисфагией или одинофагией, что может привести к снижению потребления калорий. После удаления пораженных миндалин ребенок может потреблять дополнительные калории. хроническое заболевание или хирургическое вмешательство, дополнительно увеличивающее потребление калорий и увеличение веса “.
Основываясь на этих результатах, авторы рекомендуют давать советы по питанию и образу жизни родителям, чьи дети подвергаются тонзиллэктомии.Мониторинг роста после операции является ключом к тому, чтобы догоняющий рост происходил в нормальных пределах.
История Источник:
Материалы предоставлены Американской академией отоларингологии – хирургия головы и шеи . Примечание. Содержимое можно редактировать по стилю и длине.
Примечание. Содержимое можно редактировать по стилю и длине.
Связь аденотонзиллэктомии с исходами астмы у детей: лонгитюдный анализ базы данных
Абстрактные
Фон
Детская астма и синдром обструктивного апноэ во сне (СОАС), оба нарушения воспаления дыхательных путей, были связаны в недавних обсервационных исследованиях.Хотя ОАС у детей эффективно лечится аденотонзиллэктомией (АТ), остается неясным, улучшает ли АТ астму у детей. Мы предположили, что AT, первая линия терапии ОАС у детей, будет связана с улучшением исходов астмы и сократит использование методов лечения астмы у детей.
Методы и результаты
Используя базу данных MarketScan за 2003–2010 гг., Мы идентифицировали 13 506 детей с астмой в США, перенесших АТ. Исходы астмы в течение 1 года до АТ сравнивали с таковыми в течение 1 года после АТ.Кроме того, 27 012 детей с астмой без AT по возрасту, полу и географическому положению были включены в исследование для изучения исходов астмы у детей без известных заболеваний аденотонзиллярной ткани. Первичные исходы включали появление диагностического кода обострения астмы (AAE) или острого астматического статуса (ASA). Вторичные результаты включали временные изменения в рецептах лекарств от астмы, частоту обращений в отделения неотложной помощи по поводу астмы (ARER) и госпитализации по поводу астмы (ARH).При сравнении года, следующего за AT, с годом ранее, AT был связан со значительным снижением AAE (30,2%; 95% ДИ: 25,6–34,3%; p <0,0001), ASA (37,9%; 95% ДИ: 29,2%. –45,6%; p <0,0001), ARER (25,6%; 95% ДИ: 16,9–33,3%; p <0,0001) и ARH (35,8%; 95% ДИ: 19,6% –48,7%; p = 0,02). Более того, AT был связан со значительным сокращением большинства рецептурных препаратов, в том числе бронходилататоров (16,7%; 95% ДИ: 16,1–17,3%; p <0.001), ингаляционные кортикостероиды (21,5%; 95% ДИ: 20,7–22,3%; p <0,001), антагонисты лейкотриеновых рецепторов (13,4%; 95% ДИ: 12,9–14,0%; p <0,001), и системные кортикостероиды (23,7%; 95% ДИ: 20,9–26,5%; p <0,001).
Первичные исходы включали появление диагностического кода обострения астмы (AAE) или острого астматического статуса (ASA). Вторичные результаты включали временные изменения в рецептах лекарств от астмы, частоту обращений в отделения неотложной помощи по поводу астмы (ARER) и госпитализации по поводу астмы (ARH).При сравнении года, следующего за AT, с годом ранее, AT был связан со значительным снижением AAE (30,2%; 95% ДИ: 25,6–34,3%; p <0,0001), ASA (37,9%; 95% ДИ: 29,2%. –45,6%; p <0,0001), ARER (25,6%; 95% ДИ: 16,9–33,3%; p <0,0001) и ARH (35,8%; 95% ДИ: 19,6% –48,7%; p = 0,02). Более того, AT был связан со значительным сокращением большинства рецептурных препаратов, в том числе бронходилататоров (16,7%; 95% ДИ: 16,1–17,3%; p <0.001), ингаляционные кортикостероиды (21,5%; 95% ДИ: 20,7–22,3%; p <0,001), антагонисты лейкотриеновых рецепторов (13,4%; 95% ДИ: 12,9–14,0%; p <0,001), и системные кортикостероиды (23,7%; 95% ДИ: 20,9–26,5%; p <0,001). Напротив, не было значительного снижения этих исходов у детей с астмой, которые не подвергались AT в течение перекрывающегося периода наблюдения. Ограничения базы данных MarketScan включают отсутствие информации о расе и статусе ожирения.Кроме того, база данных MarketScan не включает информацию о детях с государственным медицинским страхованием (например, Medicaid) или незастрахованных детях.
Напротив, не было значительного снижения этих исходов у детей с астмой, которые не подвергались AT в течение перекрывающегося периода наблюдения. Ограничения базы данных MarketScan включают отсутствие информации о расе и статусе ожирения.Кроме того, база данных MarketScan не включает информацию о детях с государственным медицинским страхованием (например, Medicaid) или незастрахованных детях.
Выводы
В очень большой выборке детей, застрахованных частным образом, AT была связана со значительным улучшением некоторых исходов астмы. Это исследование, которое будет подтверждено проспективно разработанными клиническими испытаниями, поддерживает идею о том, что выявление и лечение заболеваний аденотонзиллярной ткани может служить важной стратегией для улучшения контроля над астмой.
См. Далее в статье Резюме редакции
Резюме редакции
Фон
Глобальное бремя астмы неуклонно растет в течение последних нескольких десятилетий. В настоящее время около 200–300 миллионов взрослых и детей во всем мире страдают астмой – хроническим заболеванием, вызванным воспалением дыхательных путей (трубок, по которым воздух поступает в легкие и выходит из них). Хотя астма может развиться в любом возрасте, ее часто диагностируют в детстве – астма – одно из самых распространенных хронических заболеваний у детей.В США, например, астма поражает около 7,1 миллиона детей в возрасте до 18 лет и является третьей по значимости причиной госпитализации детей в возрасте до 15 лет. У людей с астмой дыхательные пути могут очень сильно реагировать на аллергены, такие как шерсть животных, или на раздражители, такие как сигаретный дым. Физические упражнения, холодный воздух и инфекции могут вызвать приступы астмы, которые могут быть фатальными. Симптомы астмы включают одышку, кашель, стеснение в груди и одышку. Астму нельзя вылечить, но лекарства могут облегчить ее симптомы и предотвратить острые приступы астмы.
В настоящее время около 200–300 миллионов взрослых и детей во всем мире страдают астмой – хроническим заболеванием, вызванным воспалением дыхательных путей (трубок, по которым воздух поступает в легкие и выходит из них). Хотя астма может развиться в любом возрасте, ее часто диагностируют в детстве – астма – одно из самых распространенных хронических заболеваний у детей.В США, например, астма поражает около 7,1 миллиона детей в возрасте до 18 лет и является третьей по значимости причиной госпитализации детей в возрасте до 15 лет. У людей с астмой дыхательные пути могут очень сильно реагировать на аллергены, такие как шерсть животных, или на раздражители, такие как сигаретный дым. Физические упражнения, холодный воздух и инфекции могут вызвать приступы астмы, которые могут быть фатальными. Симптомы астмы включают одышку, кашель, стеснение в груди и одышку. Астму нельзя вылечить, но лекарства могут облегчить ее симптомы и предотвратить острые приступы астмы.
Почему было проведено это исследование?
Недавние исследования выявили связь между тяжелой детской астмой и обструктивным апноэ во сне (СОАС). При ОАС воспаление дыхательных путей способствует гипертрофии (избыточному разрастанию) аденоидов и миндалин, тканей иммунной системы в верхних дыхательных путях. Во время сна наличие гипертрофированных аденотонзиллярных тканей предрасполагает стенки глотки к коллапсу, что приводит к апноэ – кратковременному прерыванию дыхания. Люди с ОАС часто громко храпят и часто просыпаются от глубокого сна, так как им трудно дышать.ОАС у детей, которым страдают 2–3% детей, можно эффективно лечить путем удаления аденоидов и миндалин (аденотонзиллэктомия). Учитывая связь между СОАС в детском возрасте и тяжелой астмой, а также наличие воспаления дыхательных путей в обоих состояниях, может ли аденотонзиллэктомия также улучшить детскую астму? Здесь исследователи анализируют данные из базы данных MarketScan, большой базы данных пациентов в США с частным медицинским страхованием, чтобы выяснить, связана ли аденотонзиллэктомия с улучшением исходов астмы и сокращением использования методов лечения астмы у детей.
При ОАС воспаление дыхательных путей способствует гипертрофии (избыточному разрастанию) аденоидов и миндалин, тканей иммунной системы в верхних дыхательных путях. Во время сна наличие гипертрофированных аденотонзиллярных тканей предрасполагает стенки глотки к коллапсу, что приводит к апноэ – кратковременному прерыванию дыхания. Люди с ОАС часто громко храпят и часто просыпаются от глубокого сна, так как им трудно дышать.ОАС у детей, которым страдают 2–3% детей, можно эффективно лечить путем удаления аденоидов и миндалин (аденотонзиллэктомия). Учитывая связь между СОАС в детском возрасте и тяжелой астмой, а также наличие воспаления дыхательных путей в обоих состояниях, может ли аденотонзиллэктомия также улучшить детскую астму? Здесь исследователи анализируют данные из базы данных MarketScan, большой базы данных пациентов в США с частным медицинским страхованием, чтобы выяснить, связана ли аденотонзиллэктомия с улучшением исходов астмы и сокращением использования методов лечения астмы у детей.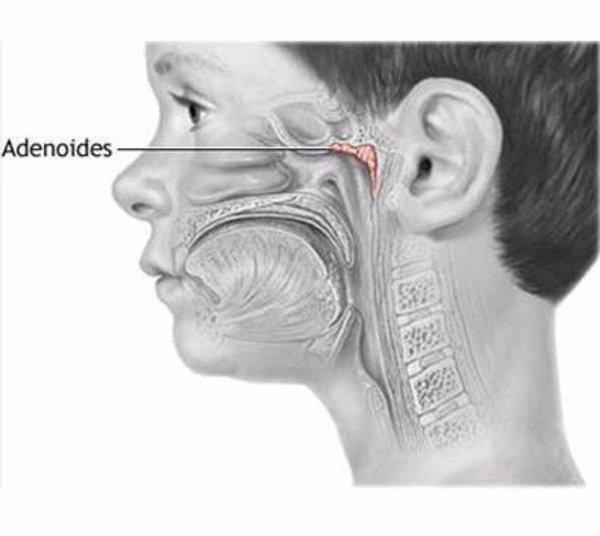
Что сделали и обнаружили исследователи?
Исследователи использовали базу данных, чтобы идентифицировать 13 506 детей с астмой, перенесших аденотонзиллэктомию, и получить информацию об исходах астмы у этих детей за год до и год после операции. Поскольку тяжесть астмы имеет тенденцию к снижению с возрастом, исследователи также использовали базу данных для выявления 27 012 детей с астмой, соответствующих возрасту, полу и географическому положению, которые не перенесли операцию, чтобы они могли изучить исходы астмы в течение эквивалентного двухлетнего периода. при отсутствии осложнений, связанных с гипертрофией аденотонзилляров.При сравнении года после аденотонзиллэктомии с годом до операции, аденотонзиллэктомия была связана со снижением на 30% обострений острой астмы, на 37,9% снижением острого астматического статуса (приступ астмы, не поддающийся лечению препаратами, обычно используемыми для лечения приступов). сокращение числа обращений в отделения неотложной помощи по поводу астмы на 25,6% и снижение количества госпитализаций по поводу астмы на 35,8%. Напротив, среди детей контрольной группы наблюдалось только 2% -ное сокращение обострений астмы и только 7% -ное снижение острого астматического статуса за аналогичный двухлетний период.Аденотонзиллэктомия также была связана со значительным сокращением (изменения, которые вряд ли произошли случайно) для большинства типов лекарств, используемых для лечения астмы, значительно сократилось, в то время как среди детей с астмой, которые не подвергались аденотонзиллэктомии, значительного сокращения количества рецептурных препаратов не наблюдалось. Исследование было ограничено отсутствием показателей расы и ожирения, которые связаны с тяжестью астмы.
Напротив, среди детей контрольной группы наблюдалось только 2% -ное сокращение обострений астмы и только 7% -ное снижение острого астматического статуса за аналогичный двухлетний период.Аденотонзиллэктомия также была связана со значительным сокращением (изменения, которые вряд ли произошли случайно) для большинства типов лекарств, используемых для лечения астмы, значительно сократилось, в то время как среди детей с астмой, которые не подвергались аденотонзиллэктомии, значительного сокращения количества рецептурных препаратов не наблюдалось. Исследование было ограничено отсутствием показателей расы и ожирения, которые связаны с тяжестью астмы.
Что означают эти результаты?
Эти данные показывают, что в большой выборке детей, имеющих частную страховку в США, аденотонзиллэктомия была связана со значительным улучшением некоторых исходов астмы.Однако эти результаты не показывают, что аденотонзиллэктомия привела к снижению тяжести астмы у детей. Возможно, у детей, перенесших аденотонзиллэктомию (но не у тех, кому не была сделана операция), был характерен еще один неизвестный фактор, который со временем привел к улучшению их астмы. Чтобы доказать причинно-следственную связь, необходимо провести рандомизированное контролируемое исследование, в котором сравниваются результаты групп детей с астмой, выбранных случайным образом для проведения или не подвергнутых аденотонзиллэктомии.Однако при условии, что аденотонзиллэктомия сопряжена с некоторыми рисками, эти данные позволяют предположить, что выявление и лечение аденотонзиллярной гипертрофии может помочь улучшить контроль астмы у детей.
Чтобы доказать причинно-следственную связь, необходимо провести рандомизированное контролируемое исследование, в котором сравниваются результаты групп детей с астмой, выбранных случайным образом для проведения или не подвергнутых аденотонзиллэктомии.Однако при условии, что аденотонзиллэктомия сопряжена с некоторыми рисками, эти данные позволяют предположить, что выявление и лечение аденотонзиллярной гипертрофии может помочь улучшить контроль астмы у детей.
Образец цитирования: Bhattacharjee R, Choi BH, Gozal D, Mokhlesi B (2014) Ассоциация аденотонзиллэктомии с исходами астмы у детей: продольный анализ базы данных. PLoS Med 11 (11): e1001753. https://doi.org/10.1371/journal.pmed.1001753
Академический редактор: Аднан Кустович, Манчестерский университет, Великобритания
Поступила: 8 февраля 2014 г .; Одобрена: 22 сентября 2014 г .; Опубликовано: 4 ноября 2014 г.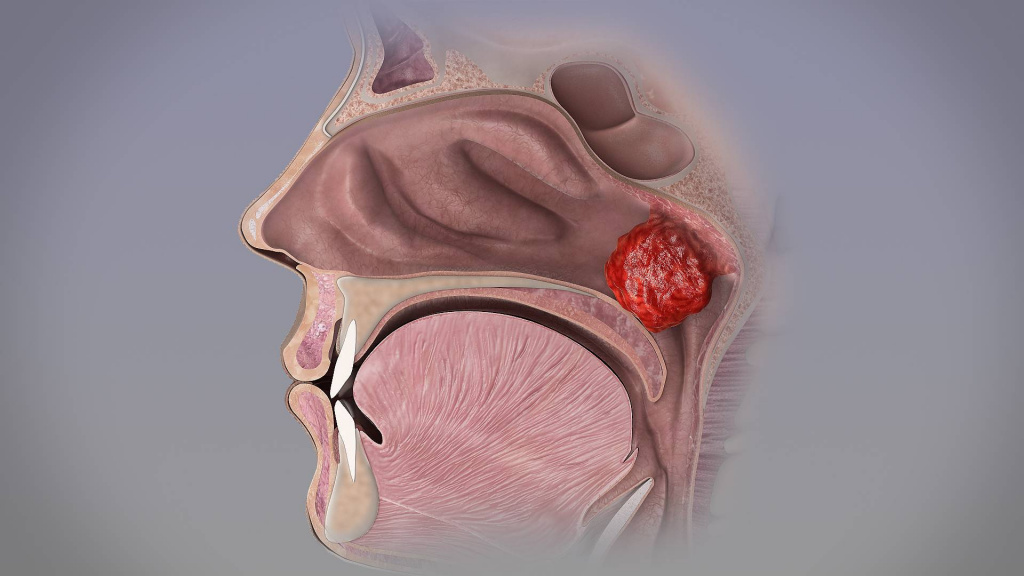
Авторские права: © 2014 Bhattacharjee et al. Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания автора и источника.
Финансирование: Финансирование этого исследования было основано исключительно на фондах научных исследований. РБ поддерживается грантом AHA 13SDG14780079. DG поддерживается грантами Национальных институтов здравоохранения HL-65270, HL-086662 и HL-107160. BM поддерживается грантом HL-119161 Национального института здравоохранения. Финансирующие организации не играли никакой роли в дизайне исследования, сборе и анализе данных, принятии решения о публикации или подготовке рукописи.
Конкурирующие интересы: Авторы заявили, что никаких конкурирующих интересов не существует.
Сокращения: AAE, обострение астмы; ARER, посещение отделения неотложной помощи при астме; ARH, госпитализация по поводу астмы; КАК, острый астматический статус; В, аденотонзиллэктомия; CPT, текущая процедурная терминология; МКБ-9-СМ, Международная классификация болезней, девятая редакция – клиническая модификация; OSA, обструктивное апноэ сна
Введение
Астма – это очень распространенное заболевание, которое в настоящее время занимает третье место среди хронических заболеваний среди детей и, по оценкам, затрагивает 7 человек.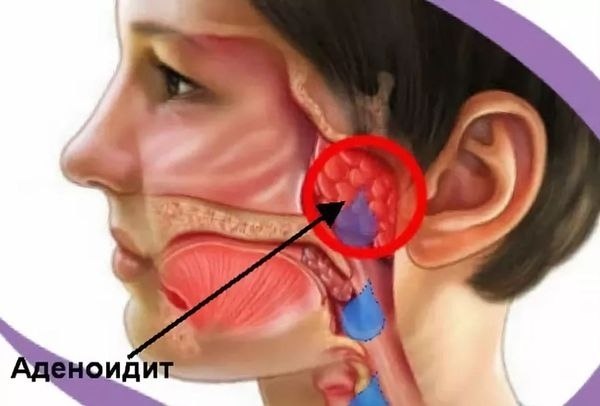 1 миллион детей в США в возрасте до 18 лет [1]. Кроме того, астма является третьей по значимости причиной госпитализации детей в возрасте до 15 лет в США [2], и только в 2010 году было около 640 000 обращений в педиатрические отделения неотложной помощи по поводу астмы [3]. Последствия астмы дополнительно проиллюстрированы чрезмерно высокими ежегодными прямыми расходами на здравоохранение в связи с детской астмой, которые в США составляют примерно 50,1 млрд долларов США, с дополнительными косвенными затратами в размере 5,9 млрд долларов США, связанными с потерей производительности, связанной с пропуском школьных дней и во-вторых, пропущенные рабочие дни для родителей [4].
1 миллион детей в США в возрасте до 18 лет [1]. Кроме того, астма является третьей по значимости причиной госпитализации детей в возрасте до 15 лет в США [2], и только в 2010 году было около 640 000 обращений в педиатрические отделения неотложной помощи по поводу астмы [3]. Последствия астмы дополнительно проиллюстрированы чрезмерно высокими ежегодными прямыми расходами на здравоохранение в связи с детской астмой, которые в США составляют примерно 50,1 млрд долларов США, с дополнительными косвенными затратами в размере 5,9 млрд долларов США, связанными с потерей производительности, связанной с пропуском школьных дней и во-вторых, пропущенные рабочие дни для родителей [4].
Основой борьбы с астмой является постоянное ежедневное применение противовоспалительных препаратов, включая ингаляционные кортикостероиды, ингаляционные кортикостероиды в сочетании с агонистами β 2 длительного действия и антагонистами лейкотриеновых рецепторов. Другие важные аспекты, направленные на оптимизацию контроля над астмой, включают предотвращение триггеров астмы, таких как сезонные аллергены и загрязнение окружающей среды, особенно воздействие табачного дыма. Однако недавние исследования показали, что астма связана с несколькими часто перекрывающимися сопутствующими заболеваниями, включая гастроэзофагеальный рефлюкс [5], [6], ожирение [7] – [9] и нарушение дыхания во время сна [10] – [14], и внедрили правдоподобные терапевтические стратегии, направленные на улучшение контроля астмы путем минимизации или полного устранения бремени этих сосуществующих состояний.
Однако недавние исследования показали, что астма связана с несколькими часто перекрывающимися сопутствующими заболеваниями, включая гастроэзофагеальный рефлюкс [5], [6], ожирение [7] – [9] и нарушение дыхания во время сна [10] – [14], и внедрили правдоподобные терапевтические стратегии, направленные на улучшение контроля астмы путем минимизации или полного устранения бремени этих сосуществующих состояний.
Обструктивное апноэ во сне (СОАС) считается наиболее распространенным и тяжелым заболеванием в спектре нарушений дыхания во сне и затрагивает примерно 2–3% всех детей [15] – [17]. Подобно астме, кардинальная патофизиологическая особенность, связанная с СОАС в детском возрасте, заключается в наличии усиленного воспаления дыхательных путей, способствующего гипертрофии аденотонзиллярных тканей верхних дыхательных путей [18] – [21]. Последний, либо отдельно, либо в сочетании с другими черепно-лицевыми и нервно-мышечными факторами, способствует присутствию повышенного сопротивления глотки.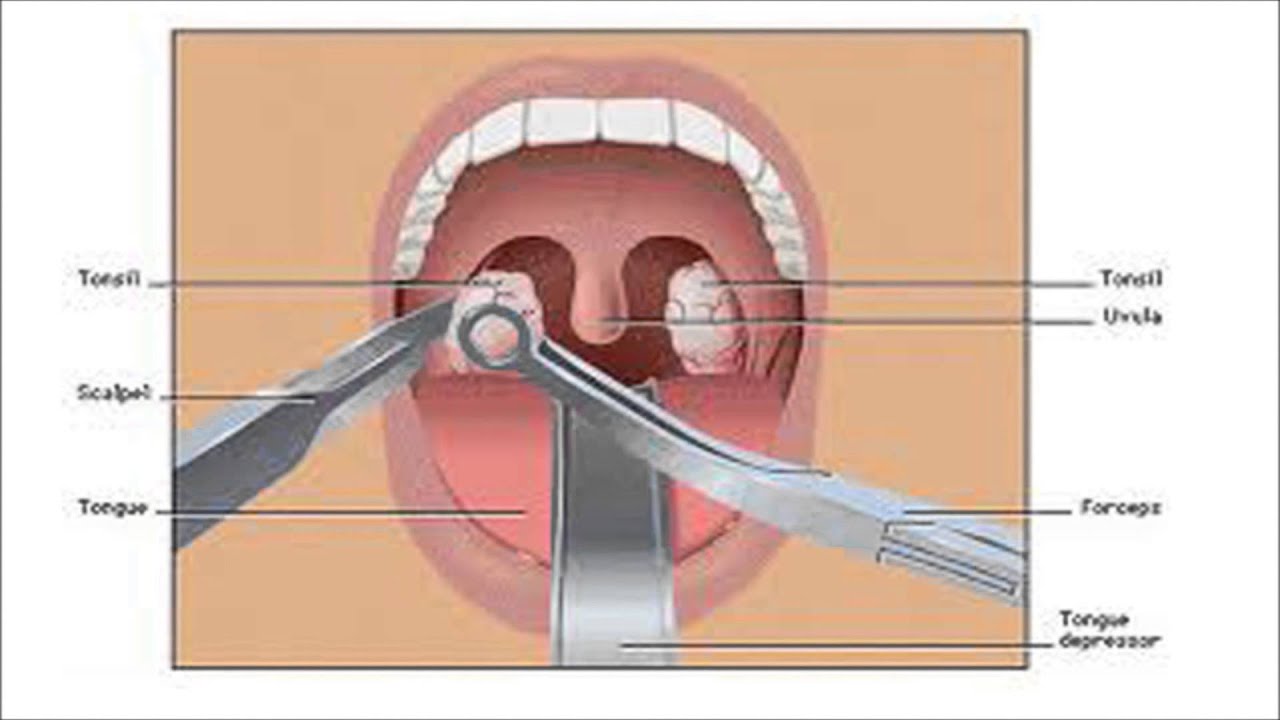 Таким образом, когда ожидаемая потеря физиологических рефлексов расширения верхних дыхательных путей развивается во время сна, эти гипертрофические ткани и лежащие в их основе воспалительные компоненты предрасполагают верхние дыхательные пути к эпизодическому коллапсу и вызывают нарушения газообмена и фрагментированный сон, которые характеризуют ОАС [19]. . Более того, повторяющаяся обструкция верхних дыхательных путей во время сна и сопровождающая их перемежающаяся гипоксемия и гиперкапния, повторяющиеся микровозбуждения коры головного мозга и активация симпатической нервной системы запускают окислительный стресс и системные воспалительные пути, которые, как в настоящее время считается, опосредуют заболевания, связанные с OSA [22].Следовательно, хирургическая аденотонзиллэктомия (АТ) считается первой линией терапии при ОАС у детей и недавно показала в целом благоприятные результаты, включая существенное улучшение тяжести нарушений дыхательного сна [23] – [25] и снижение маркеров связанных с ОАС системное воспаление [26].
Таким образом, когда ожидаемая потеря физиологических рефлексов расширения верхних дыхательных путей развивается во время сна, эти гипертрофические ткани и лежащие в их основе воспалительные компоненты предрасполагают верхние дыхательные пути к эпизодическому коллапсу и вызывают нарушения газообмена и фрагментированный сон, которые характеризуют ОАС [19]. . Более того, повторяющаяся обструкция верхних дыхательных путей во время сна и сопровождающая их перемежающаяся гипоксемия и гиперкапния, повторяющиеся микровозбуждения коры головного мозга и активация симпатической нервной системы запускают окислительный стресс и системные воспалительные пути, которые, как в настоящее время считается, опосредуют заболевания, связанные с OSA [22].Следовательно, хирургическая аденотонзиллэктомия (АТ) считается первой линией терапии при ОАС у детей и недавно показала в целом благоприятные результаты, включая существенное улучшение тяжести нарушений дыхательного сна [23] – [25] и снижение маркеров связанных с ОАС системное воспаление [26]. Как и ожидалось, светские тенденции выявили повышенную частоту АТ у детей за последние два десятилетия, связанную с более высокой распространенностью обструктивного дыхания [27], хотя формальный диагноз ОАС редко устанавливается с помощью полисомнографии большинством отоларингологов до АТ [28]. .
Как и ожидалось, светские тенденции выявили повышенную частоту АТ у детей за последние два десятилетия, связанную с более высокой распространенностью обструктивного дыхания [27], хотя формальный диагноз ОАС редко устанавливается с помощью полисомнографии большинством отоларингологов до АТ [28]. .
Недавние данные свидетельствуют о том, что патофизиологические осложнения астмы и СОАС могут частично совпадать у детей, что подтверждает «гипотезу единых дыхательных путей» [29]. Многочисленные исследования, основанные на опросах, показали сильную зависящую от тяжести связь между СОАС и симптомами астмы [10], [30] – [39]. Более того, в одноцентровом когортном исследовании детей, страдающих астмой, АТ у тех детей, у которых были полисомнографические доказательства СОАС, снижала частоту обострений астмы и использования бронходилататоров, а также приводила к значительному улучшению легочной функции [12].Однако, насколько нам известно, систематическое изучение связи AT с исходами астмы у большой выборки детей никогда не проводилось.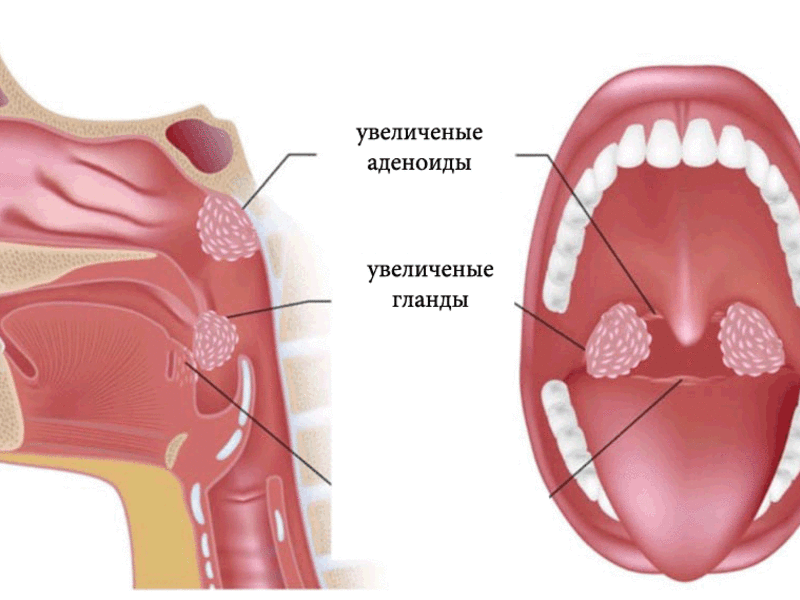 С этой целью мы использовали базу данных MarketScan, которая содержит большую лонгитюдную когорту детей с частным медицинским страхованием, и извлекли всех этих детей с кодами диагностики астмы и компенсацией расходов в аптеке, связанной с астмой. Мы изучили частоту конкретных исходов астмы до и после АТ. Кроме того, мы сравнили эти результаты с подобранными детьми с астмой, которые не подвергались AT, чтобы оценить естественное течение астмы с течением времени [40].Мы предположили, что удаление аденоидов и миндалин, тем самым улучшая дыхание, нарушенное во сне, и, вероятно, исключает СОАС, будет связано со значительным улучшением контроля астмы.
С этой целью мы использовали базу данных MarketScan, которая содержит большую лонгитюдную когорту детей с частным медицинским страхованием, и извлекли всех этих детей с кодами диагностики астмы и компенсацией расходов в аптеке, связанной с астмой. Мы изучили частоту конкретных исходов астмы до и после АТ. Кроме того, мы сравнили эти результаты с подобранными детьми с астмой, которые не подвергались AT, чтобы оценить естественное течение астмы с течением времени [40].Мы предположили, что удаление аденоидов и миндалин, тем самым улучшая дыхание, нарушенное во сне, и, вероятно, исключает СОАС, будет связано со значительным улучшением контроля астмы.
Методы
Заявление об этике
Это исследование было одобрено Наблюдательным советом Чикагского университета (утверждение IRB BSD / UCH № 10-567-E).
Источник данных
Все данные были получены с использованием базы данных MarketScan, которая обеспечивает доступ к большой базе данных о более чем 180 миллионах пациентов с частным медицинским страхованием с 1995 года, включая большую когорту детей (> 25 миллионов детей). База данных MarketScan собирает информацию о платежах, фиксируя суммы возмещения по планам медицинского страхования и платежи, начисленные пациентами. Он обеспечивает доступ к интегрированным данным о расходах на уровне пациента с использованием оплачиваемых кодов как в стационарных, так и в амбулаторных условиях, а также включает доступ к расходам на аптеку на уровне пациента. Дети были выбраны для исследования с 1 января 2003 г. по 31 декабря 2010 г.
База данных MarketScan собирает информацию о платежах, фиксируя суммы возмещения по планам медицинского страхования и платежи, начисленные пациентами. Он обеспечивает доступ к интегрированным данным о расходах на уровне пациента с использованием оплачиваемых кодов как в стационарных, так и в амбулаторных условиях, а также включает доступ к расходам на аптеку на уровне пациента. Дети были выбраны для исследования с 1 января 2003 г. по 31 декабря 2010 г.
Выбор участников
Дети в возрасте от 3 до 17 лет, страдающие астмой, были идентифицированы из базы данных MarketScan с использованием специфичных для астмы кодов астмы Международной классификации болезней девятого пересмотра – клинической модификации (МКБ-9-CM) (493.XX). В этой когорте все дети с астмой, перенесшие AT, были идентифицированы с использованием кодов текущей процедурной терминологии (CPT), специфичных для AT (CPT для AT для детей в возрасте <12 лет составляет 42820, а для AT для детей в возрасте> 12 лет – 42821) . Наши кейсы (AT +) служили отдельным контролем для 1 года, предшествующего AT. Кроме того, мы изучили вторую группу совпадающих детей с астмой, которые не перенесли AT (AT-). Эти дети были выбраны, если они соответствовали указанным выше критериям астмы, но не имели в анамнезе каких-либо кодов CPT для AT, аденоидэктомии или тонзиллэктомии.Целью добавления этой группы было включение когорты детей с астмой из базы данных, чтобы охарактеризовать естественное течение астмы, когда нет смешивающего влияния осложнений, связанных с аденотонзиллярной гипертрофией. Это особенно актуально, поскольку тяжесть астмы улучшается с возрастом, и недавние данные свидетельствуют в пользу включения контрольной группы детей с астмой в исследования, изучающие эффективность вмешательства при астме [40]. Дети AT- были сопоставлены с использованием отношения 2∶1 к детям AT + и были отобраны с использованием жадного алгоритма отбора в соответствии с возрастом, полом, домашним местоположением (городское или сельское) и географическим положением проживания на основе макроса, используемого программным обеспечением SAS , версия 9.
Наши кейсы (AT +) служили отдельным контролем для 1 года, предшествующего AT. Кроме того, мы изучили вторую группу совпадающих детей с астмой, которые не перенесли AT (AT-). Эти дети были выбраны, если они соответствовали указанным выше критериям астмы, но не имели в анамнезе каких-либо кодов CPT для AT, аденоидэктомии или тонзиллэктомии.Целью добавления этой группы было включение когорты детей с астмой из базы данных, чтобы охарактеризовать естественное течение астмы, когда нет смешивающего влияния осложнений, связанных с аденотонзиллярной гипертрофией. Это особенно актуально, поскольку тяжесть астмы улучшается с возрастом, и недавние данные свидетельствуют в пользу включения контрольной группы детей с астмой в исследования, изучающие эффективность вмешательства при астме [40]. Дети AT- были сопоставлены с использованием отношения 2∶1 к детям AT + и были отобраны с использованием жадного алгоритма отбора в соответствии с возрастом, полом, домашним местоположением (городское или сельское) и географическим положением проживания на основе макроса, используемого программным обеспечением SAS , версия 9. 3. Жадный алгоритм выбирает совпадающие элементы управления на основе выбора следующего идеального совпадения за наименьшее количество шагов, не охватывая всю базу данных для выбора наилучшего совпадения.
3. Жадный алгоритм выбирает совпадающие элементы управления на основе выбора следующего идеального совпадения за наименьшее количество шагов, не охватывая всю базу данных для выбора наилучшего совпадения.
Из-за технических и этических ограничений базы данных MarketScan набор данных не содержит информации об этнической принадлежности или статусе ожирения. У детей как AT +, так и AT- наличие кодов МКБ-9-CM, соответствующих любому смешанному заболеванию, которое может влиять на дыхательные пути и / или влиять на эффективность AT при лечении нарушений дыхания во сне, привело к исключению (рис. ).
Рис. 1. Выбор детей из базы данных MarketScan после исключения конкретных сопутствующих заболеваний.
И AT +, и AT- дети должны были иметь данные за 1 год до и за 1 год после даты индекса (операция AT или 1 января) для включения. Дети с АТ + отбирались, если у них был установлен диагностический код астмы и АТ. Соответствующие дети AT- были отобраны в соответствии с соотношением 2: 1 к дочерним элементам AT + с использованием жадного алгоритма отбора. У детей AT- был код астмы без идентифицированного диагностического кода для AT, аденоидэктомии или тонзиллэктомии.СМА, спинальная мышечная атрофия.
У детей AT- был код астмы без идентифицированного диагностического кода для AT, аденоидэктомии или тонзиллэктомии.СМА, спинальная мышечная атрофия.
https://doi.org/10.1371/journal.pmed.1001753.g001
После внедрения строгих критериев отбора для формирования популяции исследования временной характер результатов исследования полностью зависел от времени проведения AT. Для детей с астмой, перенесших AT (AT +), частота исходов исследовалась в течение 1 года до даты AT и сравнивалась с в течение 1 года после даты AT. У детей с астмой без анамнеза AT (AT-) частота исходов изучалась в течение аналогичного двухлетнего периода, так что дети AT- имели тот же возраст, пол, домашнее расположение и географическое положение, что и дети AT + в время AT, причем частота исходов определяется как в течение 1 года до и 1 года после произвольной даты 1 января.Мы исследовали двухлетний период времени (1 год до АТ и 1 год после АТ для детей с AT + и первый и второй год наблюдения для детей с AT-), чтобы зафиксировать частоту приступов астмы по всем четырем сезоны. Следует отметить, что более длительные периоды последующего наблюдения увеличивали вероятность того, что дети бросят учебу из-за неполного периода наблюдения, или более высокую вероятность того, что дети сменили бы поставщика медицинского страхования. Явным ограничением базы данных MarketScan является то, что в случае, если ребенок меняет покрытие медицинского страхования, создается новый идентификационный код, так что в этих обстоятельствах один ребенок может быть включен как два отдельных ребенка вместо одного.Таким образом, дети AT + без 1 года данных до AT и 1 год после AT и дети AT- без 2 лет данных с одним и тем же идентификационным кодом не включались. Наконец, были включены только дети из континентальных Соединенных Штатов и Аляски (т.е. были исключены дети из Гавайев, Пуэрто-Рико, Гуама и Виргинских островов США).
Следует отметить, что более длительные периоды последующего наблюдения увеличивали вероятность того, что дети бросят учебу из-за неполного периода наблюдения, или более высокую вероятность того, что дети сменили бы поставщика медицинского страхования. Явным ограничением базы данных MarketScan является то, что в случае, если ребенок меняет покрытие медицинского страхования, создается новый идентификационный код, так что в этих обстоятельствах один ребенок может быть включен как два отдельных ребенка вместо одного.Таким образом, дети AT + без 1 года данных до AT и 1 год после AT и дети AT- без 2 лет данных с одним и тем же идентификационным кодом не включались. Наконец, были включены только дети из континентальных Соединенных Штатов и Аляски (т.е. были исключены дети из Гавайев, Пуэрто-Рико, Гуама и Виргинских островов США).
Результаты исследования
Основными исходами настоящего исследования были частота кодов МКБ-9-CM (Таблица S1) для обострения астмы (AAE) и острого астматического статуса (ASA).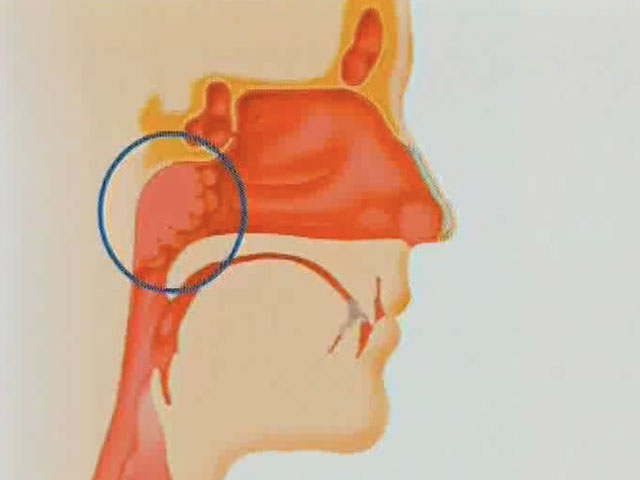 Вторичные результаты включали частоту дополнительных суррогатов астматического статуса, таких как коды ICD-9-CM (Таблица S1) для острого бронхоспазма и хрипов, и коды CPT для спирометрии, интубации и начало «непрерывной ингаляции в течение первого часа», что может указывать на обострение астмы, требующее непрерывной терапии бронходилататорами, как это обычно делается в отделениях неотложной помощи.
Вторичные результаты включали частоту дополнительных суррогатов астматического статуса, таких как коды ICD-9-CM (Таблица S1) для острого бронхоспазма и хрипов, и коды CPT для спирометрии, интубации и начало «непрерывной ингаляции в течение первого часа», что может указывать на обострение астмы, требующее непрерывной терапии бронходилататорами, как это обычно делается в отделениях неотложной помощи.
Кроме того, поскольку база данных MarketScan предоставила заявки на возмещение расходов в амбулаторной аптеке у 10 663 детей AT + (79%) и 21 023 детей AT- (78%), дополнительным вторичным результатом была частота возмещения стоимости рецептурных амбулаторных лекарств, специфичных для астмы (Таблица S2) в те же периоды.Для системных кортикостероидов мы провели поиск в базе данных генерических и торговых наименований пероральных форм (таблетки, сироп, эликсир) преднизона и преднизолона.
Наконец, мы изучили все обращения в отделения неотложной помощи, связанные с астмой (ARER) и госпитализации, связанные с астмой (ARH), путем скрининга посещений отделений неотложной помощи и госпитализаций, в которых основной или вторичный диагностический код был выставлен для AAE или ASA (Таблица S1) или острых бронхоспазм или хрипы (коды CPT).
Статистический анализ
Демографические данные между детьми AT + и AT- сравнивались с использованием однофакторного дисперсионного анализа для возраста и хи-квадрат для категориальных исходов.При установке нескольких переменных, например, в домашнем местонахождении, для сравнения детей AT + и AT- использовался знаковый ранговый тест Уилкоксона с совпадающими парами.
Мы использовали точный критерий Фишера или хи-квадрат с поправкой Йетса, если размер выборки был особенно большим, чтобы сравнить частоту результатов между детьми AT + и AT-. Доверительные интервалы пропорций населения были определены с использованием интервала Вильсона.
Результаты
За период исследования с 1 января 2003 г. по 31 декабря 2010 г. мы выявили 1 733 278 млн детей с астмой из 23 340 142 млн учащихся (возраст 3–17 лет), доступных в базе данных (распространенность 7.4%) (рисунок 1). После исключения сопутствующих заболеваний мы выявили 51 794 ребенка, у которых был код астмы по МКБ-9-СМ, и которые перенесли АТ. Включение детей, у которых были данные за 1 год как до, так и после AT, уменьшило количество детей с AT + до 13 506 (рис. 1). Дети, исключенные из группы AT + из-за недостаточности данных последующего наблюдения или из-за того, что они не проживали в континентальной части США, существенно не отличались от детей, включенных в группу AT +, в распределении возраста, пола, местоположения дома и доступности аптеки. претензии.Однако были отмечены различия в диагностических кодах, предоставленных для AT (Таблица S3). После исключения сопутствующих заболеваний из базы данных было идентифицировано 932 606 детей-кандидатов AT-, которые выполнили требование 2-летнего наблюдения. Использование жадного алгоритма выбора с целевым соотношением двух детей AT- для каждого ребенка AT + предоставило 27 012 детей AT-, которые были успешно сопоставлены с детьми AT + по возрасту (рисунок S1), полу, домашнему местоположению (таблица 1) и географическому положению резиденция. Только диагностические коды аденотонзиллярной гипертрофии, аденотонзиллита, апноэ во сне, храпа и нарушения сна были значительно выше в группе АТ + (Таблица 1).
Включение детей, у которых были данные за 1 год как до, так и после AT, уменьшило количество детей с AT + до 13 506 (рис. 1). Дети, исключенные из группы AT + из-за недостаточности данных последующего наблюдения или из-за того, что они не проживали в континентальной части США, существенно не отличались от детей, включенных в группу AT +, в распределении возраста, пола, местоположения дома и доступности аптеки. претензии.Однако были отмечены различия в диагностических кодах, предоставленных для AT (Таблица S3). После исключения сопутствующих заболеваний из базы данных было идентифицировано 932 606 детей-кандидатов AT-, которые выполнили требование 2-летнего наблюдения. Использование жадного алгоритма выбора с целевым соотношением двух детей AT- для каждого ребенка AT + предоставило 27 012 детей AT-, которые были успешно сопоставлены с детьми AT + по возрасту (рисунок S1), полу, домашнему местоположению (таблица 1) и географическому положению резиденция. Только диагностические коды аденотонзиллярной гипертрофии, аденотонзиллита, апноэ во сне, храпа и нарушения сна были значительно выше в группе АТ + (Таблица 1).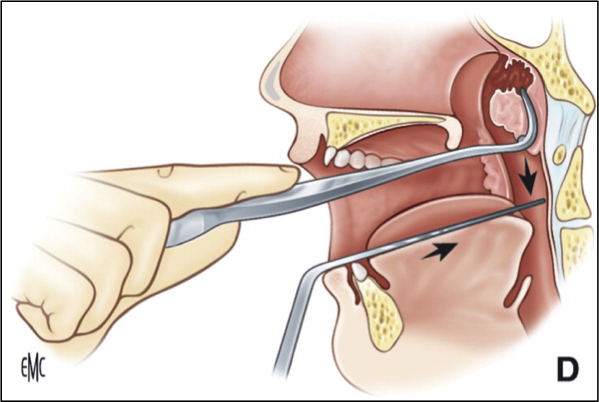
Частота эпизодов AAE и ASA значительно снизилась у детей с AT + после AT, в то время как такая частота лишь немного снизилась у детей с AT- в период между первым и вторым годом наблюдения. Действительно, частота AAE была снижена с 2243 до AT до 1566 после AT у детей с AT + по сравнению с 3403 в первый год и 3336 во второй год у детей с AT- (30% против 2% снижения относительного риска. ; р <0,0001; таблица 2). Аналогичным образом, частота АСК снизилась у детей с АТ + с 562 до АТ до 349 после АТ по сравнению с 837 в первый год и 778 во второй год у детей с АТ- (38% против 7% снижения относительного риска; р <0.0001) (таблица 2). При сравнении каждого первичного результата в отдельности, значительное снижение, связанное с AT, произошло почти по всем исходам (Таблица S1). Когда количество эпизодов было нормализовано на 1000 детей, частота AAE и ASA была выше у детей в группе AT + до AT, чем в группе AT- в первый год наблюдения (рис. 2A и 2B). Однако в течение 1 года после AT частота AAE и ASA у детей с AT + достигла уровней, аналогичных таковым у детей с AT- на второй год наблюдения. Общее снижение AAE и ASA (т. Е. 1 год после AT минус 1 год до AT) среди детей с AT + наблюдалось во всем возрастном спектре (рис. 2C и 2D).
Общее снижение AAE и ASA (т. Е. 1 год после AT минус 1 год до AT) среди детей с AT + наблюдалось во всем возрастном спектре (рис. 2C и 2D).
Рисунок 2. Годовая частота первичных исходов астмы (обострение астмы и острый астматический статус).
Ежегодная заболеваемость AAE (A) и ASA (B), выраженная на 1000 детей. Красные столбцы представляют 1 год до AT у детей AT + или первый год наблюдения у детей AT-; зеленые столбцы представляют 1 год после AT или второй год наблюдения.Разница в годовом уровне заболеваемости AAE (C) и ASA (D) рассчитывается путем вычитания заболеваемости в течение 1 года до AT (или первого года наблюдения у детей AT-) из заболеваемости в течение 1 года после AT ( или второй год наблюдения у детей с AT-). Черные кружки представляют группу AT +, а белые квадраты – группу AT-. Все планки погрешностей представляют собой доверительные интервалы 95-го процентиля для выборки.
https://doi.org/10.1371/journal.pmed.1001753.g002
Кроме того, наблюдалось статистически значимое сокращение количества медицинских кодов для острого бронхоспазма, хрипов, использования спирометрии и продолжительной ингаляционной терапии в течение первого часа при AT + дети, следующие за AT, по сравнению с соответствующими подобранными детьми AT- на аналогичном втором году наблюдения (Таблица 3; Рисунок 3). Однако частота кодирования эндотрахеальной интубации не различалась между двумя группами.
Однако частота кодирования эндотрахеальной интубации не различалась между двумя группами.
Рисунок 3. Годовая частота вторичных исходов астмы, выраженная на 1000 детей.
Красные столбцы представляют 1 год до АТ у детей с АТ + или первый год наблюдения у детей с АТ-; зеленые столбцы представляют 1 год после AT или второй год наблюдения. Все планки погрешностей представляют собой доверительные интервалы 95-го процентиля для выборки. (A) Годовое количество кодов выставления счетов при остром бронхоспазме, хрипах и интубации.(B) Годовое количество кодов выставления счетов для спирометрии и непрерывной ингаляции в течение первого часа.
https://doi.org/10.1371/journal.pmed.1001753.g003
Информация о возмещении стоимости аптек в базе данных MarketScan содержит данные о количестве повторных рецептурных препаратов в течение периода исследования, а также о количестве детей, получающих конкретный рецепт. Мы решили изучить оба показателя, поскольку у некоторых детей, особенно с плохо контролируемой астмой, в течение 2-летнего периода могли быть повторно выписаны многочисленные рецепты.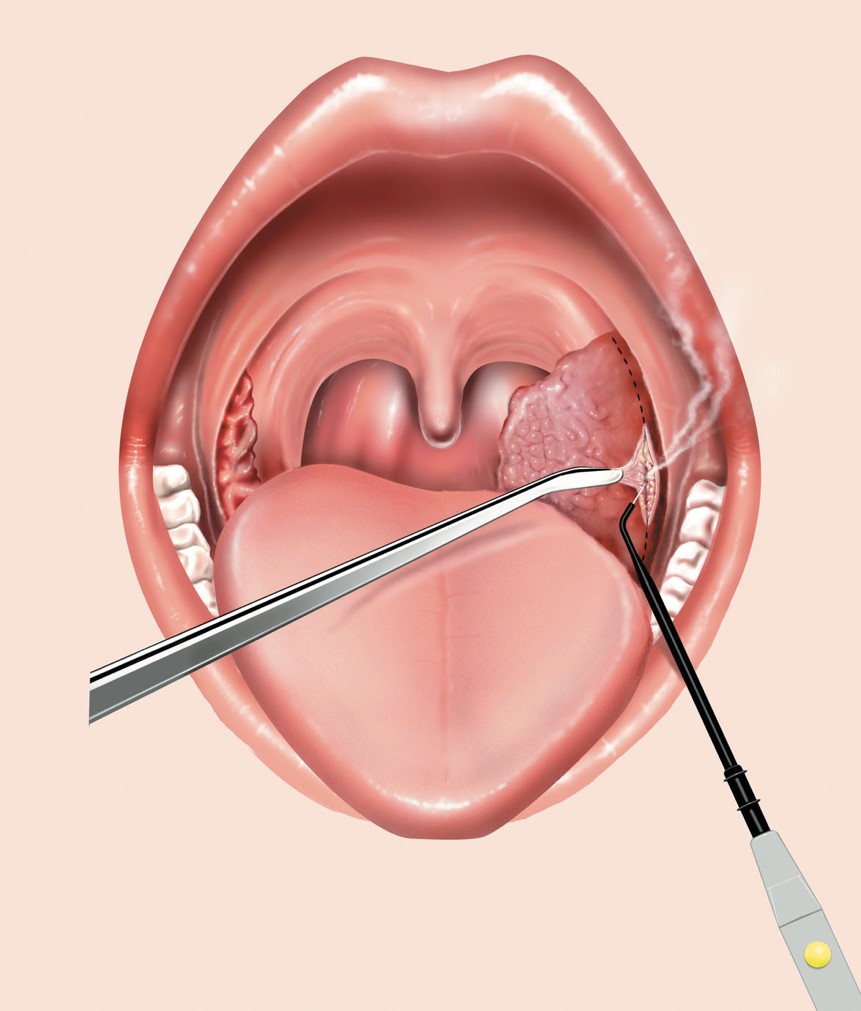 Что касается пополнения рецептурных препаратов, то по сравнению с детьми с АТ-, дети с АТ +, перенесшие АТ, значительно снизили количество выписанных рецептов по большинству классов в течение 1 года после АТ. Количество рецептурных добавок бронходилататоров сократилось на 16,7%, для ингаляционных кортикостероидов – на 21,5%, а для антагонистов лейкотриеновых рецепторов – на 13,4% (таблица 4). Однако не было снижения количества рецептурных добавок комбинированных ингаляционных кортикостероидов / агонистов β 2 длительного действия, обычно предназначенных для детей с тяжелой астмой, в то время как для детей с AT- было 20 случаев.Увеличение количества таких рецептов на 1% (таблица 4).
Что касается пополнения рецептурных препаратов, то по сравнению с детьми с АТ-, дети с АТ +, перенесшие АТ, значительно снизили количество выписанных рецептов по большинству классов в течение 1 года после АТ. Количество рецептурных добавок бронходилататоров сократилось на 16,7%, для ингаляционных кортикостероидов – на 21,5%, а для антагонистов лейкотриеновых рецепторов – на 13,4% (таблица 4). Однако не было снижения количества рецептурных добавок комбинированных ингаляционных кортикостероидов / агонистов β 2 длительного действия, обычно предназначенных для детей с тяжелой астмой, в то время как для детей с AT- было 20 случаев.Увеличение количества таких рецептов на 1% (таблица 4).
При изучении количества детей, выполнивших различные рецепты на астму после нормализации на 1000 детей (рис. 4A), очевидно, что до AT, большему количеству детей AT + требовались рецепты на бронходилататоры, ингаляционные кортикостероиды и антагонисты лейкотриеновых рецепторов, а также количество детей с AT +, нуждающихся в этой терапии, снизилось до уровней, аналогичных таковым для детей с AT- после AT.
Рисунок 4.Годовое количество детей, пользующихся рецептурными препаратами для лечения астмы.
(A) Годовое количество детей, использующих различные методы лечения астмы, в расчете на 1000 детей. Сплошные красные столбцы: AT + группа 1 y до AT; сплошные зеленые столбцы: AT + группа 1 y после AT. Полоски с красными полосками: группа AT – первый год наблюдения; зеленые полосатые столбцы: группа AT- на второй год наблюдения. (B) Годовое количество детей, принимающих системные кортикостероиды, в расчете на 1000 детей. (C) Разница в количестве детей, выписывающих рецепт на бронходилататор, за вычетом числа в течение 1 года до AT (или первого года наблюдения в группе AT-) из числа в течение 1 года после AT (или второй год наблюдения).Черные кружки представляют средние значения группы AT +, а белые квадраты представляют средние значения группы AT-. (D) Разница в количестве детей, выписывающих рецепт на системную терапию кортикостероидами, за вычетом числа в течение 1 года до AT (или первого года наблюдения в группе AT-) из числа в течение 1 года после AT. (или второй год наблюдения). Черные кружки представляют группу AT +, а белые квадраты представляют группу AT-. Все планки погрешностей представляют собой доверительные интервалы 95-го процентиля для выборки.БД, бронходилататор; ICS, ингаляционный кортикостероид; ICS / LABA, ингаляционный кортикостероид с агонистом β 2 длительного действия; LTRA, антагонист лейкотриеновых рецепторов.
(или второй год наблюдения). Черные кружки представляют группу AT +, а белые квадраты представляют группу AT-. Все планки погрешностей представляют собой доверительные интервалы 95-го процентиля для выборки.БД, бронходилататор; ICS, ингаляционный кортикостероид; ICS / LABA, ингаляционный кортикостероид с агонистом β 2 длительного действия; LTRA, антагонист лейкотриеновых рецепторов.
https://doi.org/10.1371/journal.pmed.1001753.g004
Число повторных назначений системных кортикостероидов, которые могли указывать на обострение астмы, было заметно снижено у детей с AT + после AT по сравнению с аналогичным вторым годом лечения. наблюдение за детьми с AT- (23,7% против снижения на 7,3%; p = 0.003) (таблица 4). При изучении количества детей, нуждающихся в системных кортикостероидах после нормализации данных на 1000 детей (Рисунок 4B), большая часть детей с AT +, чем дети с AT-, нуждалась в системных кортикостероидах в течение года до AT / первого года наблюдения, но после AT, системное использование кортикостероидов детьми AT + достигло уровня, аналогичного таковому у детей AT-, на второй год наблюдения. Наконец, оценка разницы в количестве детей, получающих рецепты на терапию бронходилататорами или системными кортикостероидами (рис. 4C и 4D, соответственно) от года до АТ до года после АТ, показала, что уменьшение количества бронходилататоров после лечения. AT постоянно присутствовал во всех возрастах у детей с AT +, в то время как снижение системных кортикостероидов у детей с AT + наблюдалось в основном у детей младше 10 лет.
Наконец, оценка разницы в количестве детей, получающих рецепты на терапию бронходилататорами или системными кортикостероидами (рис. 4C и 4D, соответственно) от года до АТ до года после АТ, показала, что уменьшение количества бронходилататоров после лечения. AT постоянно присутствовал во всех возрастах у детей с AT +, в то время как снижение системных кортикостероидов у детей с AT + наблюдалось в основном у детей младше 10 лет.
Число ARER и ARH также было значительно снижено после AT у детей AT + по сравнению с детьми AT- на втором году наблюдения (снижение на 25,6% против 0,0%; p <0,0001; и на 35,8% против 12,2%). ; p = 0,0025) (таблица 5). После нормализации числа детей на 1000 детей (Рисунок 5) частота тяжелой астмы, связанная с частотой ARER и ARH, была выше у детей с АТ + до АТ и улучшилась до уровней, сопоставимых с уровнями у детей с АТ- после АТ. .
Рисунок 5. Годовая частота обращений в отделения неотложной помощи по поводу астмы и госпитализаций по поводу астмы на 1000 детей.
(A) ARER и (B) ARH. Красные столбцы представляют 1 год до AT в группе AT + и первый год наблюдения в группе AT-; зеленые столбцы представляют 1 год после AT в группе AT + и второй год наблюдения в группе AT-. Все планки погрешностей представляют собой доверительные интервалы 95-го процентиля для выборки.
https: // doi.org / 10.1371 / journal.pmed.1001753.g005
Обсуждение
В этой большой выборке детей, страдающих астмой, застрахованных в частном порядке, мы изучили продольные данные и обнаружили, что у детей с астмой, но без других значимых сопутствующих заболеваний, AT ассоциировался со значительным уменьшением обострений астмы, а также со снижением приема специфических лекарств от астмы. заправки. Обоснование настоящего исследования состояло в том, чтобы изучить, приводит ли предлагаемое перекрытие двух часто встречающихся воспалительных состояний у детей, а именно астмы и СОАС, к взаимозависимым эффектам на тяжесть заболевания.Чтобы целенаправленно достичь нашей цели, мы предположили, что основным показанием для АТ у большинства детей в этой когорте являются симптомы СОАС, и существенные доказательства подтверждают это предположение [27].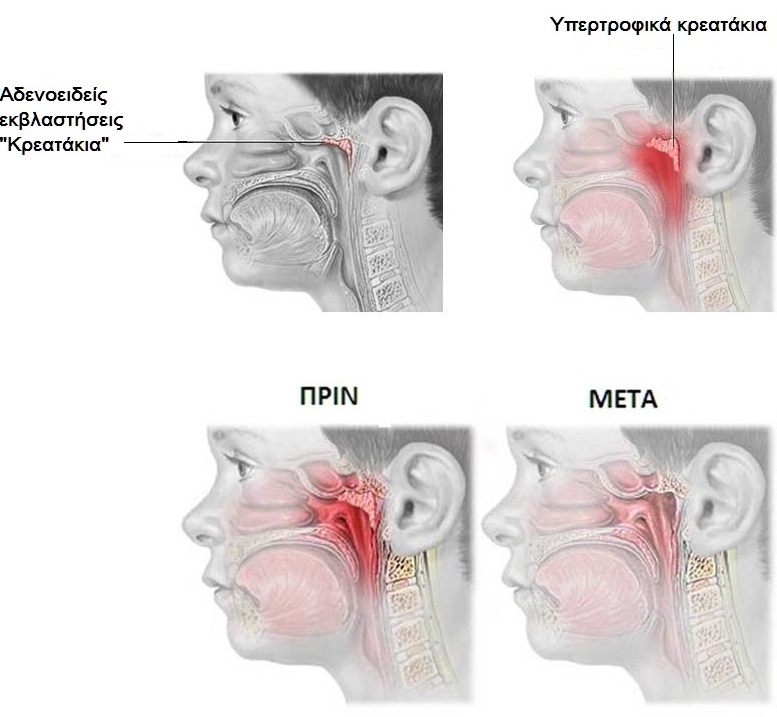 Соответственно, текущие результаты подтверждают возможность того, что наличие OSA усугубляет основную астму у детей, и что лечение OSA (через AT) может уменьшить тяжесть астмы и снизить потребность в более интенсивном использовании противоастматических препаратов. Однако для установления причинно-следственной связи необходимы проспективные исследования.
Соответственно, текущие результаты подтверждают возможность того, что наличие OSA усугубляет основную астму у детей, и что лечение OSA (через AT) может уменьшить тяжесть астмы и снизить потребность в более интенсивном использовании противоастматических препаратов. Однако для установления причинно-следственной связи необходимы проспективные исследования.
Перед тем, как мы обсудим возможные последствия текущих результатов, некоторые методологические вопросы заслуживают комментария. Мы полагаем, что использование кодов AT CPT обеспечивает достаточно надежный суррогатный индикатор наличия OSA, особенно с учетом того, что в течение периода, охватываемого исследованием, подавляющее большинство AT выполнялись для лечения OSA [27]. Мы сознательно использовали коды CPT для AT вместо кодов ICD-9-CM для OSA. Априорная оценка наших детей с АТ + и АТ- показала, что только 842 (6.2%) детей с АТ + и 159 (0,6%) детей с АТ- подвергались той или иной форме оценки нарушения дыхания во сне, как это было определено путем поиска конкретных кодов CPT для диагностических тестов сна (Таблица S4). Это наблюдение согласуется с предыдущими исследованиями, показывающими, что подавляющее большинство детей, перенесших АТ, вряд ли будут проходить формальное диагностическое полисомнографическое тестирование на ОАС [41], [42]. Чтобы охватить большую популяцию детей с ОАС, получавших лечение АТ, у которых не проводилось диагностическое тестирование, было исключено подтверждение ОАС путем одновременного использования кодов СРТ диагностики сна.Учитывая вековые тенденции, согласно которым ОАС является основным показанием для АТ у 80% детей [27], мы предполагаем, что большинство детей в нашем исследовании перенесли АТ по поводу симптомов ОАС. Несмотря на недостаточность диагностической полисомнографии в группе AT +, у 27% детей действительно было страховое требование на диагностический код апноэ во сне, храпа или нарушения сна, а у 44% детей было страховое требование на аденотонзиллярную гипертрофию во время 1- y период до операции. Лишь 23% детей имели изолированное страхование хронического тонзиллита и аденоидита (Таблица 1).
Это наблюдение согласуется с предыдущими исследованиями, показывающими, что подавляющее большинство детей, перенесших АТ, вряд ли будут проходить формальное диагностическое полисомнографическое тестирование на ОАС [41], [42]. Чтобы охватить большую популяцию детей с ОАС, получавших лечение АТ, у которых не проводилось диагностическое тестирование, было исключено подтверждение ОАС путем одновременного использования кодов СРТ диагностики сна.Учитывая вековые тенденции, согласно которым ОАС является основным показанием для АТ у 80% детей [27], мы предполагаем, что большинство детей в нашем исследовании перенесли АТ по поводу симптомов ОАС. Несмотря на недостаточность диагностической полисомнографии в группе AT +, у 27% детей действительно было страховое требование на диагностический код апноэ во сне, храпа или нарушения сна, а у 44% детей было страховое требование на аденотонзиллярную гипертрофию во время 1- y период до операции. Лишь 23% детей имели изолированное страхование хронического тонзиллита и аденоидита (Таблица 1).
Кроме того, диагностика астмы особенно проблематична у детей младшего возраста, учитывая их ограниченные возможности участвовать в диагностических исследованиях функции легких, включая метахолин или бронхиальные провокационные тесты с физической нагрузкой. Более того, хрипы, вызванные вирусами в раннем детстве, часто ошибочно называют астмой. Чтобы частично преодолеть это ограничение, мы отдельно проанализировали детей до 6 лет и детей старшего возраста (Таблица 6). Связь между AT и улучшением исходов астмы осталась практически неизменной по сравнению с анализом, в который были включены все дети независимо от возраста.
Несмотря на проблемы, связанные с правильным определением диагноза СОАС и астмы с использованием базы данных MarketScan, хорошо известно, что сходство между астмой и СОАС у детей весьма обширно. Действительно, оба заболевания считаются воспалительными заболеваниями дыхательных путей, а также системными воспалительными заболеваниями слабой степени [20], [43], [44]. Астма и СОАС также имеют общие факторы риска, такие как аллергический ринит, ожирение, воздействие табачного дыма, частые респираторные инфекции и афроамериканская раса [45], [46].Кроме того, ринит, обычно связанный с СОАС, также считается предвестником астмы [47]. Связь аллергического ринита как с СОАС, так и с астмой предполагает биологическое правдоподобие идеи о том, что СОАС связан с астмой, и предполагает, что при лечении ОАС АТ потенциально улучшает астматический статус за счет снижения бремени аллергических заболеваний и воспалительных заболеваний верхних конечностей. дыхательные пути. Более того, сезонные колебания ОАС у детей очень похожи на сезонные колебания астматического статуса [48] – [50].Таким образом, хотя это исследование поддерживает связь и никоим образом не подтверждает причинно-следственную связь, есть основания для поддержки биологически правдоподобной связи между астмой и аденотонзиллярной заболеваемостью, а именно СОАС.
Астма и СОАС также имеют общие факторы риска, такие как аллергический ринит, ожирение, воздействие табачного дыма, частые респираторные инфекции и афроамериканская раса [45], [46].Кроме того, ринит, обычно связанный с СОАС, также считается предвестником астмы [47]. Связь аллергического ринита как с СОАС, так и с астмой предполагает биологическое правдоподобие идеи о том, что СОАС связан с астмой, и предполагает, что при лечении ОАС АТ потенциально улучшает астматический статус за счет снижения бремени аллергических заболеваний и воспалительных заболеваний верхних конечностей. дыхательные пути. Более того, сезонные колебания ОАС у детей очень похожи на сезонные колебания астматического статуса [48] – [50].Таким образом, хотя это исследование поддерживает связь и никоим образом не подтверждает причинно-следственную связь, есть основания для поддержки биологически правдоподобной связи между астмой и аденотонзиллярной заболеваемостью, а именно СОАС.
Кроме того, относительно большое количество основанных на анкетах исследований, оценивающих симптомы астмы или наличие храпа, до сих пор подтверждают наличие связи между СОАС и повторяющимся хрипом и / или астмой во многих регионах и штатах [10], [30 ] – [39]. Несмотря на ограничения таких анкетных опросов, по-видимому, существует эффект, зависящий от степени тяжести, в результате чего более тяжелое СОАС связано с более плохим контролем астмы [11].Хотя для доказательства причинно-следственной связи между ОАС и астмой необходимы рандомизированные контролируемые исследования, настоящие результаты являются убедительным аргументом в пользу таких исследований, учитывая предполагаемые улучшения, которые произошли в использовании медицинской помощи, связанной с астмой, после АТ.
Несмотря на ограничения таких анкетных опросов, по-видимому, существует эффект, зависящий от степени тяжести, в результате чего более тяжелое СОАС связано с более плохим контролем астмы [11].Хотя для доказательства причинно-следственной связи между ОАС и астмой необходимы рандомизированные контролируемые исследования, настоящие результаты являются убедительным аргументом в пользу таких исследований, учитывая предполагаемые улучшения, которые произошли в использовании медицинской помощи, связанной с астмой, после АТ.
Текущие результаты подтверждают выводы трех предыдущих исследований [12], [51], [52]. Сайто и его коллеги [51] сообщили, что у 25 пациентов с астмой AT улучшила симптомы астмы у 88%, при этом 60% детей смогли отказаться от всех своих методов лечения астмы, а 28% смогли отказаться от некоторых из них [51].В ретроспективном исследовании 93 детей, страдающих астмой, АТ ассоциировалась со значительным сокращением лечения астмы, включая кортикостероиды, и с улучшением показателей астмы [52]. Наконец, Kheirandish-Gozal и его коллеги [12] продемонстрировали в проспективном исследовании, что AT для полисомнографически продемонстрированного OSA была связана с уменьшением симптомов и использованием спасательной ингаляционной терапии у 35 детей с плохо контролируемой астмой, а также сообщили о значительных улучшениях легочной функции после AT.Однако эти три исследования включали небольшие размеры выборки и короткие периоды наблюдения, что явно ограничивает их обобщаемость [12], [51], [52]. Ни в одном из этих исследований не сравнивали детей с астмой, перенесших АТ, с группой детей с астмой, которые не подвергались АТ, что является важной проблемой, поскольку улучшение астматического статуса, наблюдаемое после АТ в этих трех исследованиях, также может быть связано с сезонными колебаниями или связано с спонтанное улучшение контроля над астмой с течением времени по мере взросления [40].Чтобы устранить эти ограничения, в наше исследование была включена очень большая выборка детей с астмой, имеющих частную страховку, которые перенесли AT, по сравнению с детьми с астмой, которые не перенесли AT. Кроме того, мы воспользовались базой данных MarketScan, которая включает особенности использования ресурсов здравоохранения с течением времени для наших продольных сравнений. Хотя база данных предоставляет информацию о большой выборке детей, застрахованных в частном порядке, она не включает никаких данных о большой группе незастрахованных детей или о детях, получающих медицинские услуги через систему государственного медицинского страхования, такую как Medicaid.С другой стороны, наши данные исключают смешивающий эффект отсутствия доступа к медицинскому обслуживанию, поскольку все дети, включенные в нашу когорту, были застрахованы в частном порядке.
Наше исследование имеет несколько дополнительных ограничений, которые в первую очередь присущи анализу больших административных баз данных. Некоторые из наших результатов были полностью основаны на практике выставления счетов врачам. Хотя существует вероятность ошибки кодирования или предвзятости в сообщении, нет оснований предполагать, что такие ошибки или предубеждения различаются среди детей AT + и AT-.Кроме того, включение данных о пополнении рецептов в качестве дополнительного показателя результатов в этом исследовании обеспечивает дополнительные объективные результаты, которые не зависят от практики выставления счетов врачам. Как упоминалось ранее, база данных MarketScan не предоставляет информацию об этнической принадлежности детей. Расовые различия в использовании медицинских услуг очень важны для борьбы с астмой [53], [54]. Кроме того, не было данных о статусе ожирения, и поэтому мы не могли контролировать индекс массы тела, еще один важный фактор риска распространенности и тяжести астмы [7], [55].Мы признаем, что раса и ожирение являются важными смешивающими переменными для астматического статуса, а отсутствие данных как о расе, так и о статусе ожирения представляет собой важное ограничение, особенно в отношении нашего отбора подходящих контрольных детей с астмой, которые не перенесли AT. Несмотря на это ограничение, мы считаем, что сопоставление домашнего местоположения ребенка и географического положения с уровнем округа проживания – суррогатом социально-экономического статуса ребенка – может помочь минимизировать любые потенциальные расхождения в статусе расы и ожирения между двумя группами ( Таблица 1) [56].Хотя наш набор данных включал детей, которые получали услуги до 2010 года, мы не ожидаем каких-либо изменений в связи между AT и астмой с 2010 года.
Несмотря на ограничения исследования, с использованием большой выборки тщательно отобранных детей с астмой, перенесших АТ, мы продемонстрировали, что АТ была связана со снижением тяжести астмы и улучшением контроля. Более того, связанные с астмой исходы у детей после AT были сравнимы с таковыми у детей с астмой, которые не перенесли AT.Хотя недавние данные показывают, что наиболее частой причиной АТ в США является ОАС [27], важно признать, что эта часто выполняемая операция сопряжена с риском. Заболеваемость может варьироваться от относительно небольшого кровотечения и обезвоживания до более серьезных осложнений, включая аноксическое повреждение мозга и смерть [57], [58].
Таким образом, наши результаты предоставляют дополнительные доказательства того, что AT связан с улучшением контроля астмы, и предполагают, что OSA также связан с тяжестью астмы у этих детей.Необходимы дальнейшие исследования, чтобы лучше выяснить пути, связывающие ОАС с астмой, чтобы установить биологическое правдоподобие и, наконец, установить критерии для идентификации тех детей с астмой, у которых с наибольшей вероятностью разовьется ОАС и которые потенциально могут получить пользу от АТ.
Дополнительная информация
Рисунок S1.
Возрастное распределение групп AT + и AT−. Дети из совпадающей группы AT- были отобраны с использованием соотношения 2: 1; следовательно, в каждой возрастной точке ожидается удвоение в группе AT- (зеленые столбцы) для соответствующей группы AT + (красные столбцы).
https://doi.org/10.1371/journal.pmed.1001753.s002
(TIF)
Благодарности
Авторы хотят поблагодарить Кристофера Литтла из Центра здравоохранения и социальных наук Чикагского университета за его поддержку в доступе к базе данных MarketScan.
Вклад авторов
Эксперименты задумал и разработал: RB DG BM. Проведены эксперименты: РБ БХК. Проанализированы данные: RB BHC BM DG. Предоставленные реагенты / материалы / инструменты анализа: RB BHC.Написал первый черновик рукописи: РБ. Написал статью: РБ ДГ БМ. Критерии авторства ICMJE прочитаны и выполнены: RB BHC DG BM. Согласен с результатами и выводами рукописи: RB BHC DG BM. Собранные данные: РБ БХК БМ. Участвовал в интерпретации данных и подготовке рукописи: RB BHC DG BM. Наблюдает за всеми анализами и берет на себя полную ответственность за работу в целом, включая дизайн исследования, доступ к данным и решение представить и опубликовать рукопись: RB BM. Старший автор: Б.М.
Ссылки
- 1.Центры по контролю и профилактике заболеваний Национальный центр статистики здравоохранения (2011 г.) Необработанные данные национального опроса в области здравоохранения, 2011 г. Анализ, проведенный Отделом исследований и санитарного просвещения Американской ассоциации легких с использованием программного обеспечения SPSS и SUDAAN. Атланта (Джорджия): Центры по контролю и профилактике заболеваний.
- 2. Центры по контролю и профилактике заболеваний Национальный центр статистики здравоохранения (2010 г.) Национальное обследование выписки из больниц, 1995–2010 гг. Анализ, проведенный Отделом исследований и санитарного просвещения Американской ассоциации легких с использованием программного обеспечения SPSS.Атланта (Джорджия): Центры по контролю и профилактике заболеваний.
- 3. Центры по контролю и профилактике заболеваний Национальный центр статистики здравоохранения (2010 г.) Обследование амбулаторной медицинской помощи национальных больниц, 2010 г. Анализ, проведенный Отделом исследований и санитарного просвещения Американской ассоциации легких с использованием программного обеспечения SPSS. Атланта (Джорджия): Центры по контролю и профилактике заболеваний.
- 4. Барнетт С.Б., Нурмагамбетов Т.А. (2011) Стоимость астмы в США: 2002–2007 гг.J Allergy Clin Immunol 127: 145–152.
- 5. Блейк К., Тиг WG (2013) Гастроэзофагеальная рефлюксная болезнь и детская астма. Curr Opin Pulm Med 19: 24–29.
- 6. Harding SM, Richter JE (1997) Роль гастроэзофагеального рефлюкса при хроническом кашле и астме. Сундук 111: 1389–1402.
- 7. Фигероа-Муньос Дж. И., Чинн С., Рона Р. Дж. (2001) Связь между ожирением и астмой у детей 4–11 лет в Великобритании. Грудь 56: 133–137.
- 8.Людер Э., Мельник Т.А., ДиМайо М. (1998) Связь избыточного веса с более выраженными симптомами астмы у чернокожих и латиноамериканских детей в центральной части города. J Pediatr 132: 699–703.
- 9. Gennuso J, Epstein LH, Paluch RA, Cerny F (1998) Взаимосвязь между астмой и ожирением у детей и подростков из числа городских меньшинств. Arch Pediatr Adolesc Med 152: 1197–1200.
- 10. Desager KN, Nelen V, Weyler JJ, De Backer WA (2005) Нарушение сна и дневные симптомы у детей школьного возраста с хрипом.J Sleep Res 14: 77–82.
- 11. Рамагопал М., Мехта А., Робертс Д.В., Вольф Дж.С., Тейлор Р.Дж. и др. (2009) Астма как предиктор обструктивного апноэ во сне у городских афроамериканских детей. J Asthma 46: 895–899.
- 12. Kheirandish-Gozal L, Dayyat EA, Eid NS, Morton RL, Gozal D (2011) Обструктивное апноэ сна у плохо контролируемых астматических детей: эффект аденотонзиллэктомии. Pediatr Pulmonol 46: 913–918.
- 13. Росс К.Р., Сторфер-Иссер А., Харт М.А., Киблер А.М., Рюшман М. и др.(2012) Нарушение дыхания во сне связано с тяжестью астмы у детей. J Pediatr 160: 736–742.
- 14. Хейрандиш-Гозал Л., Гозал Д. (2012) Ожирение, астма и нарушение дыхания во сне. J Pediatr 160: 713–714.
- 15. Али NJ, Pitson DJ, Stradling JR (1993) Храп, нарушение сна и поведение у детей 4–5 лет. Arch Dis Child 68: 360–366.
- 16. Gislason T, Benediktsdottir B (1995) Храп, эпизоды апноэ и ночная гипоксемия у детей от 6 месяцев до 6 лет.Эпидемиологическое исследование нижней границы распространенности. Сундук 107: 963–966.
- 17. Montgomery-Downs HE, O’Brien LM, Holbrook CR, Gozal D (2004) Храп и нарушение дыхания во сне у маленьких детей: субъективные и объективные корреляты. Сон 27: 87–94.
- 18. Маркус К.Л., Макколли С.А., Кэрролл Д.Л., Лафлин Г.М., Смит П.Л. и др. (1994) Раздавленность верхних дыхательных путей у детей с синдромом обструктивного апноэ во сне. J Appl Physiol 77: 918–924.
- 19.Аренс Р., Маркус К.Л. (2004) Патофизиология обструкции верхних дыхательных путей: перспективы развития. Сон 27: 997–1019.
- 20. Goldbart AD, Krishna J, Li RC, Serpero LD, Gozal D (2006) Медиаторы воспаления в конденсате выдыхаемого воздуха у детей с синдромом обструктивного апноэ во сне. Сундук 130: 143–148.
- 21. Ким Дж., Бхаттачарджи Р., Дайят Э., Сноу А.Б., Кхейрандиш-Гозал Л. и др. (2009) Повышенная клеточная пролиферация и воспалительные цитокины в миндалинах у детей с синдромом обструктивного апноэ во сне.Pediatr Res 66: 423–428.
- 22. Бхаттачарджи Р., Ким Дж., Хейрандиш-Гозал Л., Гозал Д. (2011) Ожирение и синдром обструктивного апноэ во сне у детей: рассказ о воспалительных каскадах. Pediatr Pulmonol 46: 313–323.
- 23. Маркус К.Л., Брукс Л.Дж., Дрейпер К.А., Гозал Д., Халбауэр А.С. и др. (2012) Диагностика и лечение синдрома обструктивного апноэ сна у детей. Педиатрия 130: 576–584.
- 24. Бхаттачарджи Р., Хейрандиш-Гозал Л., Спруит К., Митчелл Р. Б., Промчиарак Дж. И др.(2010) Результаты аденотонзиллэктомии в лечении обструктивного апноэ сна у детей: многоцентровое ретроспективное исследование. Am J Respir Crit Care Med 182: 676–683.
- 25. Маркус К.Л., Мур Р.Х., Розен С.Л., Джордани Б., Гаретц С.Л. и др. (2013) Рандомизированное исследование аденотонзиллэктомии при апноэ сна у детей. N Engl J Med 368: 2366–2376.
- 26. Gozal D, Serpero LD, Sans Capdevila O, Kheirandish-Gozal L (2008) Системное воспаление у детей без ожирения с обструктивным апноэ во сне.Sleep Med 9: 254–259.
- 27. Эриксон Б.К., Ларсон Д.Р., Сент-Совер Дж. Л., Меверден Р. А., Орвидас Л. Дж. (2009) Изменения в частоте и показаниях к тонзиллэктомии и аденотонзиллэктомии, 1970–2005. Otolaryngol Head Neck Surg 140: 894–901.
- 28. Mitchell RB, Pereira KD, Friedman NR (2006) Нарушение дыхания во сне у детей: обзор современной практики. Ларингоскоп 116: 956–958.
- 29. Гозал Д. (2010) ОАС у детей: аргумент в пользу «единства, мы стоим» на пути дыхания.Pediatr Pulmonol 45: 1151–1152.
- 30. Verhulst SL, Vekemans K, Ho E, Aerts L, Jacobs S и др. (2007) Связано ли свистящее дыхание со снижением качества сна у детей Шри-Ланки? Анкетное исследование. Педиатр Пульмонол 42: 579–583.
- 31. Валерий ПК, Мастерс И.Б., Чанг А.Б. (2004) Храп и его связь с астмой у детей коренных народов, проживающих в районе Торресова пролива и Северного полуострова. J Paediatr Child Health 40: 461–465.
- 32. Teculescu DB, Caillier I, Perrin P, Rebstock E, Rauch A (1992) Храп у французских дошкольников.Педиатр Пульмонол 13: 239–244.
- 33. Редлайн С., Тишлер П.В., Шлюхтер М., Эйлор Дж., Кларк К. и др. (1999) Факторы риска нарушения дыхания во сне у детей. Связь с ожирением, расой и респираторными проблемами. Am J Respir Crit Care Med 159: 1527–1532.
- 34. Маршалл Н.С., Алмквист С., Грюнштейн Р.Р., Маркс Г.Б. (2007) Исследование профилактики астмы у детей (2007). Предикторы храпа у детей с ринитом в возрасте 5 лет. Pediatr Pulmonol 42: 584–591.
- 35. Лу Л.Р., Пит Дж. К., Салливан К.Э. (2003) Храп у детей дошкольного возраста: распространенность и связь с ночным кашлем и астмой. Сундук 124: 587–593.
- 36. Kaditis AG, Kalampouka E, Hatzinikolaou S, Lianou L, Papaefthimiou M, et al. (2010) Связь гипертрофии миндалин и храпа с хрипом в детстве. Педиатр Пульмонол 45: 275–280.
- 37. Эрсу Р., Арман А.Р., Сэйв Д., Карадаг Б., Каракоч Ф. и др. (2004) Распространенность храпа и симптомов нарушения дыхания во сне у детей начальной школы в Стамбуле.Сундук 126: 19–24.
- 38. Corbo GM, Fuciarelli F, Foresi A, De Benedetto F (1989) Храп у детей: связь с респираторными симптомами и пассивным курением. BMJ 299: 1491–1494.
- 39. Chng SY, Goh DY, Wang XS, Tan TN, Ong NB (2004) Храп и атопическое заболевание: сильная связь. Педиатр Пульмонол 38: 210–216.
- 40. Ко Ю.А., Сонг П.Х., Кларк Н.М. (2014) С возрастом уменьшается количество симптомов астмы у детей и количество обращений за медицинской помощью. Поправка на оценки.Анн Ам Торак Соц 11: 54–62.
- 41. Weatherly RA, Mai EF, Ruzicka DL, Chervin RD (2003) Идентификация и оценка обструктивного апноэ сна до аденотонзиллэктомии у детей: обзор моделей практики. Sleep Med 4: 297–307.
- 42. Friedman NR, Perkins JN, McNair B, Mitchell RB (2013) Современные модели практики при нарушении дыхания во сне у детей. Ларингоскоп 123: 1055–1058.
- 43. Gozal D, Capdevila OS, Kheirandish-Gozal L (2008) Метаболические изменения и системное воспаление при обструктивном апноэ сна у детей препубертатного возраста без ожирения и без ожирения.Am J Respir Crit Care Med 177: 1142–1149.
- 44. Gogate S, Katial R (2008) Детские биомаркеры при астме: оксид азота в выдыхаемом воздухе, эозинофилы мокроты и лейкотриен E4. Curr Opin Allergy Clin Immunol 8: 154–157.
- 45. Prasad B, Nyenhuis SM, Weaver TE (2014) Обструктивное апноэ во сне и астма: ассоциации и последствия лечения. Sleep Med Rev 18: 165–171.
- 46. Иоахимеску О.К., Теодореску М. (2013) Интеграция перекрытия обструктивного заболевания легких и обструктивного апноэ во сне: синдром OLDOSA.Респирология 18: 421–431.
- 47. Диксон А.Е. (2009) Риносинусит и астма: недостающее звено. Curr Opin Pulm Med 15: 19–24.
- 48. Van Dole KB, Swern AS, Newcomb K, Nelsen L (2009) Сезонные закономерности в использовании медицинских услуг и фармацевтические заявки на рецепты от астмы для детей дошкольного и школьного возраста. Ann Allergy Asthma Immunol 102: 198–204.
- 49. Sears MR (2008) Эпидемиология обострений астмы. J Allergy Clin Immunol 122: 662–668.
- 50. Гозал Д., Шата А., Накаяма М., Спруит К. (2011) Сезонная изменчивость нарушения дыхания во сне у детей. Pediatr Pulmonol 46: 581–586.
- 51. Сайто Х, Асакура К., Хата М., Катаура А., Моримото К. (1996) Влияет ли аденотонзиллэктомия на течение бронхиальной астмы и аллергии на нос? Acta Otolaryngol Suppl 523: 212–215.
- 52. Busino RS, Quraishi HA, Aguila HA, Montalvo E, Connelly P (2010) Влияние аденотонзиллэктомии на астму у детей.Ларингоскоп 120 (Приложение 4): S221.
- 53. Крокер Д., Браун С., Мооленаар Р., Мурман Дж., Бейли С. и др. (2009) Расовые и этнические различия в использовании лекарств от астмы и обращении за медицинской помощью: данные Национального исследования астмы. Сундук 136: 1063–1071.
- 54. Blixen CE, Havstad S, Tilley BC, Zoratti E (1999) Сравнение использования связанных с астмой медицинских услуг между афроамериканцами и европейцами, принадлежащими к организации по поддержанию здоровья (HMO). J Asthma 36: 195–204.
- 55. Gilliland FD, Berhane K, Islam T., McConnell R, Gauderman WJ, et al. (2003) Ожирение и риск впервые диагностированной астмы у детей школьного возраста. Am J Epidemiol 158: 406–415.
- 56. Юинг Р., Браунсон Р. К., Берриган Д. (2006) Взаимосвязь между разрастанием городов и массой молодежи США. Am J Prev Med 31: 464–474.
- 57. Стэтхэм М.М., Майер С.М. 3-й (2010) Осложнения аденотонзиллэктомии. Curr Opin Otolaryngol Head Neck Surg 18: 539–543.
- 58. Голдман Дж. Л., Боуг Р. Ф., Дэвис Л., Скиннер М. Л., Стахлер Р. Дж. И др. (2013) Смертность и серьезные осложнения после тонзиллэктомии: этиологические факторы и стратегии профилактики. Ларингоскоп 123: 2544–2553.

 ) имеет место деформация лицевого черепа (аденоидный тип лица).
) имеет место деформация лицевого черепа (аденоидный тип лица).
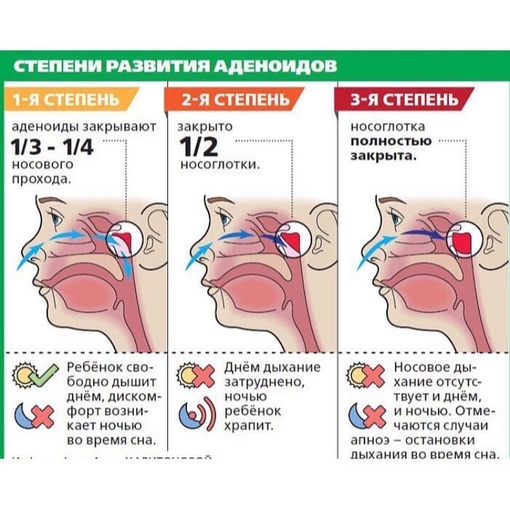
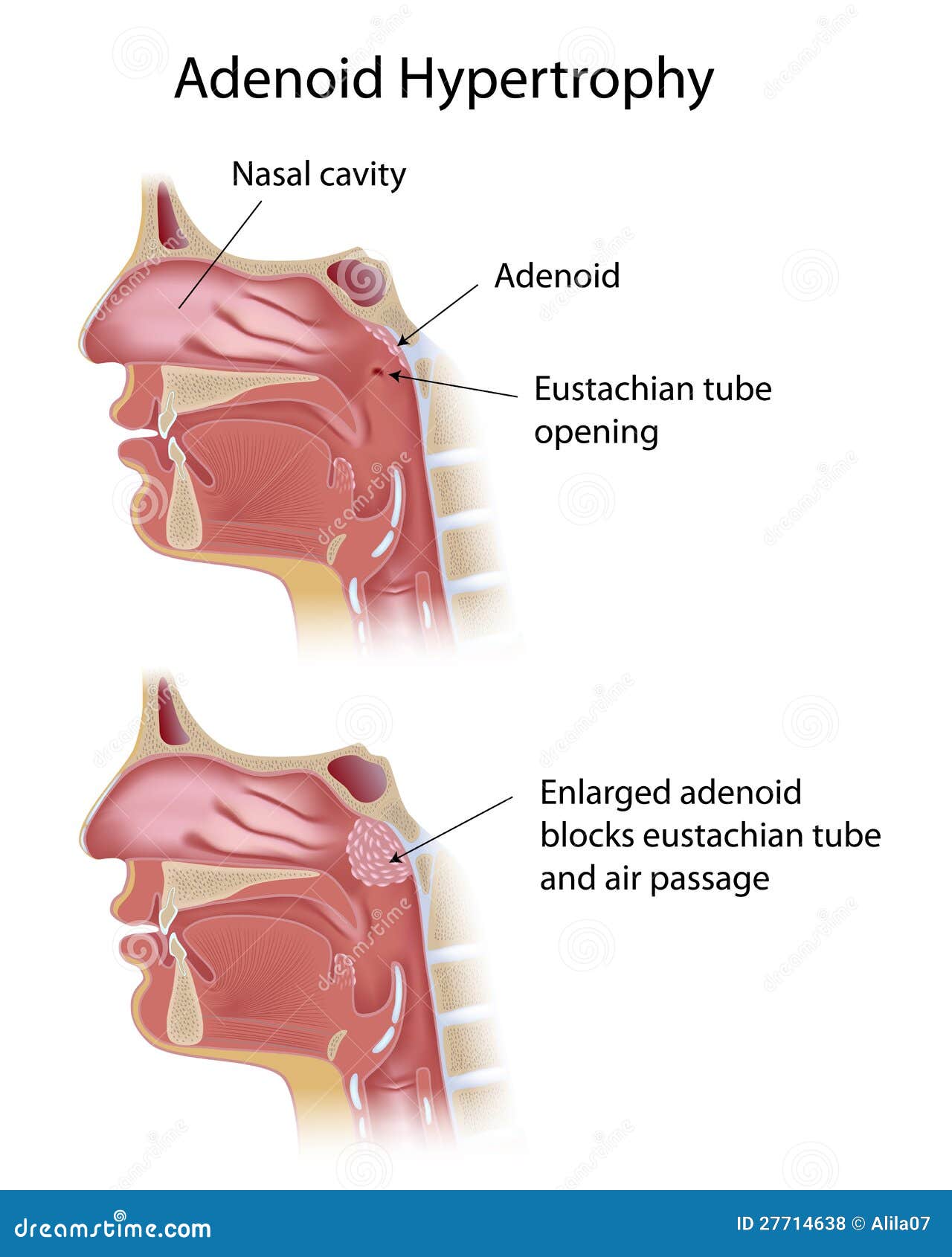
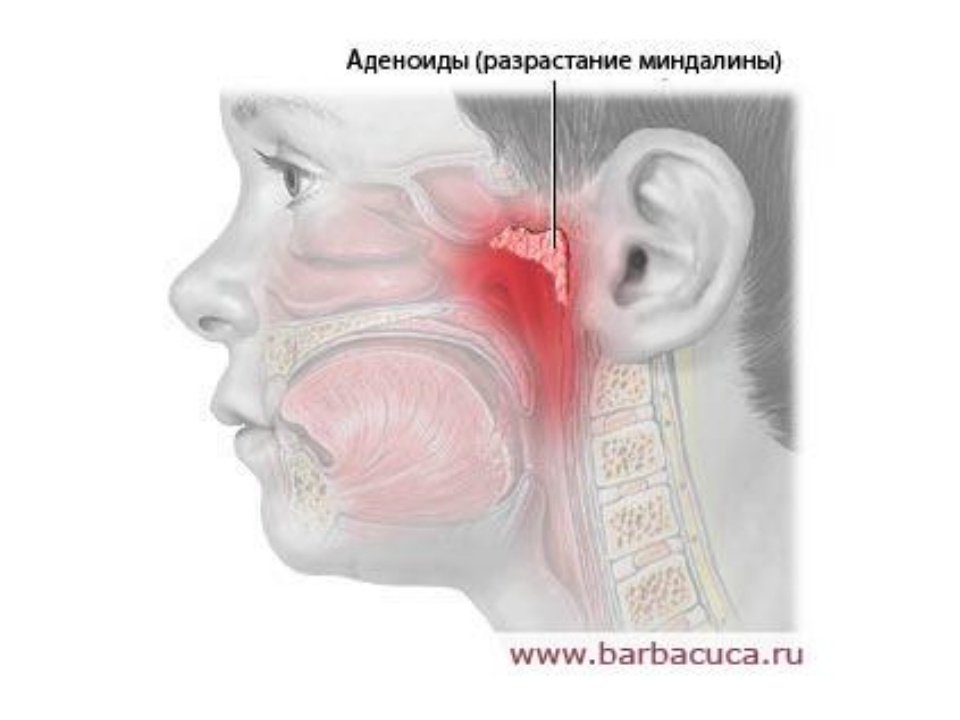
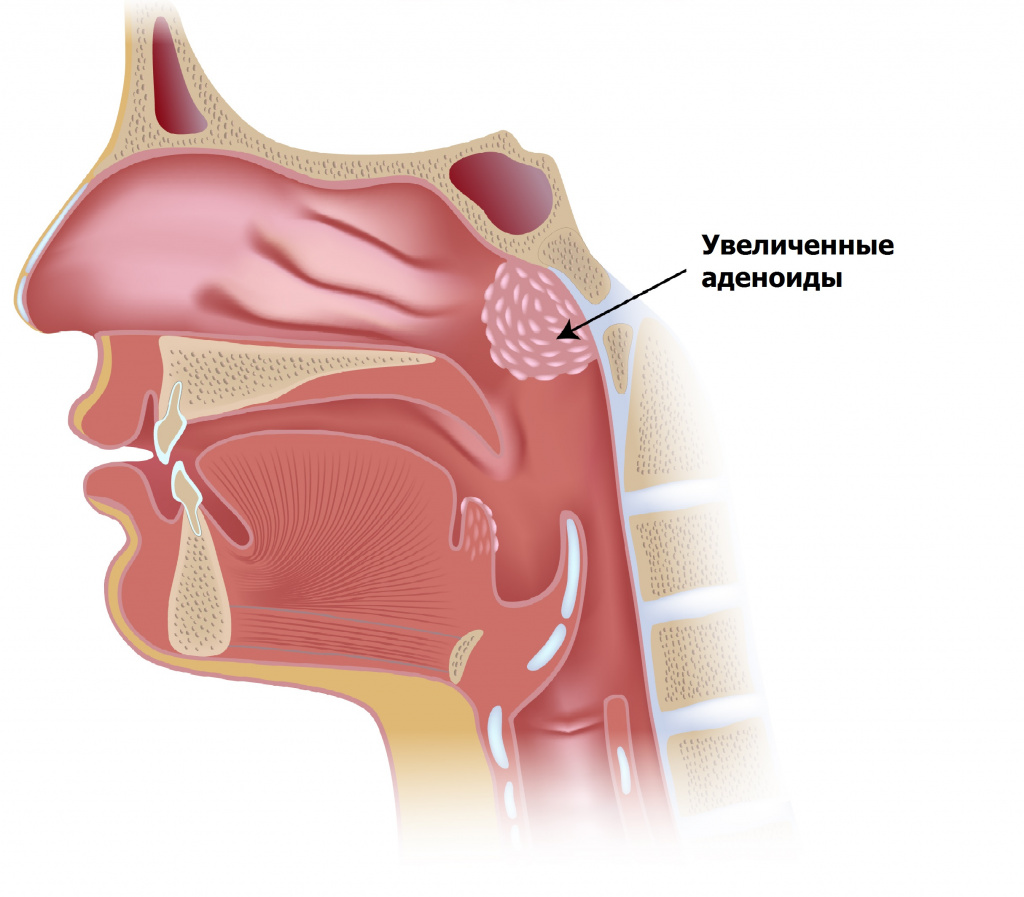 Увеличенная носоглоточная миндалина перекрывает устье слуховой трубы, затрудняя свободное прохождение воздуха в среднее ухо. В результате барабанная перепонка теряет свою подвижность, что отражается на слуховых ощущениях.
Увеличенная носоглоточная миндалина перекрывает устье слуховой трубы, затрудняя свободное прохождение воздуха в среднее ухо. В результате барабанная перепонка теряет свою подвижность, что отражается на слуховых ощущениях.
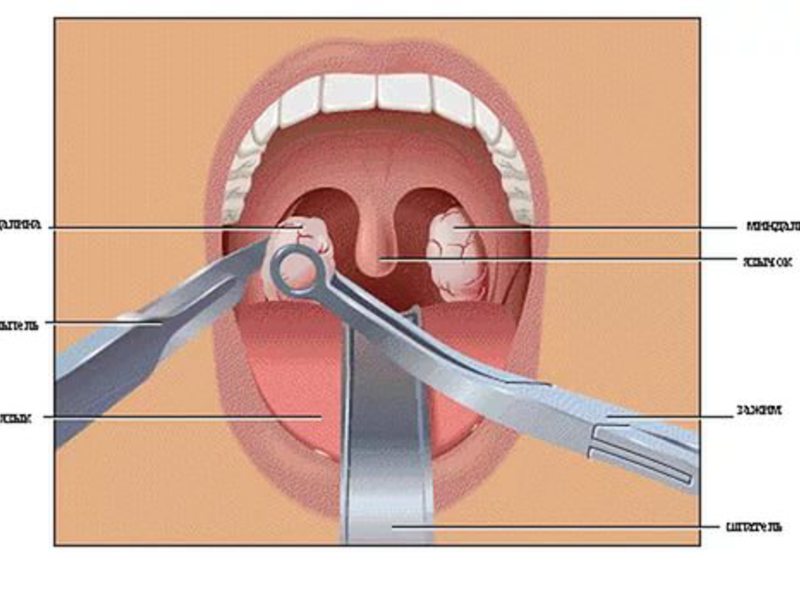 Поэтому ткань носоглоточной миндалины, как правило, находится в состоянии хронического воспаления. В ней получают «постоянную прописку» микробы и вирусы. Возникает так называемый очаг хронической инфекции, из которого микроорганизмы могут распространяться по всему организму. При хроническом аденоидите периодически наблюдаются обострения с подъемом температуры тела до 38−39 С.
Поэтому ткань носоглоточной миндалины, как правило, находится в состоянии хронического воспаления. В ней получают «постоянную прописку» микробы и вирусы. Возникает так называемый очаг хронической инфекции, из которого микроорганизмы могут распространяться по всему организму. При хроническом аденоидите периодически наблюдаются обострения с подъемом температуры тела до 38−39 С.
 При аденоидах кашель не имеет последствий. Никаких изменений в бронхах или в легких у больных не отмечается. Покашливание напрямую связано с раздражением нервных окончаний, находящихся в носоглотке, а также в задней стенке глотки. Поэтому считают, что такой кашель вызван рефлексами. Кашель в этом случае является симптомом аденоидов у больного. Очень часто врачи не замечают аденоидов и связывают появившийся у ребенка кашель с простудой или гриппом. Аденоидный кашель проходит при лечении самих аденоидов.
При аденоидах кашель не имеет последствий. Никаких изменений в бронхах или в легких у больных не отмечается. Покашливание напрямую связано с раздражением нервных окончаний, находящихся в носоглотке, а также в задней стенке глотки. Поэтому считают, что такой кашель вызван рефлексами. Кашель в этом случае является симптомом аденоидов у больного. Очень часто врачи не замечают аденоидов и связывают появившийся у ребенка кашель с простудой или гриппом. Аденоидный кашель проходит при лечении самих аденоидов.
 При этом происходит снижение иммунных сил организма и увеличение носоглоточных миндалин. Часто источниками патологии становятся паразиты или вирусы, например, Эпштейн-Бара.
При этом происходит снижение иммунных сил организма и увеличение носоглоточных миндалин. Часто источниками патологии становятся паразиты или вирусы, например, Эпштейн-Бара.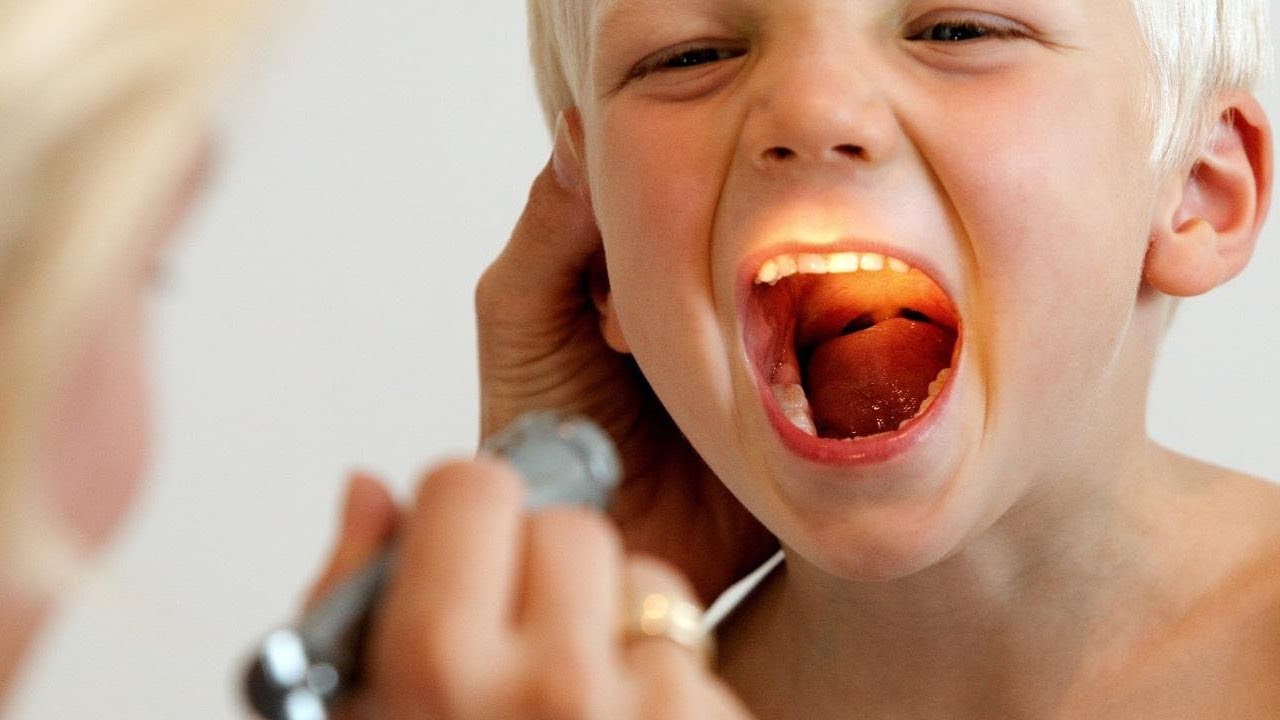 д.
д.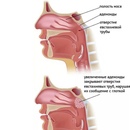 Чтобы принять файлы cookie с этого сайта, используйте кнопку «Назад» и примите файлы cookie.
Чтобы принять файлы cookie с этого сайта, используйте кнопку «Назад» и примите файлы cookie. У некоторых детей большие миндалины. Миндалины уменьшатся в размерах в возрасте от восьми до 12 лет. Само по себе это не является поводом для удаления миндалин в большинстве случаев.
У некоторых детей большие миндалины. Миндалины уменьшатся в размерах в возрасте от восьми до 12 лет. Само по себе это не является поводом для удаления миндалин в большинстве случаев.