Гипертрофия аденоидов. в Вашем городе
13.03.2018
автор статьи: Комса Александр Иванович, врач-оториноларинголог
ГИПЕРТРОФИЯ АДЕНОИДОВЧто такое аденоиды и как с ними бороться?
Исходя из опыта работы детским оториноларингологом, могу сказать, что огромное количество времени и внимания забирают на себя родители, которые жалуются на то, что их чадо постоянно «шмыгает» носиком, храпит «как взрослый мужик», а сопли «льются ручьём» круглый год. И конечно же, такие родители всегда просят посмотреть их ребёнку аденоиды и всенепременно посоветовать какую-нибудь чудодейственную таблеточку или капельки, которые сразу же избавят их от всех проблем.
В первую очередь необходимо разобраться с тем, что же такое аденоиды?
У каждого человека в норме есть так называемое лимфоаденоидное кольцо.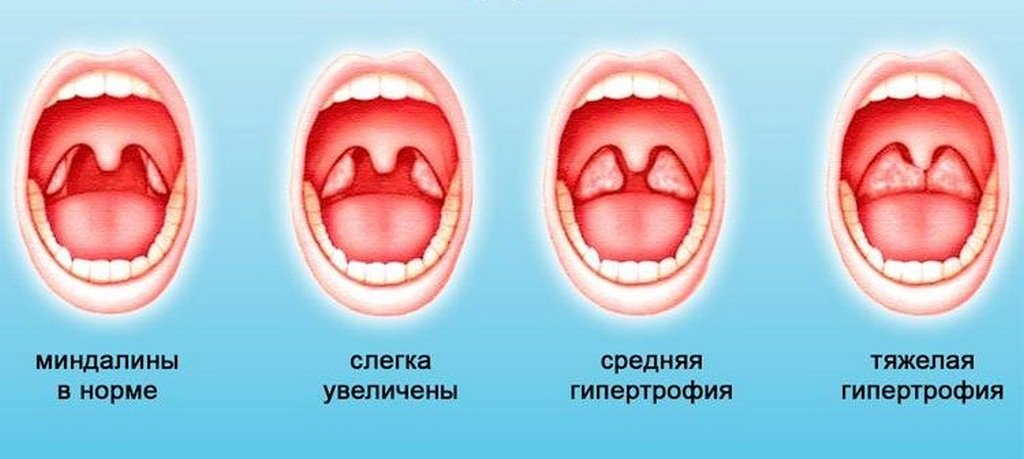
В каком возрасте дети чаще болеют аденоидами?
Аденоиды чаще всего встречаются у детей в возрасте от 3 до 6 лет. Конечно, бывают случаи, когда родители сталкиваются с такой проблемой и у годовалых детей, но это встречается крайне редко.
Как проявляется увеличение аденоидов?
Чаще всего родители на приём отоларинголога приходят с жалобами на то, что ребёнок плохо дышит носиком, а ночью храпит. Действительно, это самые частые симптомы увеличенных аденоидов. За счёт того, что увеличенные аденоиды могут прикрывать слуховую трубу (она как раз открывается в носоглотке, связывая нос и среднее ухо), такие дети часто болеют острым средним отитом, иногда развивается дисфункция слуховой трубы, а порой даже экссудативный отит (когда в среднем ухе формируется жидкость, которая не может сама выйти через слуховую трубу из-за её закупорки). Если ребёнок перестаёт дышать носом днём, постоянно дышит ртом, у него изменяется прикус, может даже меняться форма лица (т.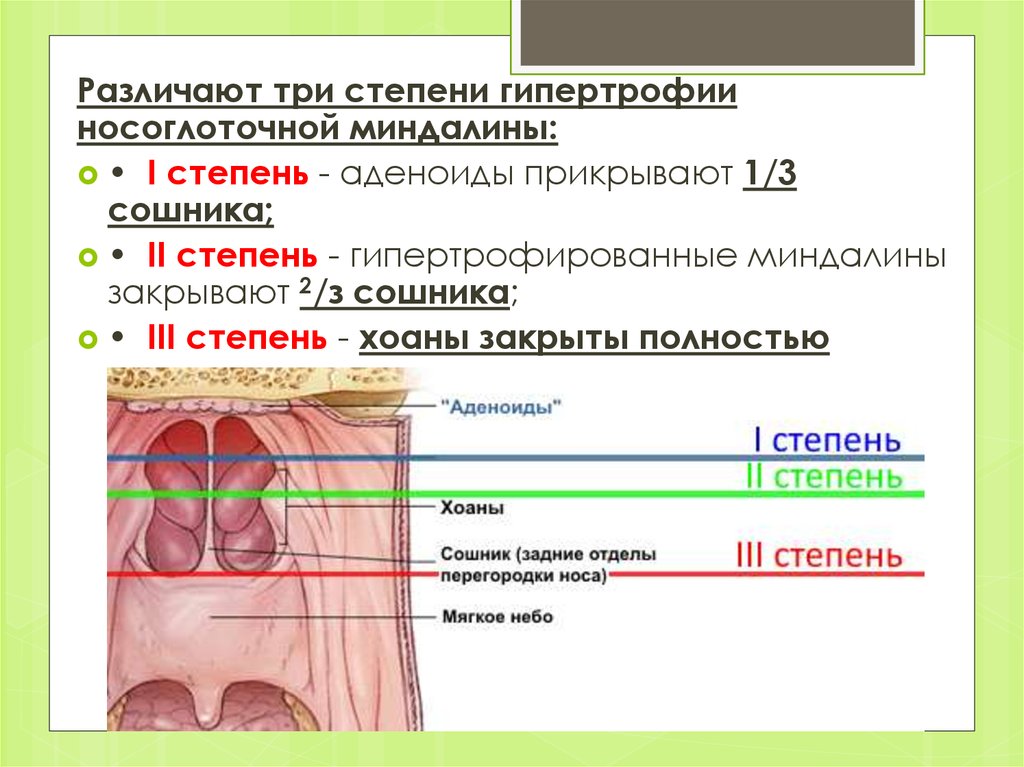
Как можно посмотреть аденоиды?
Существует несколько способов оценить размеры и состояние носоглоточной миндалины. Самый старый способ – пальцевое исследование – наименее приятный, часто даже болезненный, но позволяющий оценить консистенцию миндалины. В современной медицине используется крайне редко. Достаточно информативным методом является рентгенография носоглотки, которая позволяет достаточно объективно оценить размеры аденоидов, однако имеет минус – лучевое воздействие на человека (самый частый метод исследования в нашей стране). Более информативный, но и более дорогостоящий метод – компьютерная томография (у нас в стране только для определения размеров аденоидов не проводится). С приходом высоких технологий и эндоскопического оборудования в арсенале отоларинголога появился и такой метод, как эндоскопическое исследование. Метод во всём мире считается «золотым стандартом» в исследовании носоглотки.
Сколько есть степеней развития аденоидов?
Существует 3 степени увеличения аденоидов. При первой степени носоглоточная миндалина прикрывает лишь верхнюю треть сошника или носовых ходов (как правило при первой степени ребёнка ничего не беспокоит). При второй степени носовые ходы или сошник закрыты уже на 2/3 (ребёнка могут беспокоить частая заложенность носа, частые простудные заболевания, отиты, снижение слуха, храп и др.). При третьей степени сошник закрыт полностью (ребёнок не способен дышать носом, постоянное ротовое дыхание, изменение прикуса, аденоидный тип лица и т. д.). Определить степень развития может только врач-оториноларинголог с помощью одного из вышеописанных методов. Для того, чтобы объективно оценить истинные размеры аденоидов, ребёнок должен быть полностью здоров, а с момента выздоровления после перенесенного заболевания должно пройти минимум 2 недели.
д.). Определить степень развития может только врач-оториноларинголог с помощью одного из вышеописанных методов. Для того, чтобы объективно оценить истинные размеры аденоидов, ребёнок должен быть полностью здоров, а с момента выздоровления после перенесенного заболевания должно пройти минимум 2 недели.
Как и чем вылечить аденоиды?
Сами аденоиды вылечить нельзя, т.к. аденоиды – это, по сути, анатомическое образование. Можно вылечить их острое воспаление – аденоидит, можно полностью удалить аденоиды (операция называется «аденотомия»), а также можно облегчить состояние ребёнка с аденоидами, постараться помочь «перерасти» с помощью консервативного лечения (лекарствами, без операции). Сегодня современная медицина позволяет многим детям с гипертрофированной носоглоточной миндалиной справиться без операции. С каждым годом показаний для операции становится всё меньше. На сегодняшний день основными показаниями для удаления аденоидов остаются – ночное апноэ (остановки дыхания во время сна), изменения прикуса и/или аденоидный тип лица (однако аденоиды не всегда являются причиной таких проблем), стойкое снижение слуха (чаще при экссудативном среднем отите) при отсутствии выраженного эффекта от консервативной терапии в течение 3 месяцев от начала заболевания.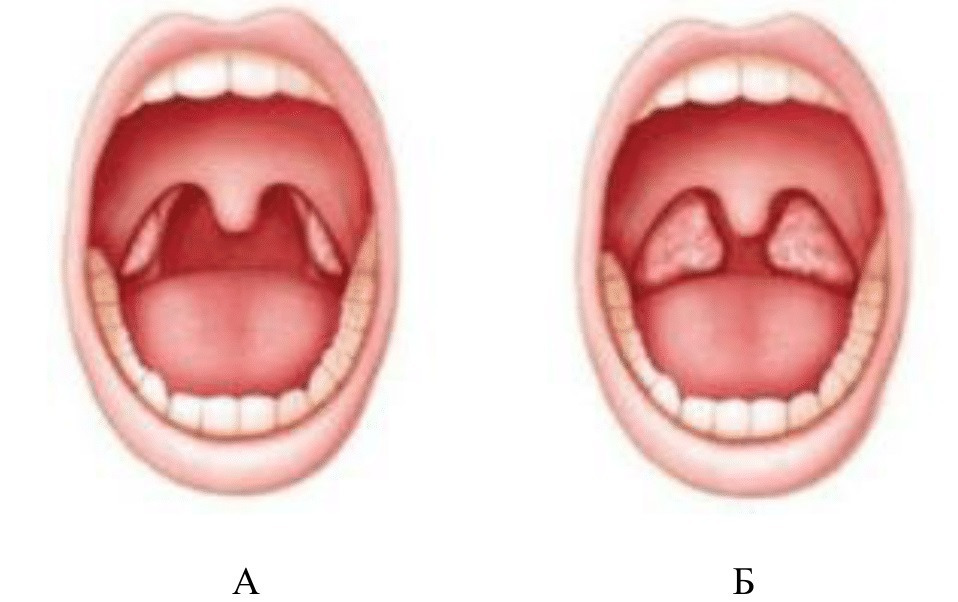
Страшно ли удалять аденоиды?
Аденотомия – это операция, которая должна проводиться в плановом порядке. И только тогда, когда ребёнок полностью здоров. Бояться операции не нужно – последствия от аденоидов бывают гораздо опаснее. В современном мире аденотомия проводится чаще под общей анестезией, поэтому ребёнок к вечеру после операции чувствует себя превосходно, готов бегать и играть, а через пару дней и вовсе забывает о том, что ему что-то делали. Как правило, после удаления аденоидов никаких специфических рекомендаций, кроме исключения из питания некоторых продуктов на несколько недель, нет.
К сожалению, никто ещё не придумал ту самую чудодейственную таблетку или капельки, которые вмиг вылечат от аденоидов или постоянных соплей. Каждому ребёнку лечение должно подбираться индивидуально. Зачастую после первого осмотра это сделать очень трудно. Такие дети требуют целого комплекса мероприятий: кроме отоларинголога обязательно нужно пообщаться со своим педиатром, а если необходимо, то и с иммунологом (далеко не всегда ребёнок часто болеет из-за аденоидов), аллергологом и другими специалистами.
Статья опубликована в журнале «Здоровье и успех».
Гипертрофия небных миндалин – причины, симптомы, диагностика и лечение
Гипертрофия небных миндалин – это не связанное с воспалением, увеличение размеров лимфоидной ткани расположенной между дужками мягкого неба. Проявляется дискомфортом во время глотания, храпом, гнусавостью голоса, нарушениями артикуляции. Встречается у 35% населения Земли, около 90% из них – дети от 3 до 15 лет. Часто сочетается с аденоидами и ОРВИ.
Причины
По современной патогенетической теории, гипертрофия – это компенсаторная реакция на иммунодефицитные состояния. Причинами их возникновения является:
Причинами их возникновения является:
- Инфекционные заболевания.
- Снижение местной и общей сопротивляемости организма (гиповитаминоз, неправильное питание, переохлаждение, плохая экология).
- Генетические аномалии лимфатической системы.
Классификация
Выделяют три степени увеличения небных миндалин:
- Первая степень – перекрыто треть расстояния от края небной дужки до язычка.
- Вторая степень – лимфоидная ткань заполняет две трети пространства.
- Третья степень – миндалины «встречаются» у язычка и соприкасаются между собой.
По формам заболевания выделяют:
- Гипертрофическая форма (физиологические и возрастные аномалии).
- Воспалительная форма (бактериальные инфекции).
- Гипертрофическо-аллергическая форма (сопровождается аллергическими симптомами).
Симптомы
Самые ранние проявления заболевания – дискомфорт при глотании и чувство «кома в горле». Затем возникает затруднение носового дыхания, расстройство сна, храп, свистящий шум при дыхании, кашель и дыхание ртом.
При гипертрофии второй и третьей степени снижается подвижность мягкого неба, нарушается артикуляция, появляется гнусавость, неразборчивость речи, искажение слов. Больной постоянно дышит через рот, так как хоаны перекрыты миндалинами и отекшей слизистой. Появляются приступы ночного апноэ (остановка дыхания во сне). Прогрессивно ухудшается слух.
Осложнения
Все осложнения связаны с нарушением проходимости Евстахиевых труб и хоан. Нарушение оттока секрета из носа, провоцирует присоединение бактериальной инфекции в воздухоносных полостях и среднем ухе.
Из-за дискомфортных ощущений во время глотания, появляется дисфагия, проявляющаяся снижением массы тела, авитаминозами и расстройствами желудочно-кишечного тракта. Из-за хронического недостатка кислорода страдает нервная система.
Диагностика
Диагноз выставляется врачом-оториноларингологом на основе следующей информации:
- Жалобы и анамнез.
- Фарингоскопия (размер, цвет, характер поверхности и консистенция миндалин).

- Клинический анализ крови (повышение лейкоцитов, эозинофилов, ускорение СОЭ).
- Рентгенография носоглотки (степень перекрытия просвета).
Дифференцировка проводится с тонзиллитом, лимфосаркомой, ангиной, внутриминдаликовым абсцессом.
Лечение
Терапия зависит от степени увеличения миндалин и делится на несколько этапов:
- Медикаментозное лечение:
- Обработка слизистых антисептиками
- Лимфотропные препараты.
- Физиотерапия:
- Озонотерапия
- Коротковолновое ультрафиолетовое излучение.
- Ингаляции.
- Электрофорез.
- Грязевые аппликации.
- Хирургическое лечение – тонзилэктомия.
Прогноз для жизни и здоровья благоприятный. После операции восстановление проходит быстро, нормализуется дыхание и речь. У детей гиперплазия первой степени может сама исчезнуть по мере роста ребенка. Специфическая профилактика не разработана.
О роли различных этиологических факторов в развитии хронической патологии носоглотки у детей | #01/13
Заболевания органов лимфоглоточного кольца занимают первое место по распространенности среди всех ЛОР-заболеваний в детской оториноларингологии. Каждый ребенок дошкольного возраста, как минимум, несколько раз за год переболевает острым респираторным вирусным заболеванием, сопровождающимся реактивными воспалительными изменениями в глоточной миндалине. В большинстве случаев острый аденоидит является не заболеванием, а проявлением естественной реакции органа регионарного иммунитета на антигенную стимуляцию (чаще всего, вирусом) [1]. При отсутствии сопряженных осложнений со стороны среднего уха, клинических признаков присоединения гнойной бактериальной инфекции и значимого влияния на качество жизни ребенка это состояние не требует какого-либо лечения. Однако главной проблемой для детских ЛОР-врачей представляют хронические воспалительные заболевания органов лимфоглоточного кольца, так, по данным отечественных авторов в общей детской популяции доля детей с хроническими аденотонзиллитами колеблется от 20% до 50% [2, 3]. При этом, несмотря на развитие современной фармакотерапии, количество детей с часто рецидивирующей и хронической патологией глоточной миндалины остается на стабильно высоком уровне.
Каждый ребенок дошкольного возраста, как минимум, несколько раз за год переболевает острым респираторным вирусным заболеванием, сопровождающимся реактивными воспалительными изменениями в глоточной миндалине. В большинстве случаев острый аденоидит является не заболеванием, а проявлением естественной реакции органа регионарного иммунитета на антигенную стимуляцию (чаще всего, вирусом) [1]. При отсутствии сопряженных осложнений со стороны среднего уха, клинических признаков присоединения гнойной бактериальной инфекции и значимого влияния на качество жизни ребенка это состояние не требует какого-либо лечения. Однако главной проблемой для детских ЛОР-врачей представляют хронические воспалительные заболевания органов лимфоглоточного кольца, так, по данным отечественных авторов в общей детской популяции доля детей с хроническими аденотонзиллитами колеблется от 20% до 50% [2, 3]. При этом, несмотря на развитие современной фармакотерапии, количество детей с часто рецидивирующей и хронической патологией глоточной миндалины остается на стабильно высоком уровне.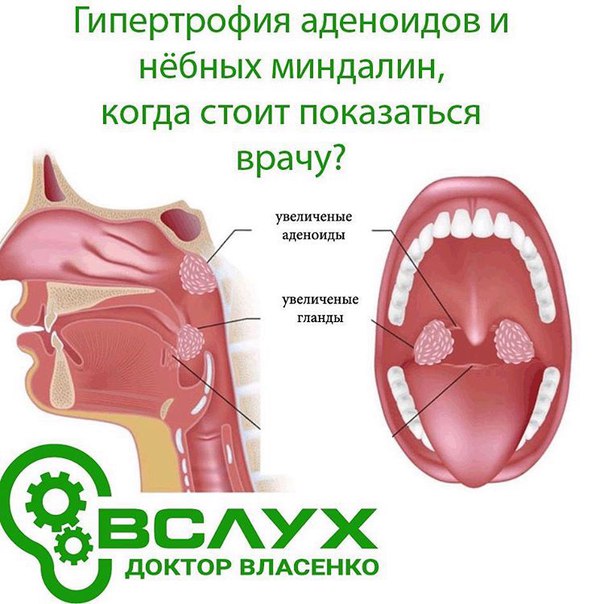
В отличие от острого аденоидита, основной причиной которого является инфекция (преимущественно вирусной этиологии), при гипертрофии и хроническом воспалении глоточной миндалины ведущий этиологический фактор выделить затруднительно. Ряд причинных факторов играет важную роль как при гипертрофии аденоидных вегетаций, так и при хроническом аденоидите (табл.).
Патогенез воздействия вирусов на глоточную миндалину отчасти тот же, что и в полости носа: вирус повреждает реснитчатый эпителий на поверхности глоточной миндалины, формируя участки «облысения», более уязвимые для факторов адгезии вирусов и бактерий. При единичных воздействиях данные изменения являются обратимыми. Постепенно полностью восстанавливается структура реснитчатого эпителия. При частом воздействии вирусных агентов происходит нарушение регенеративных процессов слизистой оболочки с формированием переходного типа эпителия, увеличивается инфильтрация слизистой оболочки фагоцитами и лимфоцитами. В некоторых участках глоточной миндалины степень инфильтрации столь велика, что стираются границы между эпителием и паренхимой миндалины. Повреждающаяся при этом базальная мембрана и собственный слой слизистой оболочки провоцируют выделение фибробластами трансформирующего фактора роста бета, что приводит к гиперплазии ткани миндалины [4]. Результатом действия некоторых вирусов, имеющих тропность к лимфоидной ткани (аденовирусы, герпес-вирусы), является угнетение механизма апоптоза лимфоцитов. Следствием чего становится выраженная гипертрофия миндалин и лимфатических узлов. Особое внимание уделяется вирусу герпеса 4-го типа (вирус Эпштейна–Барр, EBV). Острая EBV-инфекция является одной из частых причин выраженной гипертрофии глоточной миндалины, с последующим формированием стойкой назофарингеальной обструкции. Есть работы, отмечающие значимость персистирования вируса герпеса 4-го типа в ткани органов лимфоглоточного кольца как фактора, приводящего к гипертрофии и хронизации воспалительного процесса в ткани глоточной миндалины [5–7]. Однако согласно последним данным установлено, что в ткани глоточной миндалины имеет место персистенция и других вирусных агентов.
Повреждающаяся при этом базальная мембрана и собственный слой слизистой оболочки провоцируют выделение фибробластами трансформирующего фактора роста бета, что приводит к гиперплазии ткани миндалины [4]. Результатом действия некоторых вирусов, имеющих тропность к лимфоидной ткани (аденовирусы, герпес-вирусы), является угнетение механизма апоптоза лимфоцитов. Следствием чего становится выраженная гипертрофия миндалин и лимфатических узлов. Особое внимание уделяется вирусу герпеса 4-го типа (вирус Эпштейна–Барр, EBV). Острая EBV-инфекция является одной из частых причин выраженной гипертрофии глоточной миндалины, с последующим формированием стойкой назофарингеальной обструкции. Есть работы, отмечающие значимость персистирования вируса герпеса 4-го типа в ткани органов лимфоглоточного кольца как фактора, приводящего к гипертрофии и хронизации воспалительного процесса в ткани глоточной миндалины [5–7]. Однако согласно последним данным установлено, что в ткани глоточной миндалины имеет место персистенция и других вирусных агентов. По данным Herberhold S. et al. (2009) методом полимеразной цепной реакции (ПЦР) в образцах ткани глоточной миндалины, полученной от людей, не болеющих ОРВИ, вирусы были обнаружены в 97% случаев, при этом 83% образцов выявлено два и более вируса. Согласно данным данного исследования наиболее часто выделяемыми патогенами были риновирус (67%), бокавирус (53%), вирус парагриппа 2-го типа (36%), энтеровирус (36%) и аденовирус (30%) [8]. По другим данным, ведущими вирусными патогенами, выделяемыми из образцов глоточной миндалины, являются аденовирус (80%), вирус герпеса 7-го типа (51,4%), вирус герпеса 4-го типа (42,9%), энтеровирус (31,4%) [9].
По данным Herberhold S. et al. (2009) методом полимеразной цепной реакции (ПЦР) в образцах ткани глоточной миндалины, полученной от людей, не болеющих ОРВИ, вирусы были обнаружены в 97% случаев, при этом 83% образцов выявлено два и более вируса. Согласно данным данного исследования наиболее часто выделяемыми патогенами были риновирус (67%), бокавирус (53%), вирус парагриппа 2-го типа (36%), энтеровирус (36%) и аденовирус (30%) [8]. По другим данным, ведущими вирусными патогенами, выделяемыми из образцов глоточной миндалины, являются аденовирус (80%), вирус герпеса 7-го типа (51,4%), вирус герпеса 4-го типа (42,9%), энтеровирус (31,4%) [9].
По современным представлениям, в этиологии хронического аденоидита большое значение придают хронической бактериальной инфекции. Согласно данным последних исследований, одним из маркеров хронической бактериальной инфекции являются бактериальные биопленки. Биопленка (в переводе с англ. — biofilm) представляет из себя микробное сообщество, характеризующееся клетками, которые прикреплены к поверхности или друг к другу и покрыты неким экзоплисахаридным матриксом (гликокаликс), вырабатываемым самими микробами.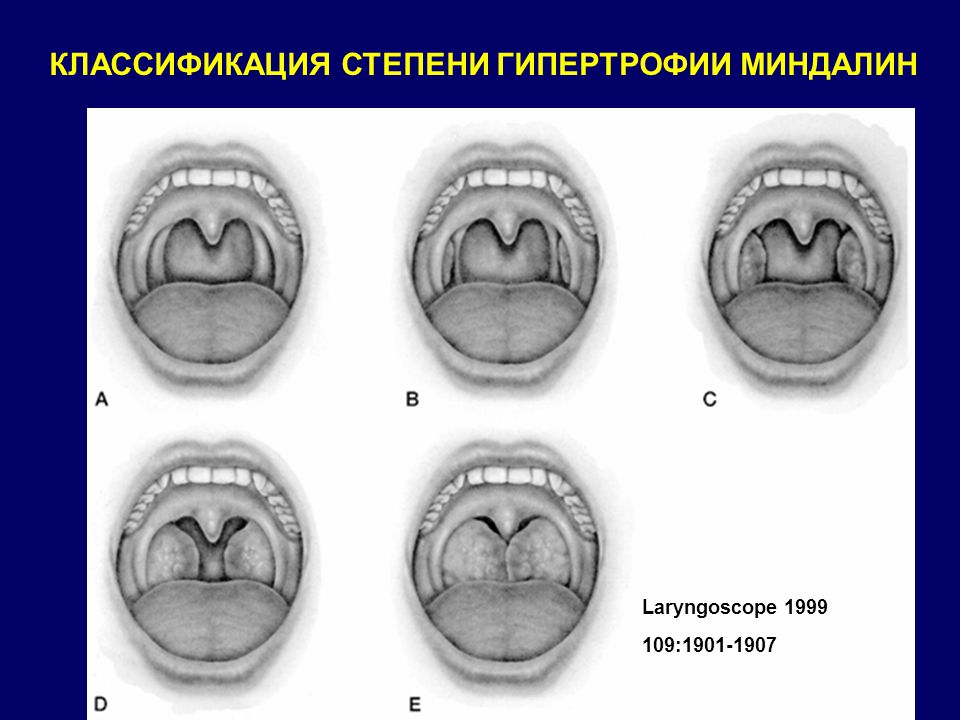 Так, по данным Winther B. et al. (2009) на поверхности удаленных аденоидов бактериальные биопленки были обнаружены в 8 из 9 случаев [10]. В работе итальянских оториноларингологов при исследовании 16 образцов небных миндалин и аденоидов и 24 образцов слизистой, взятой при вскрытии клеток решетчатого лабиринта у пациентов с хроническим риносинуситом, биопленки были обнаружены в 57,5% и 41,7% случаев соответственно [11]. При этом в отличие от хронического аденоидита роль бактерий в гипертрофии аденоидных вегетаций дискутабельна. Так, по данным Coticchia J. et al. (2007) у пациентов с хроническим аденоидитом биопленки были обнаружены в 94,9% случаев, тогда как на образцах ткани глоточной миндалины, удаленной у пациентов с синдромом обструктивного апноэ сна, только в 1,9% [12].
Так, по данным Winther B. et al. (2009) на поверхности удаленных аденоидов бактериальные биопленки были обнаружены в 8 из 9 случаев [10]. В работе итальянских оториноларингологов при исследовании 16 образцов небных миндалин и аденоидов и 24 образцов слизистой, взятой при вскрытии клеток решетчатого лабиринта у пациентов с хроническим риносинуситом, биопленки были обнаружены в 57,5% и 41,7% случаев соответственно [11]. При этом в отличие от хронического аденоидита роль бактерий в гипертрофии аденоидных вегетаций дискутабельна. Так, по данным Coticchia J. et al. (2007) у пациентов с хроническим аденоидитом биопленки были обнаружены в 94,9% случаев, тогда как на образцах ткани глоточной миндалины, удаленной у пациентов с синдромом обструктивного апноэ сна, только в 1,9% [12].
Важным вопросом на сегодняшний день остается роль ведущего бактериального патогена при хроническом аденоидите у детей. По мнению одних исследователей, ведущим в развитии хронического воспаления в носоглотке считают St. pneumoniae (пневмококк) и H. influenzae (гемофильная палочка). Так, в исследовании у детей с хроническим аденоидитом пневмококк обнаружен в 50% случаев, гемофильная палочка — в 66,7% [13]. По данным Brook I. et al. (2001) c поверхности глоточной миндалины наиболее часто получали H. influenzae (64,4%), M. catarrhalis (35,6%) и S. aureus (33,3%) [14].
pneumoniae (пневмококк) и H. influenzae (гемофильная палочка). Так, в исследовании у детей с хроническим аденоидитом пневмококк обнаружен в 50% случаев, гемофильная палочка — в 66,7% [13]. По данным Brook I. et al. (2001) c поверхности глоточной миндалины наиболее часто получали H. influenzae (64,4%), M. catarrhalis (35,6%) и S. aureus (33,3%) [14].
По нашим данным, основным бактериальным патогеном при хроническом аденоидите является S. aureus, выделяемый почти у 50%. В группе детей с ГЭР частота высеваемости золотистого стафилококка с поверхности глоточной миндалины находится на уровне 70–75% [15]. Регулярный заброс кислого химуса в носоглотку при ГЭР приводит к нарушению работы механизма местного иммунитета (в первую очередь мукоцилиарной системы), что создает благоприятные условия для колонизации и роста патогенной бактериальной микрофлоры.
Согласно последним данным роль грибковой микрофлоры в развитии хронической патологии носоглотки не подтверждена (Marseglia G. L. et al., 2011) [4]. В отечественной литературе есть единичные работы, говорящие о роли микотической инфекции в развитии хронического аденоидита. По данным Мачулина А. И. (2007) в 33,3% случаев у детей с хроническим аденоидитом выявляется грибково-бактериальная ассоциация [16].
L. et al., 2011) [4]. В отечественной литературе есть единичные работы, говорящие о роли микотической инфекции в развитии хронического аденоидита. По данным Мачулина А. И. (2007) в 33,3% случаев у детей с хроническим аденоидитом выявляется грибково-бактериальная ассоциация [16].
Данных о роли атипичных возбудителей (Ch. pneumoniae, M. pneumoniae) в развитии хронического аденоидита на сегодняшний день нет. Более возможно влияние данных бактерий на формирование гипертрофии глоточной миндалины. Считается, что под воздействием атипичных возбудителей происходит угнетение апоптоза клеток глоточной миндалины, что приводит к значительному увеличению размера лимфоидных органов. Мнения зарубежных исследователей по этому вопросу достаточно противоречивы. Например, в работе Piacentini G. L. et al. (2010) при исследовании 55 образцов ткани глоточной и небных миндалин M. pneumoniae обнаружены в 10,9% случаев; Ch. pneumoniae — в 18,2% [17]. А в исследовании Drago L.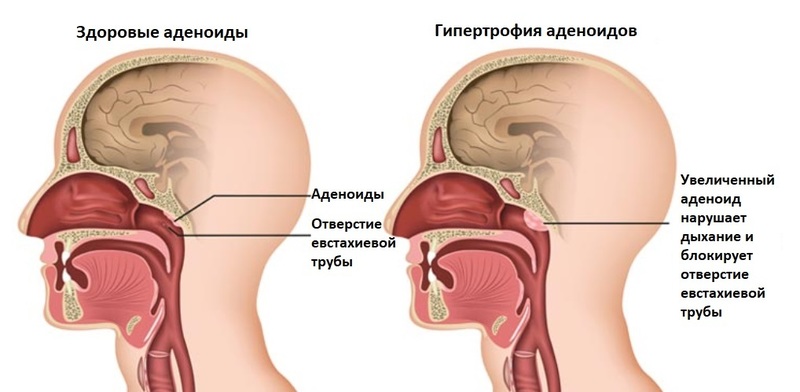 et al. (2008) в 44 образцах ткани аденоидов Ch. pneumoniae обнаружены только в 4,8% случаев, а M. pneumoniae не обнаружены вовсе [18].
et al. (2008) в 44 образцах ткани аденоидов Ch. pneumoniae обнаружены только в 4,8% случаев, а M. pneumoniae не обнаружены вовсе [18].
Гипотеза о значимой роли Helicobacter pylori (HP) в этиологии хронического аденоидита также является крайне противоречивой. Предполагается, что заброс рефлюктантом из желудка в носоглотку HP приводит к колонизации носоглотки данным микроорганизмом и последующим патологическим изменениям в структуре миндалины под воздействием хеликобактерных токсинов. Так, в исследовании Karlidag T. et al. (2006) при изучении 118 образцов (71 образец ткани небной миндалины и 47 глоточной миндалины), полученных при проведении аденотомий и тонзиллотомий у детей, ПЦР-тест на HP был положительным в 29 (24,6%) случаях. Из них у 17 (12 образцов ткани небных миндалины и 5 глоточной миндалины) (58,6%) выявлен цитотоксин-ассоциированный ген А (cytotoxin-associated gene A, CagA) [19].
Однако накоплено больше данных об отсутствии взаимосвязи патологии носоглотки и хеликобактерной инфекции. В работе, проведенной Vayisoglu Y. et al. (2008), при обследовании образцов ткани глоточной и небных миндалин у 91 ребенка методом уреазного теста на HP положительный результат был получен в 2,2% случаев, методом иммуноферментного анализа (ИФА) — отрицательный во всех случаях [20]. В одном из последних когортных исследований австралийских оториноларингологов была проведена ПЦР-диагностика на HP 78 образцов ткани, полученной путем биопсии у детей с гипертрофией аденоидных вегетаций (из них у 23 (41%) с подтвержденным фаринголарингеальным рефлюксом). Положительный результат ПЦР был получен только у 1 ребенка [21]. Необходимо отметить, что согласно последним данным именно ГЭР считается основной причиной повторного роста аденоидных вегетаций у детей после проведения аденотомии [22].
В работе, проведенной Vayisoglu Y. et al. (2008), при обследовании образцов ткани глоточной и небных миндалин у 91 ребенка методом уреазного теста на HP положительный результат был получен в 2,2% случаев, методом иммуноферментного анализа (ИФА) — отрицательный во всех случаях [20]. В одном из последних когортных исследований австралийских оториноларингологов была проведена ПЦР-диагностика на HP 78 образцов ткани, полученной путем биопсии у детей с гипертрофией аденоидных вегетаций (из них у 23 (41%) с подтвержденным фаринголарингеальным рефлюксом). Положительный результат ПЦР был получен только у 1 ребенка [21]. Необходимо отметить, что согласно последним данным именно ГЭР считается основной причиной повторного роста аденоидных вегетаций у детей после проведения аденотомии [22].
Таким образом, учитывая маловероятную роль хеликобактерной инфекции в развитии патологии носоглотки у детей, на сегодняшний день главенствующей считается теория о возникновении патологических изменений в структуре глоточной миндалины под воздействием агрессивного воздействия соляной кислоты и протеолитических ферментов рефлюктанта. Так, в исследовании Keles B. et al. (2005) было обследовано 30 детей с гипертрофией аденоидных вегетаций и 12 здоровых детей методом 24-часовой pH-метрии. В основной группе назофарингеальный рефлюкс выявлен в 46,7% случаев, гастроэзофагеальный в 64,5%, в группе контроля — назофарингеальный рефлюкс в 8,3%, гастроэзофагеальный — в 25% (p < 0,05) [23]. В другой работе при обследовании 21 биоптата ткани глоточной миндалины от детей с гипертрофией аденоидных вегетаций и 12 образцов от здоровых пациентов было установлено, что у детей основной группы по сравнению с контролем достоверно выше разница по содержанию в ткани циклооксигеназы-2 (ЦОГ-2) и муцина 5 АС (как продуктов воздействия на ткань соляной кислоты рефлюктанта) [24].
Так, в исследовании Keles B. et al. (2005) было обследовано 30 детей с гипертрофией аденоидных вегетаций и 12 здоровых детей методом 24-часовой pH-метрии. В основной группе назофарингеальный рефлюкс выявлен в 46,7% случаев, гастроэзофагеальный в 64,5%, в группе контроля — назофарингеальный рефлюкс в 8,3%, гастроэзофагеальный — в 25% (p < 0,05) [23]. В другой работе при обследовании 21 биоптата ткани глоточной миндалины от детей с гипертрофией аденоидных вегетаций и 12 образцов от здоровых пациентов было установлено, что у детей основной группы по сравнению с контролем достоверно выше разница по содержанию в ткани циклооксигеназы-2 (ЦОГ-2) и муцина 5 АС (как продуктов воздействия на ткань соляной кислоты рефлюктанта) [24].
В этиологии хронического воспаления носоглотки большое значение придается аллергии [25, 26]. По данным отечественных оториноларингологов доля хронических аденоидитов, с преобладающим аллергическим компонентом воспаления, достигает 25% среди всех хронических аденоидитов у детей [27]. Последние исследования подтвердили большую значимость, как аллергенов, продуктов жизнедеятельности транзиторной и ряда представителей добавочной микрофлоры носоглотки. Так, у детей с атопией в ткани глоточной миндалины приблизительно в 60% случаев обнаруживается повышение специфического IgE к эндотоксину золотистого стафилококка [28]. При этом на сегодняшний день аллергия не считается главенствующим этиологическим фактором в возникновении гипертрофии аденоидных вегетаций [4, 25]. Тем не менее, некоторые работы говорят о достаточно частой ассоциации гипертрофии аденоидных вегетаций и атопии у детей [29].
Последние исследования подтвердили большую значимость, как аллергенов, продуктов жизнедеятельности транзиторной и ряда представителей добавочной микрофлоры носоглотки. Так, у детей с атопией в ткани глоточной миндалины приблизительно в 60% случаев обнаруживается повышение специфического IgE к эндотоксину золотистого стафилококка [28]. При этом на сегодняшний день аллергия не считается главенствующим этиологическим фактором в возникновении гипертрофии аденоидных вегетаций [4, 25]. Тем не менее, некоторые работы говорят о достаточно частой ассоциации гипертрофии аденоидных вегетаций и атопии у детей [29].
По данным отечественных педиатров важную роль в формировании хронического воспалительного процесса носоглотки играет состояние окружающей среды, что подтверждает разница в частоте заболеваемости детей, проживающих в крупных городах и промышленных центрах, по сравнению с детьми пригородов и сел [30].
Таким образом, хроническая патологии носоглотки у детей является сложной многогранной проблемой, требующей дальнейшего изучения для разработки новых эффективных подходов лечения и профилактики.
Литература
- Brandtzaeg P. Immune functions of nasopharyngeal lymphoid tissue // Adv Otorhinolaryngol. 2011; 72: 20–24.
- Борзов Е. В. Распространенность патологии ЛОР-органов у детей // Новости оториноларингологии и логопатологии. 2002; 29 (1): 3–8.
- Рымша М. А., Чаукина В. А. Хронические воспалительные заболевания глотки у детей. В кн.: Болезни уха, горла и носа в детском возрасте: национальное руководство / Под ред. Богомильского М. Р., Чистяковой В. Р. М.: ГЭОТАР-Медиа. 2008; 336–356.
- Marseglia G. L., Caimmi D., Pagella F. et al. Adenoids during childhood: the facts // Int J Immunopathol Hharmacol. 2011; 24 (4): 1–5.
- Endo L. H., Sakano E., Vassallo J. et al. Detection of Epstein–Barr virus and subsets of lymphoid cells in adenoid tissue of children under 2 years of age // International Journal of Pediatric Otorhinolaryngology. 2002; 203: 223.

- Al-Salam S., Dhaheri S. A., Awwad A. et al. Prevalence of Epstein-Barr virus in tonsils and adenoids of United Arab Emirates nationals // Int J Pediatr Otorhinolaryngol. 2011; 75 (9): 1160–1166.
- Karlidag T., Bulut Y., Keles E. et al. Presence of herpesviruses in adenoid tissues of children with adenoid hypertrophy and chronic adenoiditis // Kulak Burun Bogaz Ihtis Derg. 2012; 22 (1): 32–37.
- Herberhold S., Eis-Hubinger A., Panning M. Frequent Detection of Respiratory Viruses by Real-Time PCR in Adenoid Samples from Asymptomatic Children // J Clin Microbiol. 2009; 47 (8): 2682–2683.
- Sato M., Li H., Ikizler M. R. et al. Detection of Viruses in Human Adenoid Tissues by Use of Multiplex PCR // J Clin Microbiol. 2009; 47 (3): 771–773.
- Winther B., Gross B. C, Hendley J. O. et al. Location of Bacterial Biofilm in the Mucus Overlying the Adenoid by Light Microscopy // Arch Otolaryngol Head Neck Surg.
 2009; 145 (12): 1239–1245.
2009; 145 (12): 1239–1245. - Calo L., Passali G. C., Galli J. et al. Role of biofilms in chronic inflammatory diseases of the upper airways // Adv Otorhinolaryngol. 2011; 72: 93–96.
- Coticchia J., Zuliani G., Coleman C. et al. Biofilm Surface Area in the Pediatric Nasopharynx // Arch Otolaryngol Head Neck Surg. 2007; 133: 110–114.
- Nistico L., Kreft R., Gieseke A. et al. Adenoid Reservoir for Pathogenic Biofilm Bacteria // J Clin Microbiol. 2011; 47 (4): 1411–1420.
- Brook I., Shah K. Bacteriology of adenoids and tonsils in children with recurrent adenotonsillitis // Annals of Otology, Rhinology and Laryngology. 2001; 110: 844–848.
- Карпова Е. П., Тулупов Д. А., Завикторина Т. Г. Изменение микрофлоры глоточной миндалины у детей с хроническим аденоидитом, ассоциированным с гастроэзофагеальной рефлюксной болезнью (ГЭРБ) // Российская ринология. 2009; 2: 61.
- Мачулин А.
 И., Кунельская В. Я. Влияние распространенности микобиоты у детей с хроническим аденоидитом. В кн.: Успехи медицинской микологии. Т. 10. Под ред. Сергеева Ю. В. М.: Национальная академия микологии. 2007; 179–181.
И., Кунельская В. Я. Влияние распространенности микобиоты у детей с хроническим аденоидитом. В кн.: Успехи медицинской микологии. Т. 10. Под ред. Сергеева Ю. В. М.: Национальная академия микологии. 2007; 179–181. - Piacentini G. L., Peroni D. G., Blasi F. et al. Atypical bacteria in adenoids and tonsils of children requiring adenotonsillectomy // Acta Otolaryngol. 2010; 130 (5): 620–625.
- Drago L., Esposito S., Vecchi E. et al. Detection of Respiratory Viruses and Atypical Bacteria in Children’s Tonsils and Adenoids // J Clin Microbiol. 2008; 46 (1): 369–370.
- Karlidag T., Bulut Y., Aqacavak A. et al. Association of cagA+ Helicobacter pylori with adenotonsillar hypertrophy // Tohoku J Exp Med. 2006; 209 (3): 229–233.
- Vayisoglu Y, Ozcan C, Polat A. et al. Does Helicobacter pylori play a role in the development of chronic adenotonsillitis? // Int J Pediatr Otorhinolaryngol. 2008; 72 (10): 1497–1501.

- Hussey D. J., Woods C. M., Harris P. K. et al. Absence of Helicobacter pylori in Pediatric Adenoid Hyperplasia // Arch Otolaryngol Head Neck Surg. 2011; 137 (10): 998-10-04.
- Monroy A., Behar P., Brodsky L. Revision adenoidectomy — a retrospective study // Int J Pediatr Otorhinolaryngol. 2008; 72 (5): 565–570.
- Keles B., Ozturk K., Arbag H. et al. Frequency of pharyngeal reflux in children with adenoid hyperplasia // Int J Pediatr Otorhinolaryngol. 2005; 69 (8): 1103–1107.
- Harris P. K., Hussey D. J., Watson D. I. et al. Reflux changes in adenoidal hyperplasia: a controlled prospective study to investigate its aetiology // Clin Otolaryngol. 2009; 34 (2): 120–126.
- Endo L. H. Tonsils diseases, past, present and future and the impact in clinical practice in Brazil // Adv Otorhinolaryngol. 2011; 72: 136–138.
- Fokkens W., Lund V., Mullol J. and Nasal Polyps group.
 European position paper on rhinosinusitis and nasal polyps 2012 (EP3 OS) // Rhinology. 2012; 50 (23): 1–299.
European position paper on rhinosinusitis and nasal polyps 2012 (EP3 OS) // Rhinology. 2012; 50 (23): 1–299. - Богомильский М. Р., Круговская Н. Л. Особенности хронических аденоидитов у детей с атопией // Вестник РГМУ. 2008; 7.
- Shin S. Y., Choi G. S., Lee K. H. et al. IgE response to staphylococcal enterotoxins in adenoid tissues from atopic children // Laryngoscope. 2009; 119 (1): 171–175.
- Sadeghi-Shabestari M., Jabbari Moghaddam Y., Ghaharri H. Is there any correlation between allergy and adenotonsillar tissue hypertrophy? // Int J Pediatr Otorhinolaryngol. 2011; 75 (4): 589–591.
- Малиновская В. В., Паршина О. В., Чеботарева Т. А. и соавт. Особенности иммунного и микроэлементного статуса детей, проживающих в условиях техногенного воздействия промышленного города // Детские инфекции. 2010; 9 (1): 23–26.
Е. П. Карпова, доктор медицинских наук, профессор
Д. А. Тулупов, кандидат медицинских наук
А. Тулупов, кандидат медицинских наук
ГБОУ ДПО РМАПО МЗ РФ, Москва
Контактная информация об авторах для переписки: [email protected]
Гипертрофия небных миндалин › Болезни › ДокторПитер.ру
Гипертрофия небных миндалин – это их патологическое увеличение при отсутствии воспаления. Часто это заболевание сочетается с аденоидами. Встречается преимущественно у детей в возрасте 3-15 лет.
Признаки
При гипертрофии небных миндалин у ребенка затруднено дыхание. Голос при этом гнусавый, речь неразборчивая, некоторые согласные такие дети произносят неправильно. Страдающие гипертрофией небных миндалин спят беспокойно, кашляют по ночам, иногда храпят. Часто у них нарушен слух.
Из-за недостатка кислорода в мозге могут развиться психические расстройства.
Описание
Небные миндалины, их еще называют гландами, – это парные образования, расположенные между мягким нёбом и языком.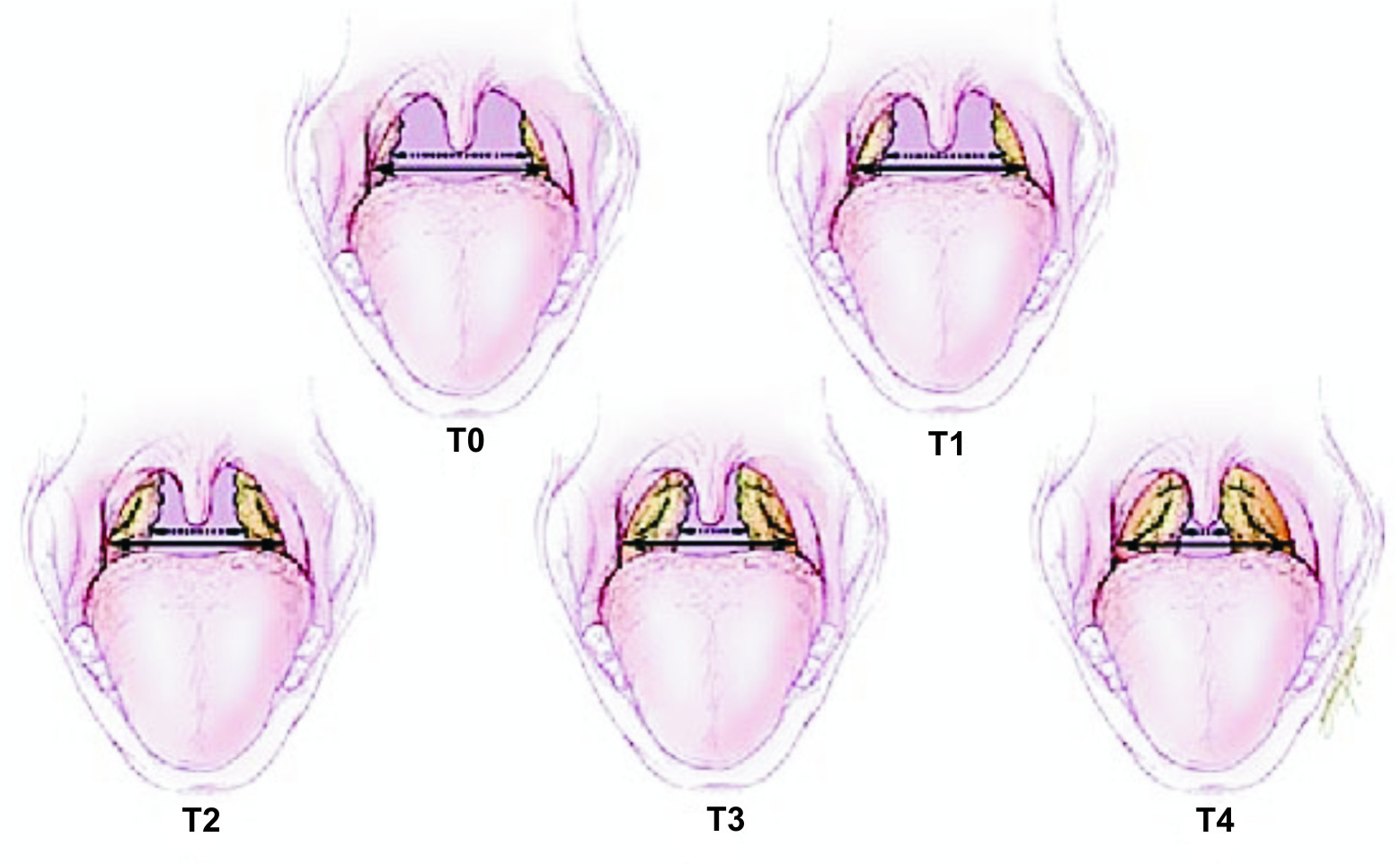 Размеры их могут быть разные – у одних миндалин практически не видно при фарингоскопии, а у других они могут выступать за края небных дужек. Небные миндалины – лимфоидный орган, принимающий участие в формировании иммунитета.
Размеры их могут быть разные – у одних миндалин практически не видно при фарингоскопии, а у других они могут выступать за края небных дужек. Небные миндалины – лимфоидный орган, принимающий участие в формировании иммунитета.
Когда ребенок рождается, ткань миндалин еще незрелая, она совершенствуется в процессе взросления ребенка. А так как в это время она подвергается различным внешним воздействиям (инфекции, загрязненный воздух, табачный дым), для защиты от этих воздействий она может гипертрофировать (разрастаться). Это случается не у каждого ребенка. Врачи считают, что виноваты в разрастании ткани миндалин и наследственность, и инфекционные заболевания, и длительная асфиксия ребенка во время родов, и вирусные заболевания мамы во время беременности. Однако точные причины гипертрофии небных миндалин неизвестны. У взрослых увеличение миндалин – почти всегда признак хронического тонзиллита. Однако от тонзиллита гипертрофия небных миндалин отличается тем, что при гипертрофии нет воспалительного процесса.
Различают три степени гипертрофии небных миндалин, в зависимости от того, сколько пространства занимает одна миндалина:
- I степень – если миндалина занимает треть пространства между краем передней небной дужки и средней линией глотки.
- II степень – если миндалина занимает две трети этого пространства.
- III степень – если миндалина занимает собой почти все это пространство. Бывает, что болезнь настолько запущена, что миндалины даже касаются друг друга.
Гипертрофия небных миндалин – часто процесс обратимый. У многих подростков ткань миндалин со временем уменьшается.
При гипертрофии небных миндалин возможны осложнения – фарингит и тонзиллит.
Диагностика
Диагноз «гипертрофия небных миндалин» ставится на основании жалоб пациента и фарингоскопии или УЗИ области глотки. При фарингоскопии видно, что миндалины увеличены, бледно-розового цвета, мягкие, но воспаления нет.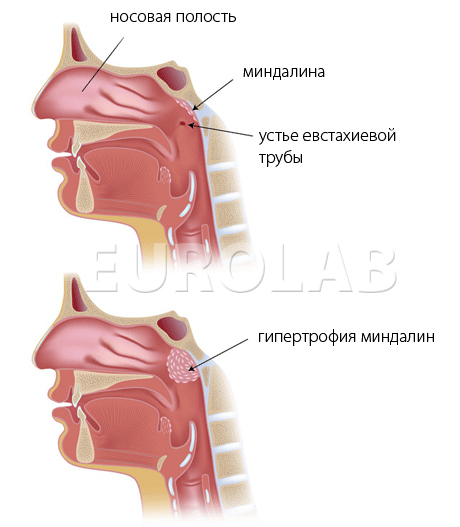 Также делают общий анализ крови. Обязательно нужно убедиться, что это именно гипертрофия, а не гипертрофическая форма хронического тонзиллита. Необходимо также дифференцировать это заболевание с лимфосаркоматозом, лейкемией и лимфогранулематозом, при которых также бывает значительное увеличение миндалин.
Также делают общий анализ крови. Обязательно нужно убедиться, что это именно гипертрофия, а не гипертрофическая форма хронического тонзиллита. Необходимо также дифференцировать это заболевание с лимфосаркоматозом, лейкемией и лимфогранулематозом, при которых также бывает значительное увеличение миндалин.
Лечение
При начальных формах гипертрофии достаточно полосканий горла (например, раствором фурацилина), прижиганий (раствором колларгола или ляписа), санаторно-курортного лечения, климатотерапии. Особенно хорошо действует на миндалины морской и горный воздух. Часто назначают кислородные коктейли и физиотерапию: УВЧ на подчелюстные узлы, электрофорез грязевых растворов на подчелюстную область.
При II и III стадиях заболевания, если у ребенка есть трудности с дыханием и глотанием пищи, проводят тонзилэктомию (частичное удаление миндалин). Операцию проводят амбулаторно, под местным обезболиванием.
Профилактика
В качестве профилактики гипертрофии небных миндалин можно порекомендовать закаливание детей, правильное рациональное питание, активный образ жизни. Детям с первой стадией заболевания нужно периодически проходить осмотр у оториноларинголога.
Детям с первой стадией заболевания нужно периодически проходить осмотр у оториноларинголога.
© Доктор Питер
Гипертрофия миндалин: Причины,Симптомы,Лечение | Doc.ua
Причины
Гланды или небные миндалины – парные образования, которые находятся между языком и мягким небом. При этом размер миндалин у детей разный – у некоторых их практически не видно, а у других при фарингоскопии видно как они выступают за края небных дужек. Гланды играют важную роль в формировании иммунитета, это лимфоидный орган.
Нужно отметить, что при рождении ребенка у него весьма незрелая ткань гланд, по мере того как он растет, она совершенствуется. В процессе роста дети часто контактируют с различными инфекциями и вирусами, в городах дышат загрязненным воздухом и табачным дымом. Из-за этого формирующиеся ткани слишком стараются защитить организм и разрастаются, что вызывает увеличение миндалин. Такое случается далеко не со всеми детьми, наиболее важную роль играет наследственность, асфиксия во время родов, перенесенные вирусные и инфекционные заболевания во время беременности. Однако вышеперечисленные причины лишь в некоторой мере способствуют развитию заболевания, точные причины науке не известны.
Однако вышеперечисленные причины лишь в некоторой мере способствуют развитию заболевания, точные причины науке не известны.
Если увеличение миндалин у детей явление не до конца изученное, то у взрослых такой симптом практически во всех случаях указывает на хронический тонзиллит. Но главное отличие тонзиллита в том, что при гипертрофии гланд воспалительный процесс отсутствует.
Симптомы
Опасность этого заболевания в том, что гипертрофия небных миндалин вызывает затруднение дыхания у малышей. Начавшуюся болезнь можно определить по гнусавому голосу и неразборчивой речи ребенка, некоторые согласные звуки могут произноситься неправильно. Малыш становится беспокойным по ночам, иногда храпит или кашляет, что неизменно влияет на качество ночного отдыха. Иногда гипертрофия миндалин у детей вызывает проблемы со слухом. Нельзя пускать болезнь на самотек, ведь из-за недостатка кислорода развивается гипоксия мозга, на фоне которой развиваются психические расстройства.
У такого заболевания как гипертрофия миндалин, степени выделяются в зависимости от того, сколько места будет занимать пораженная миндалина:
- при первой степени гипертрофии небных миндалин, пораженный орган занимает около трети пространства от средней линии глотки до края передней небной дужки;
- при второй степени пораженный орган может занимать более двух третьих пространства;
- третья степень характеризуется тем, что увеличенная миндалина занимает практически все расстояние от края передней небной дужки до средней линии глотки.
 Бывает, что заболевание так запускается, что гипертрофированные гланды прикасаются друг к другу.
Бывает, что заболевание так запускается, что гипертрофированные гланды прикасаются друг к другу.
Но при всех степенях, увеличение миндалин у детей – обратимый процесс, у многих подростков гланды со временем уменьшаются. Если не обращать внимания на это заболевание, то оно чревато осложнениями – фарингитом и тонзиллитом.
Диагностика
Как правило, о таком заболевание свидетельствуют специфические жалобы. Для подтверждения диагноза нужно сделать следующее:
- фарингоскопию – суть этой медицинской манипуляции в том, что врачом визуально осматривается слизистая оболочка горла. Процедура заключается в следующем:
- наносится раствор лидокаина на область задней стенки глотки и корня языка;
- доктор зажимает шпателем корень языка, после чего заводит зеркало за мягкое небо;
- поворачивая зеркало, врач оценивает состояние слизистой.
При гипертрофии миндалин видно, что они несколько увеличены, бледно-розового цвета, что свидетельствует об отсутствии воспаления.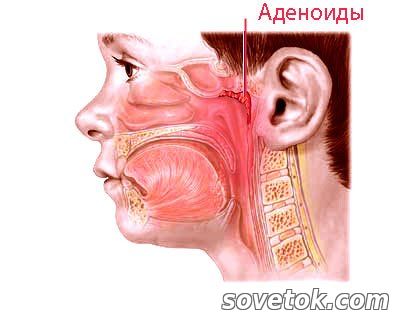
Общий анализ крови – необходимо убедится, что это именно гипертрофия, которую можно спутать с гипертрофической формой хронического тонзиллита. Также нужно исключить лейкемию, лимфосаркоматоз, лимфогранулематоз, при которых гланды также могут значительно увеличиваться.
Лечение
Если болезнь только началась и была вовремя выявлена, то вполне достаточно выполнить такие меры:
- обычные полоскания, часто для этого используют раствор фурацилина;
- прижигания, которые выполняются раствором ляписа или колларгола;
- климатотерапия – особенно хорош морской либо горный воздух;
- санаторно-курортное лечение, включающее физиотерапию (УВЧ или электрофорез) и кислородные коктейли.
Если выявлена вторая или третья стадия гипертрофии миндалин, лечение включает проведение тонзилэктомии – амбулаторной операции, под местным наркозом, при которой удаляется часть миндалин.
Забронировать лекарства для восстановления после операции можно через наш сайт. Он включает в себя всю информацию о медицинских препаратов, а также дает возможность сделать заказ онлайн.
Он включает в себя всю информацию о медицинских препаратов, а также дает возможность сделать заказ онлайн.
Профилактика
Как профилактику увеличения гланд для ребенка можно назначить закаливание, хорошее и сбалансированное питание, активное времяпровождение на свежем воздухе.
J35.3 Гипертрофия миндалин с гипертрофией аденоидов — Sibmeda
Медицинский портал SIBMEDA (“Сибмеда”) – специализированное рекламное средство массовой информации, зарегистрированное по темам “Медицина”, “Здоровье”, “Здоровый образ жизни”, “Красота”, предназначенное, в первую очередь, для медицинских и фармацевтических работников. Имеются противопоказания! Проконсультируйтесь со специалистом.Информация на портале «Сибмеда» размещена исключительно с ознакомительной целью. По всем вопросам, касающимся заболеваний и выбора способов и методов лечения, обращайтесь к врачу лично.
Редакция портала не несет ответственности за точность и достоверность высказанных на станицах портала мнений, советов, утверждений и другой «частной» информации.
 В случае неправильной их трактовки и самостоятельного применения ответственность возлагается на посетителя. Администрация портала также не несет ответственности за содержание и достоверность рекламных материалов, а также за возможный вред от использования рекламируемых товаров.
В случае неправильной их трактовки и самостоятельного применения ответственность возлагается на посетителя. Администрация портала также не несет ответственности за содержание и достоверность рекламных материалов, а также за возможный вред от использования рекламируемых товаров.В материалах, размещенных на портале «Сибмеда», могут встречаться технические, грамматические ошибки, опечатки и некоторые другие погрешности.
Если в тексте замечены неточности или некорректные формулировки – сообщите в редакцию.
Копирование текстовых и фотоматериалов возможно с активной ссылкой на источник и при согласии редакции. Редактирование материалов и рерайт текстов возможен только при ссылке на первоисточник.
Все материалы на сайте защищены авторскими правами и являются собственностью правообладателей. В случае нарушения права нарушители будут преследоваться согласно законам РФ.
Свидетельство о регистрации СМИ ЭЛ №ФС 77-62529 от 27.07.2015 выдано Федеральной службой по надзору в сфере связи, информационных технологий и массовых коммуникаций.
Учредитель – общество с ограниченной ответственностью “Сибмеда”. Главный редактор – Заиграева Е. Ю. Тел.: (383) 209 3 206, [email protected]
Портал корректно отображается в браузерах Mozilla Firefox версия 22 и выше, Google Chrome, Safari версия 4 и выше, Opera версия 12 и выше, MSIE версия 8 и выше.
Лечение и удаление аденоидов у детей в Кемерове
Одним из важных компонентов иммунной системы ребенка является так называемое лимфатическое глоточное кольцо, или кольцо Пирогова-Вальдейера, которое защищает его от респираторных и некоторых других инфекций. Кольцо образовано миндалинами — участками лимфоидной ткани, которая содержит большое количество клеток иммунитета — лимфоцитов и фагоцитов. Таким образом, миндалины являются барьером на пути инфекции и формируют местный и общий иммунный ответ на вторжение возбудителя болезни.
В состав лимфоидного кольца входят шесть миндалин:
- • две небных, воспаление которых называют тонзиллитом или ангиной;
- • две трубных;
- • язычная;
- • глоточная.

Обычно в воспалительный процесс вовлекаются глоточная и небные миндалины, которые первыми стоят на пути микробов.
Что такое аденоиды
В ответ на вторжение инфекции, миндалины должны усиленно работать, чтобы его отразить. Чтобы справиться с поставленной задачей, они наращивают количество лимфоидной ткани и соответственно увеличиваются в размерах. Чем чаще миндалины контактируют с микробом-агрессором, тем больше они разрастаются. Чрезмерный рост миндалин на медицинском языке называется гипертрофией, при этом разрастания глоточной миндалины называют аденоидными вегетациями, или просто аденоидами.
Аденоиды встречаются очень часто, поскольку увеличение глоточной миндалины — естественный иммунный ответ не только на внедрение вредных бактерий и вирусов, но и на первичную колонизацию полости рта и носа микробами, которые являются их обычными обитателями.
Степени аденоидов
Существует три степени гипертрофии глоточной миндалины:
- • Аденоиды 1 степени.
 Вегетации закрывают до трети просвета хоан — отверстий, через которые полость носа сообщается с носоглоткой.
Вегетации закрывают до трети просвета хоан — отверстий, через которые полость носа сообщается с носоглоткой. - • Аденоиды 2 степени. Перекрывают до ⅔ просвета хоан.
- • Аденоиды 3 степени. Почти полностью перекрывают вход в носоглотку.
Размеры аденоидов далеко не всегда соответствуют тем нарушениям, что они вызывают у ребенка. Даже разрастания первой степени иногда вызывают выраженную клиническую картину, в то время, как аденоиды 3 степени могут относительно немного беспокоить пациента. Принимая решение о лечении ребенка, нужно ориентироваться только на те проблемы, что ему доставляют аденоидные вегетации, но никак не на их размеры.
Симптомы аденоидов
В основе всех нарушений, связанных с аденоидными разрастаниями, лежит нарушение носового дыхания. Вследствие этого, могут наблюдаться следующие симптомы:
- • беспокойный и прерывистый сон, дети часто спят с открытым ртом, храпят;
- • вялость, апатия;
- • снижение слуха той или иной выраженности;
- • снижение памяти и внимания, в результате чего снижается успеваемость в школе;
- • гнусавый оттенок голоса;
- • сложности формирования речи у малышей;
- • головные боли.

В далеко зашедших случаях формируется “аденоидное лицо” с постоянно открытым ртом и опущенной нижней челюстью.
Осложнения аденоидов
Гипертрофия глоточной миндалины — физиологический процесс, но это не значит, что он всегда безопасен. Избыточный рост вегетаций может привести к достаточно серьезным осложнениям:
- • Перекрывая вход в слуховую трубу, аденоиды вызывают снижение слуха. В период активного развития речи это может вызвать различные неблагоприятные последствия.
- • Гипертрофированная глоточная миндалина может часто воспаляться и стать очагом хронической инфекции. Часто следствием такой инфекции становятся регулярные отиты и синуситы.
- • Постоянное ротовое дыхание иногда приводит к деформации костей скелета и нарушениям прикуса.
Большинство людей взрослеют и старятся даже не подозревая, что в детстве имели аденоиды. Поэтому не надо бояться, если врач заговорит о них. Важно понимать, когда Вашему ребенку потребуется лечение, а когда оно не нужно.
Важно понимать, когда Вашему ребенку потребуется лечение, а когда оно не нужно.
Что такое аденоидит
Даже в медицинской литературе существует некоторая путаница в терминах, в результате чего понятия аденоиды, гипертрофия аденоидов и аденоидит нередко употребляются как синонимы. Тем не менее, современные эксперты считают, что аденоидные вегетации — это разрастание лимфоидной ткани, которое имеет место в норме, тогда как если мы говорим о воспалении, правильнее применять термин “аденоидит”.
Острым аденоидитом болели практически все, кто хоть раз перенес ОРЗ. Симптомы заболевания не выходят за рамки клинической картины вирусной инфекции, поэтому воспаление глоточной миндалины при этом обычно не диагностируют, что впрочем не имеет особого значения для пациента.
Хронический аденоидит — более серьезная проблема, ведущую причину которой выделить сложно, а иногда и вовсе невозможно. Доказана связь заболевания с такими факторами, как:
- • частые ОРВИ;
- • длительное пребывание болезнетворных микробов в полости рта;
- • аллергические реакции;
- • плохая экология;
- • истинный иммунодефицит.

Есть мнения, что с развитием хронического аденоидита могут быть связаны также внутриклеточные бактерии, вирус Эпштейн-Барр и рефлюксная болезнь желудка, при которой происходит периодический заброс его кислого содержимого в пищевод.
Предположить хронический аденоидит можно на основании характерных жалоб:
- • частые простудные заболевания;
- • приступы ночного и утреннего кашля, возникающие вследствие стекания слизи по задней стенки глотки;
- • стойкое или преходящее затруднение носового дыхания.
Бывают ли аденоиды у взрослых
Аденоидные вегетации достигают максимальных размеров к 3-7 годам, после чего претерпевают обратное развитие и полностью атрофируются к 15-20 годам. Однако, в некоторых случаях клинически значимые разрастания сохраняются и в более старшем, а в иногда и в пожилом, возрасте.
Как диагностировать аденоиды
Диагноз ставится на основании жалоб пациента при наличии соответствующих изменений в носоглотке. Однако задача диагностики состоит не только в постановке диагноза. Необходимо определить требуется ли ребенку удаление аденоидов. С этой целью могут быть назначены, например, рентгенография, чтобы определить размеры и расположение разрастаний, или аудиометрия — для оценки слуха пациента.
Однако задача диагностики состоит не только в постановке диагноза. Необходимо определить требуется ли ребенку удаление аденоидов. С этой целью могут быть назначены, например, рентгенография, чтобы определить размеры и расположение разрастаний, или аудиометрия — для оценки слуха пациента.
“Золотой стандарт” диагностики аденоидов — эндоскопическое исследование, которое позволит достоверно осмотреть вегетации, определить плотно ли они прилегают к хоанам и насколько перекрывают слуховую трубу. При этом ребенок не получает ненужной радиации, а полное представление о его состоянии можно получить уже на первом приеме.
ЛОР-услуги по лечению гипертрофии миндалин и аденоидов у детей в Юте
Гипертрофия миндалин и аденоидов – около
Миндалины расположены по обеим сторонам задней стенки глотки. Аденоиды расположены выше и дальше назад, там, где носовые ходы соединяются с глоткой. Миндалины и аденоиды помогают организму бороться с инфекцией.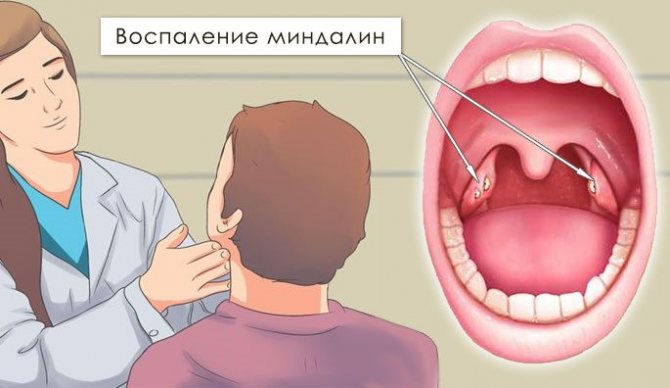 Миндалины видны через рот, а аденоиды – нет. Гипертрофия означает увеличение. Гипертрофия миндалин и аденоидов означает, что эта ткань увеличена.Гипертрофия аденоидов часто встречается у детей, но редко у взрослых. Распространенными причинами гипертрофии аденоидов у взрослых являются хроническая инфекция и аллергия. Загрязнение окружающей среды и курение также являются важными факторами, которые могут способствовать гипертрофии миндалин и аденоидов.
Миндалины видны через рот, а аденоиды – нет. Гипертрофия означает увеличение. Гипертрофия миндалин и аденоидов означает, что эта ткань увеличена.Гипертрофия аденоидов часто встречается у детей, но редко у взрослых. Распространенными причинами гипертрофии аденоидов у взрослых являются хроническая инфекция и аллергия. Загрязнение окружающей среды и курение также являются важными факторами, которые могут способствовать гипертрофии миндалин и аденоидов.
Гипертрофия миндалин и аденоидов – Диагноз
В некоторых случаях увеличенных миндалин и аденоидов нет явных симптомов. Однако, когда гипертрофия миндалин более серьезна, у детей обычно возникают симптомы, например:
- Голос может немного измениться из-за опухшей ткани около голосовых связок.
- Проглатывание некоторых продуктов может стать затруднительным, если увеличенная ткань миндалин становится обструктивной.
- Дети могут есть меньше и терять аппетит, если глотание пищи затруднено или болезненно.

- Галитоз (неприятный запах изо рта) может возникать из-за инфекции миндалин.
- Храп из-за обструкции дыхательных путей увеличенными миндалинами.
Обструктивное апноэ во сне, состояние, на которое указывают остановки дыхания во время сна, может возникать в тяжелых случаях гипертрофии миндалин.Это связано с закупоркой дыхательных путей и является серьезным заболеванием.
Частые ушные инфекции, когда увеличенные миндалины блокируют евстахиевы трубы и затрудняют отток. Это может привести к скоплению жидкости за барабанной перепонкой и ушным инфекциям.
Хронический синусит, если опухшие миндалины и окружающие ткани препятствуют правильному дренажу из полостей пазух. Слизистая застревает, и могут развиться инфекции. Для синусита
ЛОР-врач имеет специальную подготовку по инфекциям, болезням и состояниям уха, носа и горла.Ваш ЛОР, скорее всего, проведет физический осмотр, чтобы определить, где находится инфекция. Они также спросят о вашей семейной истории, чтобы определить, является ли ваше заболевание наследственным.
Они также спросят о вашей семейной истории, чтобы определить, является ли ваше заболевание наследственным.
Обычно для осмотра задней части носа и горла врачи вводят гибкий зонд через нос (называемый назофарингоскопом). Врачи также ищут покраснение миндалин, увеличение лимфатических узлов на челюсти и шее и влияние миндалин на дыхание.
Другие тесты могут включать:
- Исследование горла с помощью мазков на бактерии и другие организмы
- Анализы крови для определения наличия таких инфекций, как мононуклеоз
- Рентген головы и шеи для определения размера аденоидов и степени инфицирования
Гипертрофия миндалин и аденоидов – лечение
Иногда увеличенная ткань сокращается сама по себе или по мере роста ребенка, и лечение не требуется.Однако если не лечить тяжелую гипертрофию миндалин, это может привести к серьезным заболеваниям. Основные инфекции могут распространяться на другие части тела, а невылеченные стрептококковые бактерии (ангина) могут даже повредить почки и сердечные клапаны.
Для лечения гипертрофии миндалин можно использовать лекарства и хирургическое вмешательство. Когда инфекция является причиной гипертрофии миндалин, могут быть эффективны антибиотики. Как только инфекция исчезнет, увеличенная ткань миндалин обычно возвращается к нормальному размеру.Если антибиотики не действуют или увеличенные миндалины и аденоиды вызывают проблемы с дыханием и сном, хирургическое вмешательство может быть лучшим вариантом лечения. Миндалины можно удалить с помощью хирургической процедуры, известной как тонзиллэктомия.
Тонзиллэктомия – простая и эффективная операция. Хирург удаляет миндалины через рот ребенка без внешних разрезов на коже. Процедура занимает всего около 20 минут, и многие дети уходят домой в день операции. Время восстановления обычно составляет от 1 до 2 недель в зависимости от используемой хирургической техники.Можно ожидать некоторой боли, которая на короткое время повлияет на еду и питье. При удалении увеличенных миндалин устраняется непроходимость и в большинстве случаев устраняются симптомы.
Аденоидэктомия – это хирургическая процедура по удалению аденоидов. Это простая амбулаторная процедура с очень небольшим количеством побочных эффектов. Аденоиды удаляются через рот без внешних разрезов. Восстановление для большинства детей составляет около 48 часов, и в результате часто наблюдается значительное облегчение симптомов и осложнений.
Просмотр видеоЛечение симптоматической хронической аденотонзиллярной гипертрофии с помощью амоксициллина / клавуланата калия: краткосрочные и долгосрочные результаты
Abstract
Цель. Оценить краткосрочные и долгосрочные эффекты лечения симптоматической хронической аденотонзиллярной гипертрофии (CATH) 30-дневным курсом амоксициллина / клавуланата калия (AMOX / CLAV).
Пациенты. Дети в возрасте от 2 до 16 лет с обструктивными симптомами, связанными с CATH, у которых в анамнезе не было рецидивирующего аденотонзиллита.
Дизайн. Проспективное рандомизированное двойное слепое плацебо-контролируемое исследование.
Настройка. Амбулатория поликлиники третичного уровня.
Вмешательство. Пациентов случайным образом лечили 30-дневными курсами плацебо (PLAC) или AMOX / CLAV (40 мг / кг в 3 приема в день).
Показатели результата. Признаки и симптомы пациентов оценивались при физикальном обследовании, а также с помощью анкет принудительного выбора врача и родителей через 1, 3 и 24 месяца после лечения.Решение о проведении операции или продолжении выжидательной тактики было принято для всех пациентов одним и тем же врачом на основании зарегистрированных симптомов и физических данных.
Результаты. Лечение 30-дневным курсом AMOX / CLAV значительно снизило потребность в хирургическом вмешательстве в краткосрочной перспективе по сравнению с PLAC (37,5% против 62,7%) при последующем наблюдении через 1 месяц). Снижение потребности в хирургии в группе, получавшей AMOX / CLAV, сохранялось через 3 месяца (AMOX / CLAV 54,5% против PLAC 85,7%) и через 24 месяца (AMOX / CLAV 83. 3% против PLAC 98,0%).
3% против PLAC 98,0%).
Выводы . 30-дневный курс AMOX / CLAV значительно снижает потребность в хирургическом вмешательстве у детей с обструктивной аденотонзиллярной гипертрофией через 1 месяц наблюдения. Это относительное снижение сохраняется через 3 и 24 месяца после лечения, хотя абсолютный процент пациентов, нуждающихся в хирургическом вмешательстве, увеличивался в обеих группах по мере увеличения времени после лечения. Уменьшение симптомов у пациентов, получавших AMOX / CLAV, является умеренным, но значительным даже при долгосрочном наблюдении.Точная роль этого лечения CATH еще предстоит определить; тем не менее, наши результаты показывают, что 30-дневный курс AMOX / CLAV можно использовать в ситуациях, когда желательно временное облегчение симптомов или операция может повлечь за собой неприемлемый риск.
Аденоидит и гипертрофия аденоидов | Педиатрический ЛОР
Где находится аденоид?
Аденоид – это кусок ткани в задней части носа над миндалинами.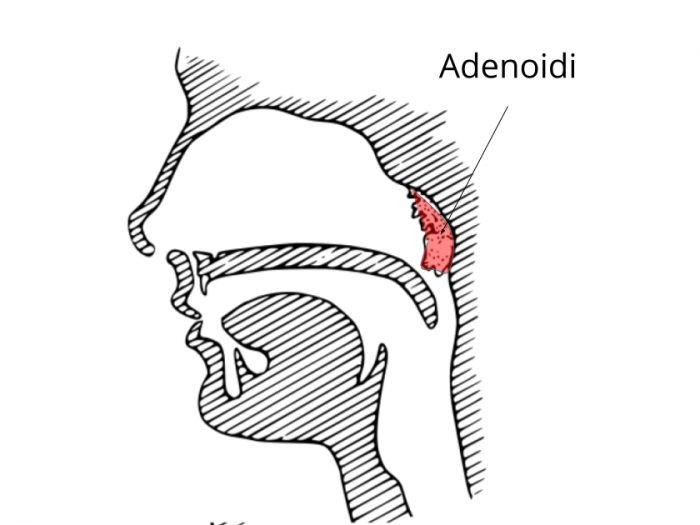 Чтобы увидеть их, ваш врач может посмотреть через ваш рот и заднюю часть носа с помощью зеркала, может выбрать для просмотра гибкую камеру в носу или может использовать рентгеновский снимок.
Чтобы увидеть их, ваш врач может посмотреть через ваш рот и заднюю часть носа с помощью зеркала, может выбрать для просмотра гибкую камеру в носу или может использовать рентгеновский снимок.
Что такое аденоид?
Аденоид – это в основном лимфатический узел. Лимфатический узел содержит «лимфоциты» – клетки, которые помогают бороться с инфекцией. Аденоид – это часть группы лимфатических узлов, в которую входят миндалины, расположенные вокруг задней стенки глотки (известные как кольцо Вальдейера). Вместе они помогают справиться с инфекциями носа и горла.
Что такое аденоидит?
К сожалению, иногда поражается лимфоидная ткань, и инфекция может длиться неделями или месяцами.Это называется аденоидитом. Если у вас аденоидит, у вас может быть насморк или заложенность носа, постназальные выделения, головная боль или кашель.
Как лечится аденоидит?
Обычно аденоидит поддается лечению антибиотиками, принимаемыми внутрь. Если антибиотики не помогают избавиться от инфекции, возможно, придется удалить лимфоидную ткань.
Если антибиотики не помогают избавиться от инфекции, возможно, придется удалить лимфоидную ткань.
Что такое аденоидная гипертрофия?
У большинства детей аденоид обычно увеличивается в раннем детстве, когда инфекции носа и горла являются наиболее распространенными.Обычно они уменьшаются по мере взросления ребенка и исчезают в период полового созревания. Однако у некоторых детей аденоид продолжает увеличиваться в размерах и блокировать проход за носом. Это может привести к храпу, дыханию через рот и / или ГИПОНАЗАЛЬНОМ звуку речи (звучит как разговор с заложенным носом). Кроме того, это может привести к ОТИТУ (инфекции среднего уха) из-за закупорки евстахиевой трубы (трубы, соединяющей ухо с горлом).
Когда следует рассматривать аденоидэктомию (удаление аденоидов)?
Ваш врач мог направить вас к специалисту по ушному носу и горлу для обследования на предмет удаления аденоида.
Некоторые из рекомендаций, которым мы следуем, чтобы рассмотреть возможность аденоидэктомии:
- Хроническая инфекция аденоида (синусоподобные симптомы), несмотря на адекватное лечение.

- Аденоидная гипертрофия (увеличение), вызывающая дыхание через рот, заложенность носа, храп, беспокойный сон.
- Рецидивирующие ушные инфекции
Что происходит при удалении аденоидов?
Каждый пациент, которому предстоит удалить лимфоидную ткань, сначала проходит скрининг, чтобы убедиться, что он не подвергается повышенному риску развития ГИПЕРНАЗАЛЬНОЙ речи (звуков, напоминающих говорение через нос) после операции.Операция проводится через рот под общим наркозом. Часто мы используем прижигание (удаление отсасыванием и нагреванием) для выполнения операции, что приводит к очень небольшой, а во многих случаях потере крови. Эта операция проводится амбулаторно и длится около 20 минут.
Увеличенные миндалины и аденоиды | Детская больница Техаса
Гипертрофия означает увеличение. Гипертрофия миндалин и аденоидов означает, что эта ткань увеличена.
Миндалины и аденоиды помогают организму бороться с инфекциями.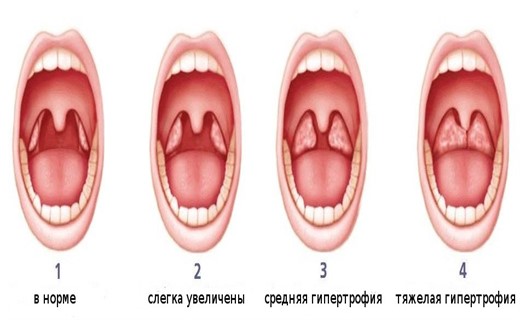 Они задерживают бактерии и вирусы, попадающие через горло.
Они задерживают бактерии и вирусы, попадающие через горло.
Миндалины расположены по обеим сторонам задней стенки глотки. Аденоиды расположены выше и дальше назад, там, где носовые ходы соединяются с глоткой. Миндалины видны через рот, а аденоиды – нет.
Увеличение миндалин или аденоидов может сигнализировать об инфекции. Однако у некоторых детей аденоиды и миндалины могут увеличиваться естественным образом и без проблем.
Пациенты могут быть осмотрены техасскими детскими экспертами в области отоларингологии, носа и горла.
Причины и факторы риска
Причины:
- Заражение вирусом или бактериями
- Аллергия
- Рак (редко)
Факторы риска:
- Курение
- Аллергия
Симптомы и типы
Симптомы включают:
- Голос с заложенным носом
- Нёбо неправильной формы и положение зубов
- Дыхание через рот
- Боль в горле
- Храп, удушье и паузы во сне
Диагностика и тесты
Врач вашего ребенка проведет медицинский осмотр и задаст вопросы.
Эти вопросы могут включать:
- Сколько эпизодов ангины за последний год?
- У вашего ребенка были проблемы со сном?
- Ваш ребенок храпит? Она задыхается? Она перестает дышать?
- Ваш ребенок чаще всего дышит ртом, а не носом?
- У вашего ребенка был насморк?
Тесты могут включать:
- Посев из горла
- Рентгеновские снимки
- Назофарингоскопия, в нос вставлена камера для исследования аденоидов
- Анализы крови
- Исследование сна (полисомнограмма)
Лечение и уход
Лечение и уход зависят от того, почему увеличены миндалины и аденоиды.
Бактериальная инфекция:
Рецидивирующие инфекции:
- Хирургическое лечение может быть рекомендовано, если антибиотики не действуют или если увеличенные миндалины и аденоиды вызывают проблемы с дыханием и сном.
Посмотрите видео, в котором объясняется, как ухаживать за ребенком после операции.
Жизнь и управление
Если у вашего ребенка рецидивирующие инфекции, врач, скорее всего, порекомендует удалить ткань хирургическим путем.Это обычная операция для детей.
Лечение аденоидов опухших миндалин Jacksonville
Многие дети страдают аденотонзиллитом, воспалением миндалин и аденоидов, чаще всего вызываемым вирусной или бактериальной инфекцией. Это может вызвать боль и дискомфорт и чаще всего лечится пероральными антибиотиками. Хотя большинство детей полностью выздоравливает в течение недели, при хроническом или рецидивирующем аденотонзиллите может потребоваться аденотонзиллэктомия (хирургическое удаление миндалин и аденоидов).
Симптомы аденотонзиллита и гипертрофии
Основными симптомами инфекции миндалин являются боль в горле, опухшие миндалины красного цвета и могут иметь белые пятна, лихорадка, кашель, головная боль и увеличение лимфатических узлов. Другие, менее распространенные симптомы могут включать тошноту, рвоту, охриплость голоса и неприятный запах изо рта.
Гипертрофия миндалин или увеличение миндалин часто способствует обструктивному апноэ во сне у детей. Симптомами апноэ во сне являются раздражительность, трудности с обучением (дефицит внимания), храп, периоды бездыхания во время сна, недержание мочи, а иногда и сонливость и утомляемость.Увеличенные аденоиды – это лимфоидная ткань в задней части носа, которая также способствует обструктивному апноэ во сне у детей.
Диагностика и лечение
Когда ваш педиатр или семейный врач направит вашего ребенка в нашу клинику для обследования и лечения рецидивирующего или хронического аденотонзиллита или апноэ во сне, ваш ребенок будет тщательно обследован нашими ЛОР-специалистами для обсуждения дальнейшего лечения и возможного хирургического вмешательства, если это необходимо. Тонзиллэктомия и аденоидэктомия – это безопасная и эффективная процедура для лечения хронического аденотонзиллита, а также гипертрофии миндалин и аденоидов, вызывающих апноэ во сне.Восстановление у детей обычно составляет менее недели. Чтобы помочь в быстром и комфортном выздоровлении, в нашей клинике используется плазменная тонзиллэктомия на основе кобляции.
Чтобы помочь в быстром и комфортном выздоровлении, в нашей клинике используется плазменная тонзиллэктомия на основе кобляции.
Если ваш ребенок страдает симптомами миндалин и аденоидов, обратитесь к одному из наших сертифицированных ЛОР-специалистов и запишитесь на прием для вашего ребенка.
Просмотр видео
Просмотр видео
Просмотр видео
Аденоидная гипертрофия – обзор
Внедрение рекомендаций по седации
Различные учреждения могут по своему усмотрению внедрять различные услуги седации для удовлетворения своих конкретных потребностей.Крупные учреждения, где седация проводится во многих областях в любое время суток, могут выбрать децентрализованный подход, при котором в отдельных отделениях есть практикующие врачи, которые проводят седацию под строгим контролем и контролем.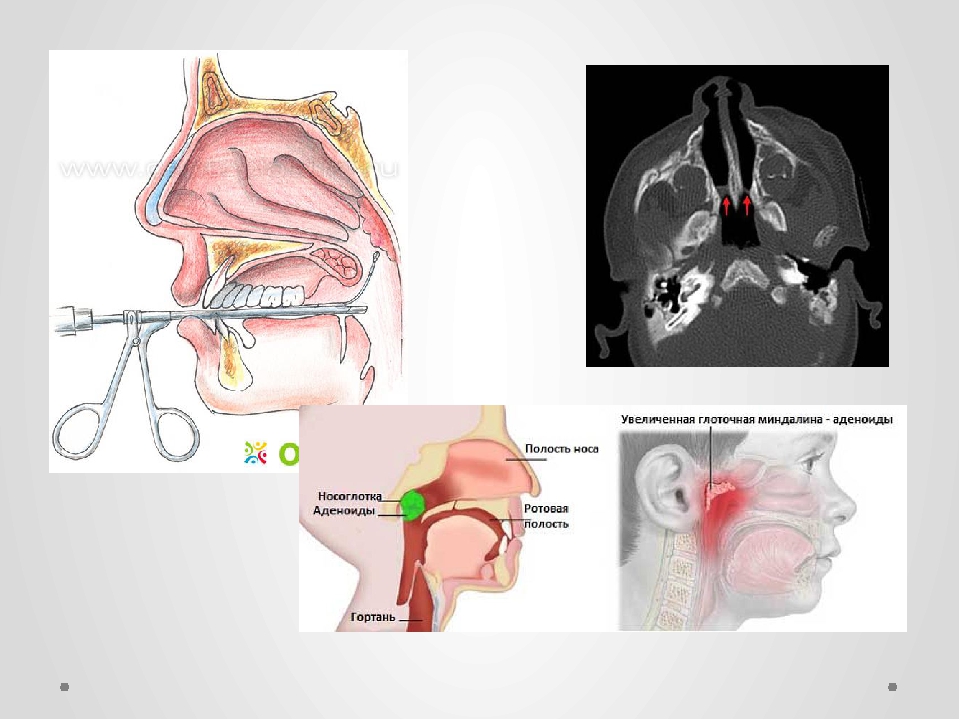 Такой подход используется в Детском национальном медицинском центре в Вашингтоне, округ Колумбия. В других учреждениях может быть одно место, куда доставляется большинство детей, которым требуется седация, и небольшая группа специалистов по седации, которые будут заботиться о них. Это модель организации в Дартмутском медицинском центре в Нью-Гэмпшире.Анестезиологи, реаниматологи или радиологи могут контролировать эту область. В других учреждениях могут быть бригады медсестер или госпиталистов, которые приезжают туда, где требуется седация. Другие учреждения могут использовать комбинацию этих методов. Во всех случаях для успешного обслуживания требуется институциональный надзор.
Такой подход используется в Детском национальном медицинском центре в Вашингтоне, округ Колумбия. В других учреждениях может быть одно место, куда доставляется большинство детей, которым требуется седация, и небольшая группа специалистов по седации, которые будут заботиться о них. Это модель организации в Дартмутском медицинском центре в Нью-Гэмпшире.Анестезиологи, реаниматологи или радиологи могут контролировать эту область. В других учреждениях могут быть бригады медсестер или госпиталистов, которые приезжают туда, где требуется седация. Другие учреждения могут использовать комбинацию этих методов. Во всех случаях для успешного обслуживания требуется институциональный надзор.
Реализация успешной общеорганизационной политики включает организацию, обучение, ведение документации, обеспечение соблюдения и постоянное улучшение качества. 74 Комитет по седации должен быть тщательно организован и включать в себя множество отделов, практикующих врачей и географических регионов внутри учреждения. Целью комитета должно быть создание политики седации, которая может облегчить уход за пациентами, не возлагая чрезмерного бремени на практикующих врачей. В идеале комитет должен состоять из представителей как минимум одной, а лучше двух-трех служб седативных терапевтов (например, эндоскопист, реаниматолог, дантист, хирург или неотложная медицина), анестезиолога, медсестер, аптеки, администрации больницы и управления рисками. . В обязанности комитета по седации входит создание политики седации в масштабе всей больницы (учреждения), определение потребностей в персонале и оборудовании в масштабе всей больницы (учреждения), создание образовательных программ, мониторинг проблем с седацией и изменение политики по мере необходимости.Также рекомендуется задействовать управление рисками.
Целью комитета должно быть создание политики седации, которая может облегчить уход за пациентами, не возлагая чрезмерного бремени на практикующих врачей. В идеале комитет должен состоять из представителей как минимум одной, а лучше двух-трех служб седативных терапевтов (например, эндоскопист, реаниматолог, дантист, хирург или неотложная медицина), анестезиолога, медсестер, аптеки, администрации больницы и управления рисками. . В обязанности комитета по седации входит создание политики седации в масштабе всей больницы (учреждения), определение потребностей в персонале и оборудовании в масштабе всей больницы (учреждения), создание образовательных программ, мониторинг проблем с седацией и изменение политики по мере необходимости.Также рекомендуется задействовать управление рисками.
Отделение анестезиологии (председатель или назначенное лицо) играет ключевую, если не центральную роль. Поскольку JCAHO сочетает в себе правила анестезии и седации, отделение анестезиологии играет важную роль в формулировании политики, обучении неанестезиологов, практикующих седацию, выступая в качестве консультантов для трудных пациентов и определяя, когда седация неанестезиологом неуместна. Отделение анестезиологии должно утверждать схемы и записи о седации и участвовать вместе с комитетом и отделом управления рисками учреждения в периодической проверке записей и соответствия документации, а также политикам и процедурам учреждения.Сотрудник отделения анестезиологии также должен участвовать в процессе постоянного улучшения качества. Необходимо постоянное улучшение качества для проверки осложнений, отчетов о происшествиях и схем седации, чтобы обеспечить соответствие политике и рекомендовать изменения комитету по седации. Наконец, седативный эффект и обезболивание требуют плана лечения. Отделение анестезиологии должно сыграть решающую роль в определении того, какие седативные, снотворные, общие анестетики и анальгетики можно безопасно использовать по отдельности или в комбинации в каждом учреждении.Некоторые препараты, в частности, могут легко вызывать глубокую седацию / общую анестезию, обструкцию дыхательных путей, незащищенные дыхательные пути и кардиореспираторный коллапс, а именно метогекситал, тиопентал, закись азота (в сочетании с другими седативными препаратами), кетамин, пропофол и ремифентанил.
Отделение анестезиологии должно утверждать схемы и записи о седации и участвовать вместе с комитетом и отделом управления рисками учреждения в периодической проверке записей и соответствия документации, а также политикам и процедурам учреждения.Сотрудник отделения анестезиологии также должен участвовать в процессе постоянного улучшения качества. Необходимо постоянное улучшение качества для проверки осложнений, отчетов о происшествиях и схем седации, чтобы обеспечить соответствие политике и рекомендовать изменения комитету по седации. Наконец, седативный эффект и обезболивание требуют плана лечения. Отделение анестезиологии должно сыграть решающую роль в определении того, какие седативные, снотворные, общие анестетики и анальгетики можно безопасно использовать по отдельности или в комбинации в каждом учреждении.Некоторые препараты, в частности, могут легко вызывать глубокую седацию / общую анестезию, обструкцию дыхательных путей, незащищенные дыхательные пути и кардиореспираторный коллапс, а именно метогекситал, тиопентал, закись азота (в сочетании с другими седативными препаратами), кетамин, пропофол и ремифентанил. Могут ли или должны ли эти препараты вводиться неанестезиологами, и если да, то при каких условиях следует определять в каждом учреждении. Образование жизненно важно для поддержания безопасности. Постоянно действующая общеобразовательная программа по седации, подчеркивающая ответственность врача (стоматолога), ответственность медсестры, рекомендации и фармакологию лекарств, должна проводиться достаточно часто, чтобы обучать персонал и обеспечивать текучесть кадров (обычно один-два раза в год).В дополнение к этой программе использовались учебные модули, видео и раздаточные материалы, моделирование и практический контроль. 57 Наше учреждение (Детский национальный медицинский центр, Вашингтон, округ Колумбия) использует компьютеризированный учебный модуль, который включает в себя обзор политики больницы, оборудования, персонала, фармакологии используемых лекарств и спасения от более глубоких уровней седации. По окончании компьютеризированного учебного модуля необходимо успешно пройти тест.
Могут ли или должны ли эти препараты вводиться неанестезиологами, и если да, то при каких условиях следует определять в каждом учреждении. Образование жизненно важно для поддержания безопасности. Постоянно действующая общеобразовательная программа по седации, подчеркивающая ответственность врача (стоматолога), ответственность медсестры, рекомендации и фармакологию лекарств, должна проводиться достаточно часто, чтобы обучать персонал и обеспечивать текучесть кадров (обычно один-два раза в год).В дополнение к этой программе использовались учебные модули, видео и раздаточные материалы, моделирование и практический контроль. 57 Наше учреждение (Детский национальный медицинский центр, Вашингтон, округ Колумбия) использует компьютеризированный учебный модуль, который включает в себя обзор политики больницы, оборудования, персонала, фармакологии используемых лекарств и спасения от более глубоких уровней седации. По окончании компьютеризированного учебного модуля необходимо успешно пройти тест. Этот модуль является частью процедуры ориентации и привилегии каждого врача и медсестры и должен быть завершен, прежде чем они смогут назначить седативный эффект.Модуль необходимо пересматривать и успешно завершать каждые 2 года. Привилегии персонала также требуют Basic Life Support или эквивалента для тех, кто дает умеренную седацию, и Pediatric Advanced Life Support или эквивалент для тех, кто дает глубокую седацию. Каждый руководитель или супервизор должен подтвердить компетентность практикующего врача по обеспечению желаемого уровня седации.
Этот модуль является частью процедуры ориентации и привилегии каждого врача и медсестры и должен быть завершен, прежде чем они смогут назначить седативный эффект.Модуль необходимо пересматривать и успешно завершать каждые 2 года. Привилегии персонала также требуют Basic Life Support или эквивалента для тех, кто дает умеренную седацию, и Pediatric Advanced Life Support или эквивалент для тех, кто дает глубокую седацию. Каждый руководитель или супервизор должен подтвердить компетентность практикующего врача по обеспечению желаемого уровня седации.
В образовательных учреждениях также должны быть подчеркнуты пределы седативного воздействия неанестезиологом и критерии консультации с седативным действием и / или седативного действия анестезиолога.Особое беспокойство вызывает обструкция верхних дыхательных путей, которая может усугубиться при приеме седативных средств. 39 Гипертрофия миндалин и аденоидов часто встречается у детей в возрасте 2–12 лет и связана с громким храпом или обструктивным апноэ во сне. Родители часто говорят практикующему, что их ребенок громко храпит, а затем «перестает дышать». Эти дети подвержены повышенному риску обструкции дыхательных путей, и их следует направить к специалисту по дыхательным путям (анестезиологу, детскому реаниматологу, педиатру-специалисту по неотложной медицине) для проведения процедур, требующих седации. 75, 76 Проблемы, для решения которых рекомендуется консультация анестезиолога, перечислены ниже:
Родители часто говорят практикующему, что их ребенок громко храпит, а затем «перестает дышать». Эти дети подвержены повышенному риску обструкции дыхательных путей, и их следует направить к специалисту по дыхательным путям (анестезиологу, детскому реаниматологу, педиатру-специалисту по неотложной медицине) для проведения процедур, требующих седации. 75, 76 Проблемы, для решения которых рекомендуется консультация анестезиолога, перечислены ниже:
- 1.
Медицинские проблемы
- •
Физическое состояние по ASA III или IV
323
- • 903 Легочные: обструкция дыхательных путей (миндалины / аденоиды)
Громкий храп, обструктивное апноэ во сне
Плохо контролируемая астма
- • 903 Легочные: обструкция дыхательных путей (миндалины / аденоиды)
- •
Морбидное ожирение
• 06 идеальная масса телаСердечно-сосудистые заболевания: цианоз, застойная сердечная недостаточность
- •
Недоношенность: менее 60 недель после зачатия
- •
Остаточные легочные, сердечно-сосудистые, желудочно-кишечные, желудочно-кишечные, неврологические проблемы
314
12000 14Плохо контролируемые изъятия
CE внутреннее апноэ
- •
Желудочно-кишечный тракт: неконтролируемый гастроэзофагеальный рефлюкс

Процедуры, требующие глубокой седации у пациентов с полным желудком
Проблемы управления
- •
Тяжелая задержка развития
- •
Пациенты, которых трудно контролировать
- 6 903
История неудачной седации
- •
Передержка
- •
Гиперактивный (парадоксальный) ответ на седативные препараты
Роль сестринского дела невозможно переоценить.Медсестры являются «первой линией» седативных препаратов и часто являются той частью команды, которая выявляет различия в соблюдении правил. Их поддержка и обучение обязательно. Кроме того, необходимо учитывать государственные правила ухода за больными, потому что во многих штатах ограничивается прием некоторых лекарств, таких как пропофол и кетамин, зарегистрированными медсестрами.
Административная часть повышения эффективности внедрения седативных препаратов – это последний кусок головоломки. Соблюдение требований может контролироваться отделом медицинского и стоматологического персонала, отделом сестринского ухода, а также комитетом, на который возложена ответственность за постоянное улучшение качества. Этот комитет должен входить в сферу управления рисками . Офисы медперсонала и медицинского персонала должны контролировать соответствие образовательной сертификации для получения соответствующих аттестатов. Каждые 6 месяцев офис медицинского персонала должен сообщать заведующему отделением и медперсоналу список лиц, которым необходимо пройти повторную аттестацию по седации. Заведующий отделением и кураторы медсестер несут ответственность за соблюдение индивидуального законодательства. Наконец, отчеты о вариациях должны составляться и составляться, когда не соблюдается политика седативного воздействия или когда происходит критический инцидент.Соответствующий институциональный контрольный комитет рассматривает инцидент и сообщает комитету по седации. Воспитательные и корректирующие действия должны проводиться как можно быстрее.
Соблюдение требований может контролироваться отделом медицинского и стоматологического персонала, отделом сестринского ухода, а также комитетом, на который возложена ответственность за постоянное улучшение качества. Этот комитет должен входить в сферу управления рисками . Офисы медперсонала и медицинского персонала должны контролировать соответствие образовательной сертификации для получения соответствующих аттестатов. Каждые 6 месяцев офис медицинского персонала должен сообщать заведующему отделением и медперсоналу список лиц, которым необходимо пройти повторную аттестацию по седации. Заведующий отделением и кураторы медсестер несут ответственность за соблюдение индивидуального законодательства. Наконец, отчеты о вариациях должны составляться и составляться, когда не соблюдается политика седативного воздействия или когда происходит критический инцидент.Соответствующий институциональный контрольный комитет рассматривает инцидент и сообщает комитету по седации. Воспитательные и корректирующие действия должны проводиться как можно быстрее. Этот комитет не следует рассматривать как «полицию седативных препаратов», а скорее как ресурс для объективного и бесстрастного анализа критических событий, связанных с седацией. Затем комитет может определить, где «система» сломалась, чтобы определить, что пошло не так и почему (например, неадекватный сбор анамнеза в сочетании с седацией, неадекватный мониторинг в сочетании с задержкой в распознавании проблемы или неадекватные процедуры восстановления в сочетании с повторной седацией дома) .Отслеживание общих проблем, таких как события десатурации, необходимость вентиляции с использованием маски-мешка, апноэ, незапланированная госпитализация, неудовлетворительная седация и т. Д., Может дать рекомендации по разработке изменений в политике, которые позволят предотвратить более серьезные, но гораздо более редкие события (рис. 48-4). Этот тип анализа критических инцидентов позволяет дать рекомендации по предотвращению в будущем. 77–79 Примером успешной политики седации в больнице является Детский национальный медицинский центр (доступен в CNMC.
Этот комитет не следует рассматривать как «полицию седативных препаратов», а скорее как ресурс для объективного и бесстрастного анализа критических событий, связанных с седацией. Затем комитет может определить, где «система» сломалась, чтобы определить, что пошло не так и почему (например, неадекватный сбор анамнеза в сочетании с седацией, неадекватный мониторинг в сочетании с задержкой в распознавании проблемы или неадекватные процедуры восстановления в сочетании с повторной седацией дома) .Отслеживание общих проблем, таких как события десатурации, необходимость вентиляции с использованием маски-мешка, апноэ, незапланированная госпитализация, неудовлетворительная седация и т. Д., Может дать рекомендации по разработке изменений в политике, которые позволят предотвратить более серьезные, но гораздо более редкие события (рис. 48-4). Этот тип анализа критических инцидентов позволяет дать рекомендации по предотвращению в будущем. 77–79 Примером успешной политики седации в больнице является Детский национальный медицинский центр (доступен в CNMC.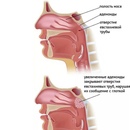 org).
org).
Гипертрофия аденоидов и миндалин – симптомы и лечение • New Medicine 4/2016 • Czytelnia Medyczna BORGIS
Iwona apińska, * Lidia Zawadzka-Głos
Гипертрофия аденоидов и миндалин – симптомы и лечение
Отделение детской отоларингологии Варшавского медицинского университета, Польша
Заведующий отделением: Лидия Завадска-Глос, доктор медицинских наук,
Резюме
Введение. Гипертрофия аденоидов и миндалин широко распространена в педиатрической популяции, поражая в основном детей младшего возраста в возрасте от 3 до 6 лет.В 1884 году немецкий патолог фон Вальдейер-Харц впервые описал скопления лимфоидной ткани на слизистой оболочке горла, которые он назвал лицевым лимфатическим кольцом, известным сегодня как миндалины Вальдейера. Кольцо Вальдейера играет важную роль в развитии иммунного ответа, позволяя иммунной системе контактировать с множеством антигенов и, таким образом, способствуя развитию специфического иммунологического ответа. Основные точки контакта организма с внешней средой – слизистые оболочки органов пищеварения и дыхания.Кольцо Вальдейера, открывая обе системы, играет особую роль в развитии иммунного ответа, особенно в первые годы жизни.
Основные точки контакта организма с внешней средой – слизистые оболочки органов пищеварения и дыхания.Кольцо Вальдейера, открывая обе системы, играет особую роль в развитии иммунного ответа, особенно в первые годы жизни.
Цель. Целью исследования был анализ симптомов у детей, госпитализированных в клинику детской отоларингологии Варшавского медицинского университета, которые были квалифицированы для хирургического удаления аденоида и / или миндалин.
Материал и методы. Все пациенты прошли медицинский осмотр и заполнили анкету.В исследование были включены 59 госпитализированных пациентов, 2 из которых отказались раскрыть симптомы, связанные с диагностированной у них аденоидной гипертрофией и гипертрофией миндалин.
Результаты. В исследовании приняли участие 59 детей в возрасте от 2 до 13 лет. Средний возраст составил 6,2 года. Пациентам была назначена аденоидэктомия или аденотонзиллотомия. В 26 случаях хотя бы один из родителей больной курил в присутствии ребенка. 28 пациентов сообщили о заложенности носа, а 29 отрицали наличие таких симптомов.41 пациент (71,9%) сообщили о храпе во сне. 45 пациентов (78,9%) дышали ртом. На основании истории болезни родителей, 22 пациента (37,3%) имели инфекцию верхних дыхательных путей не реже одного раза в месяц, 7 пациентов – каждые две недели, 9 – каждые два месяца, 15 – каждые три месяца, 5 – каждые 6 месяцев. месяцев, а один – раз в год.
28 пациентов сообщили о заложенности носа, а 29 отрицали наличие таких симптомов.41 пациент (71,9%) сообщили о храпе во сне. 45 пациентов (78,9%) дышали ртом. На основании истории болезни родителей, 22 пациента (37,3%) имели инфекцию верхних дыхательных путей не реже одного раза в месяц, 7 пациентов – каждые две недели, 9 – каждые два месяца, 15 – каждые три месяца, 5 – каждые 6 месяцев. месяцев, а один – раз в год.
Выводы. 1. Самый частый симптом у детей с гипертрофией аденоидов и миндалин – храп. 2.У 1/3 детей с увеличенными миндалинами диагностирована аллергия. 3. Почти 45% детей с гипертрофией миндалин подвержены воздействию табачного дыма. 4. Дети с увеличенными миндалинами болеют инфекциями верхних дыхательных путей в среднем один раз в месяц.
ВВЕДЕНИЕ
Гипертрофия аденоидов и миндалин широко распространена в педиатрической популяции, поражая в основном детей младшего возраста в возрасте от 3 до 6 лет. Симптомы гипертрофии миндалин – одна из наиболее частых причин посещения педиатра или ЛОР у детей. Поэтому врачи должны знать о возможных осложнениях гипертрофии миндалин и о показаниях к операции. Следовательно, необходимо знать физиологию миндалин, их роль для иммунной системы, а также ранние и поздние последствия гипертрофии миндалин. Множественные диагностические тесты позволяют врачу выбирать между консервативным и хирургическим лечением (4, 5, 8).
Поэтому врачи должны знать о возможных осложнениях гипертрофии миндалин и о показаниях к операции. Следовательно, необходимо знать физиологию миндалин, их роль для иммунной системы, а также ранние и поздние последствия гипертрофии миндалин. Множественные диагностические тесты позволяют врачу выбирать между консервативным и хирургическим лечением (4, 5, 8).
В 1884 году немецкий патолог фон Вальдейер-Харц впервые описал скопления лимфоидной ткани на слизистой оболочке горла, которые он назвал лицевым лимфатическим кольцом, известным сегодня как миндалины Вальдейера.В состав кольца входят следующие конструкции (1, 2):
– 1 глоточная миндалина (также известная как носоглоточная миндалина из-за ее расположения и как аденоид при воспалении / опухании). Располагается на верхней стенке носоглотки, ниже клиновидной кости,
– 2 трубные миндалины (двусторонние). Находится у входа евстахиевой трубы в носоглотку,
– 2 небные миндалины (часто называемые «миндалинами» на медицинском сленге; также известные как фасциальные миндалины). Они расположены в ротоглотке,
Они расположены в ротоглотке,
– 1 язычная миндалина. Располагается на задней части языка.
Кольцо Вальдейера играет важную роль в развитии иммунного ответа, позволяя иммунной системе контактировать с множеством антигенов и, таким образом, способствуя развитию специфического иммунологического ответа. Основные точки контакта организма с внешней средой – слизистые оболочки органов пищеварения и дыхания. Поскольку наши организмы постоянно подвергаются воздействию различных инфекционных агентов, было разработано множество неспецифических и специфических защитных механизмов.Лимфоидная ткань, связанная со слизистыми оболочками (MALT), имеет первостепенное значение для иммунной системы. MALT можно разделить на лимфатическую ткань пищеварительной системы (GALT), бронхиального дерева (BALT) и носа и горла (NALT) (6, 8, 9).
В детстве наблюдается интенсивный рост лимфоида и миндалин. Увеличение миндалин является физиологическим в возрасте от 3 -го до 7 -го года, поскольку они очень иммунологически активны. С 8 -го года и до конца полового созревания аденоид постепенно уменьшает свои размеры. С другой стороны, миндалины начинают атрофироваться примерно в 17-20 лет. Патологическая гипертрофия поражает прежде всего аденоид, особенно у детей младшего возраста. Гипертрофия миндалин встречается реже и обычно сопровождается гипертрофией аденоидов (3, 8, 9).
С 8 -го года и до конца полового созревания аденоид постепенно уменьшает свои размеры. С другой стороны, миндалины начинают атрофироваться примерно в 17-20 лет. Патологическая гипертрофия поражает прежде всего аденоид, особенно у детей младшего возраста. Гипертрофия миндалин встречается реже и обычно сопровождается гипертрофией аденоидов (3, 8, 9).
Следовательно, к основным функциям миндалин можно отнести:
– обеспечение контакта с антигенами,
– обеспечение первой линии защиты дыхательных путей и пищеварительного тракта,
– содействие развитию гуморального и клеточного иммунитета.
Особенно велика роль миндалин в первые годы жизни. Младенцы начинают терять пассивный иммунитет от своих матерей примерно в возрасте 6 месяцев и начинают развивать собственный иммунологический ответ. Миндалины разрастаются и приобретают правильную форму. Физиологический рост миндалин особенно касается аденоидов и миндалин. На скорость роста миндалин влияют инфекционные агенты.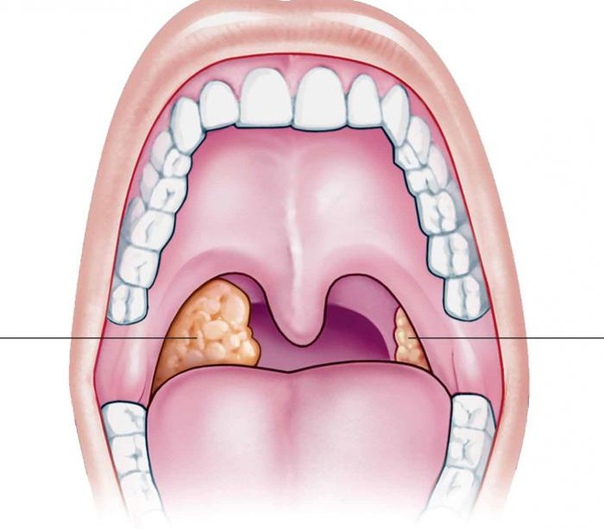 Кроме того, предполагается, что пищевые привычки и гормональный статус также могут влиять на их рост (5, 8).
Кроме того, предполагается, что пищевые привычки и гормональный статус также могут влиять на их рост (5, 8).
Миндалины достигают своего пика в возрасте примерно 6-7 лет, и это также время их наибольшей активности. После полового созревания аденоид и миндалины подвергаются инволюции, а лимфоидные фолликулы задней и боковых сторон глотки до 40 лет находятся в состоянии функциональной гипертрофии. После этого они претерпевают инволюцию и гипертрофию язычной миндалины до 60 лет, когда она, в свою очередь, начинает свою инволюцию (5, 8).
AIM
Целью исследования был анализ симптомов у детей, госпитализированных в клинику детской отоларингологии Медицинского университета Варшавы, которые были квалифицированы для хирургического удаления аденоида и / или миндалин.
МАТЕРИАЛЫ И МЕТОДЫ
Исследование было основано на физикальном осмотре, субъективном осмотре и письменном опросе детей, госпитализированных в Клинику детской отоларингологии Варшавского медицинского университета. Опрос состоял из двух опросов, один из которых был моим авторитетным опросом, а второй – стандартизированным опросом, опросником по здоровью детей (CHQ-PF28). Анкеты были посвящены родителям детей, госпитализированных из-за гипертрофии аденоидов и / или небных миндалин.В исследование были включены 59 госпитализированных пациентов, двое из которых отказались раскрыть симптомы, связанные с гипертрофией аденоидов и / или миндалин.
Опрос состоял из двух опросов, один из которых был моим авторитетным опросом, а второй – стандартизированным опросом, опросником по здоровью детей (CHQ-PF28). Анкеты были посвящены родителям детей, госпитализированных из-за гипертрофии аденоидов и / или небных миндалин.В исследование были включены 59 госпитализированных пациентов, двое из которых отказались раскрыть симптомы, связанные с гипертрофией аденоидов и / или миндалин.
РЕЗУЛЬТАТЫ
В исследовании приняли участие 59 детей в возрасте от 2 до 13 лет. Средний возраст составил 6,2 года. Пациентам была назначена аденоидэктомия или аденотонзиллотомия. Родители оценили состояние здоровья своего ребенка как хорошее в 33 случаях, как очень хорошее в 21 случае, как удовлетворительное в 3 случаях и как отличное в 2 случаях. Из всех пациентов только двое не ходили в школу или детский сад.47 пациентов (79,7%) имели брата или сестру, а 12 (20,3%) – нет. В 26 случаях (61%) хотя бы один из родителей больной курил в присутствии ребенка. В нашем опросе 28 пациентов (49,2%) сообщили о заложенности носа, а 29 (50,8%) отрицали наличие таких симптомов. 41 пациент (71,9%) сообщили о храпе во сне. 26 пациентов (44%) имели носовую речь и 6 пациентов (10,5%) – невнятную речь или неправильный прикус зубов. Нарушение речи было у 20 пациентов (35%). В нашем опросе 45 пациентов (78.9%) сообщили о дыхании через рот. В 20 случаях (35%) родители сообщили, что их ребенок значительно увеличил громкость телевизора, в 18 случаях (31,6%) родителей часто просили увеличить громкость, и у 21 пациента имелся отит (36 %), что совпадает с количеством детей, у которых диагностировано нарушение слуха. Дефицит массы тела имелся у 9 пациентов (15,8%), дефицит роста – у 4 пациентов (7%). Родители сообщили о нарушениях концентрации внимания в 19 случаях (33.3%). Частая смена положения сна отмечена у 25 детей, беспокойный сон – у 15 детей (26,3%). У 18 пациентов (31,6%) диагностирована аллергия. Наиболее распространенными аллергенами были: пыльца трав, пыльца деревьев, молоко, пыль, орехи, перхоть домашних животных, перья, лекарства, шоколад и помидоры.
В нашем опросе 28 пациентов (49,2%) сообщили о заложенности носа, а 29 (50,8%) отрицали наличие таких симптомов. 41 пациент (71,9%) сообщили о храпе во сне. 26 пациентов (44%) имели носовую речь и 6 пациентов (10,5%) – невнятную речь или неправильный прикус зубов. Нарушение речи было у 20 пациентов (35%). В нашем опросе 45 пациентов (78.9%) сообщили о дыхании через рот. В 20 случаях (35%) родители сообщили, что их ребенок значительно увеличил громкость телевизора, в 18 случаях (31,6%) родителей часто просили увеличить громкость, и у 21 пациента имелся отит (36 %), что совпадает с количеством детей, у которых диагностировано нарушение слуха. Дефицит массы тела имелся у 9 пациентов (15,8%), дефицит роста – у 4 пациентов (7%). Родители сообщили о нарушениях концентрации внимания в 19 случаях (33.3%). Частая смена положения сна отмечена у 25 детей, беспокойный сон – у 15 детей (26,3%). У 18 пациентов (31,6%) диагностирована аллергия. Наиболее распространенными аллергенами были: пыльца трав, пыльца деревьев, молоко, пыль, орехи, перхоть домашних животных, перья, лекарства, шоколад и помидоры. На основании анамнеза, полученного от родителей, 22 пациента (37,3%) имели инфекцию верхних дыхательных путей не реже одного раза в месяц, 7 пациентов (12,3%) – каждые две недели, 9 (15,8%) – каждые два месяца, 15 ( 26.3%) – каждые три месяца, 5 (8,8%) – каждые 6 месяцев и один (1,7%) – раз в год.
На основании анамнеза, полученного от родителей, 22 пациента (37,3%) имели инфекцию верхних дыхательных путей не реже одного раза в месяц, 7 пациентов (12,3%) – каждые две недели, 9 (15,8%) – каждые два месяца, 15 ( 26.3%) – каждые три месяца, 5 (8,8%) – каждые 6 месяцев и один (1,7%) – раз в год.
ОБСУЖДЕНИЕ
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Płatny dostęp do wszystkich zasobów Czytelni Medycznej |
Piśmiennictwo
1. Baugh RF, Archer AM, Mitchell RB et al.: Руководство по клинической практике: тонзиллэктомия у детей. Otolaryngol Head Neck Surg 2011; 144: 1-30. 2. Paradise J, Bluestone C, Bachman R: Эффективность тонзиллэктомии при рецидивирующей инфекции горла у серьезно пораженных детей. N Engl J Med 1984; 310: 674-683. 3. Paradise J, Bluestone C, Colborn K: Тонзиллэктомия и аденотонзиллэктомия при рецидивирующей инфекции горла у детей со средней степенью поражения. Педиатрия 2002; 110: 7-15. 4. Marseglia GL, Caimmi D, Pagella F: Аденоиды в детстве: факты.Int J Immunopathol Pharmacol 2011; 24 (доп. 4): 1-5. 5. Заутнер А.Е.: Аденотонзиллярная болезнь. Недавние исследования Pat Inflamm Allergy Drug Discov 2012; 6 (2): 121-129. 6. Якобисиак М.: Иммунология. PWN, Warszawa 1995. 7. Goldstein NA, Pugzhendhi V: Клиническая оценка обструктивного апноэ сна у детей. Педиатрия 2004; 114: 33-43. 8. Zawadzka-Głos L, Chmielik M, Wąsik M: Иммунологический клеточный ответ в гипертрофированной небной миндалине у детей. New Med 1997; 1: 9-10. 9. Zawadzka-Głos L, Chmielik M, Wąsik M: Иммунологический ответ в гипертрофированных небных миндалинах и крови до и после аденотонзиллотомии. New Med 1999; 3: 72-73.
3. Paradise J, Bluestone C, Colborn K: Тонзиллэктомия и аденотонзиллэктомия при рецидивирующей инфекции горла у детей со средней степенью поражения. Педиатрия 2002; 110: 7-15. 4. Marseglia GL, Caimmi D, Pagella F: Аденоиды в детстве: факты.Int J Immunopathol Pharmacol 2011; 24 (доп. 4): 1-5. 5. Заутнер А.Е.: Аденотонзиллярная болезнь. Недавние исследования Pat Inflamm Allergy Drug Discov 2012; 6 (2): 121-129. 6. Якобисиак М.: Иммунология. PWN, Warszawa 1995. 7. Goldstein NA, Pugzhendhi V: Клиническая оценка обструктивного апноэ сна у детей. Педиатрия 2004; 114: 33-43. 8. Zawadzka-Głos L, Chmielik M, Wąsik M: Иммунологический клеточный ответ в гипертрофированной небной миндалине у детей. New Med 1997; 1: 9-10. 9. Zawadzka-Głos L, Chmielik M, Wąsik M: Иммунологический ответ в гипертрофированных небных миндалинах и крови до и после аденотонзиллотомии. New Med 1999; 3: 72-73.



 2009; 145 (12): 1239–1245.
2009; 145 (12): 1239–1245.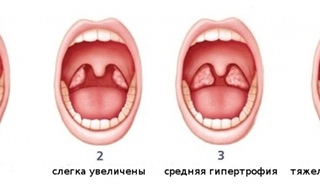 И., Кунельская В. Я. Влияние распространенности микобиоты у детей с хроническим аденоидитом. В кн.: Успехи медицинской микологии. Т. 10. Под ред. Сергеева Ю. В. М.: Национальная академия микологии. 2007; 179–181.
И., Кунельская В. Я. Влияние распространенности микобиоты у детей с хроническим аденоидитом. В кн.: Успехи медицинской микологии. Т. 10. Под ред. Сергеева Ю. В. М.: Национальная академия микологии. 2007; 179–181.
 European position paper on rhinosinusitis and nasal polyps 2012 (EP3 OS) // Rhinology. 2012; 50 (23): 1–299.
European position paper on rhinosinusitis and nasal polyps 2012 (EP3 OS) // Rhinology. 2012; 50 (23): 1–299. Бывает, что заболевание так запускается, что гипертрофированные гланды прикасаются друг к другу.
Бывает, что заболевание так запускается, что гипертрофированные гланды прикасаются друг к другу.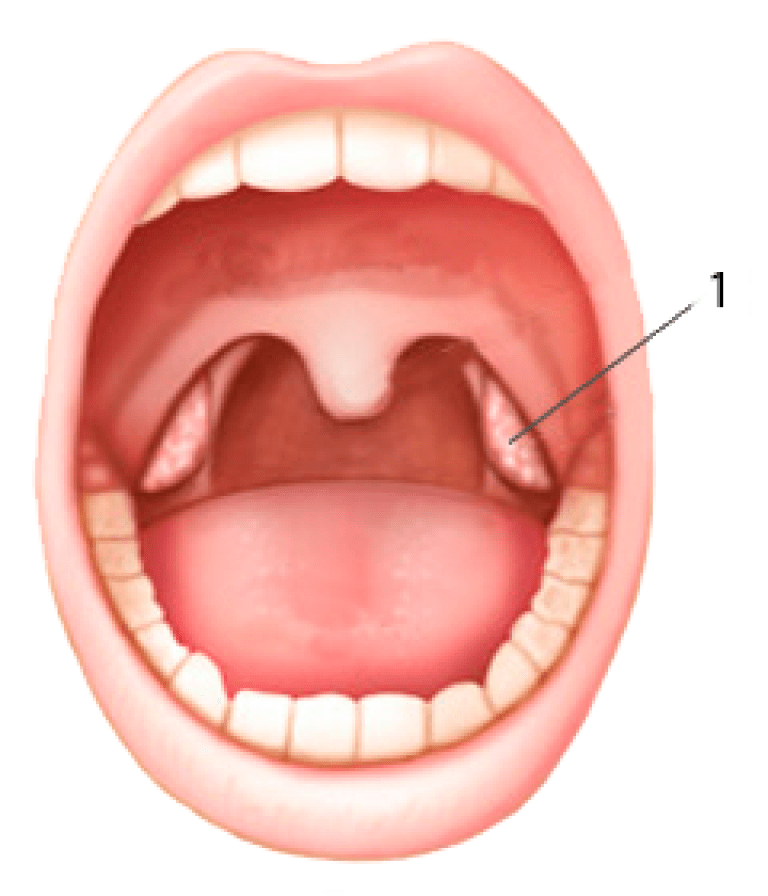
 Вегетации закрывают до трети просвета хоан — отверстий, через которые полость носа сообщается с носоглоткой.
Вегетации закрывают до трети просвета хоан — отверстий, через которые полость носа сообщается с носоглоткой.