Все о пересадке костного мозга – показания, виды, этапы операции и прогноз
Трансплантация костного мозга (ТКМ) или трансплантация гемопоэтических стволовых клеток (ТГК) — это сложная медицинская процедура, часто применяемая с целью терапии патологий красного костного мозга, некоторых заболеваний крови при прогрессирующих течениях онкологического спектра. Суть метода заключается в пересадке стволовых клеток крови, способных к кроветворению, от донора к реципиенту, нуждающемуся в трансплантации.
Краткая физиология кроветворения
Система крови человека, как и других теплокровных млекопитающих, представляет собой сложную морфологическую, взаимозависимую структуру, определяющую не только функциональные задачи питания и иммунной защиты всего организма. Она играет и жизнеопределяющую роль в целом.
Кровь является основной биологической жидкостью организма, состоящей из жидкой ее части, плазмы, и клеток крови, разделенных по своим морфологическим и функциональным характеристикам. Несмотря на ее физически жидкое состояние, кровь относят к разновидности тканей, которая, в отличие от «твердых» аналогов, содержит свои клетки в динамическом состоянии. Кровь человеческого организма определяет определенный клеточный состав форменных элементов.
Эритроциты или красные кровяные тельца — самая многочисленная структура среди всех форменных элементов крови. Они представляют собой округлые клетки двояковыпуклой формы и в своем составе (в преобладающих количествах) содержат железофильный белок гемоглобин, который и определяет красный цвет крови. Основная роль эритроцитов в транспортировке газообразных химических веществ, т. е. кислорода к клеткам организма и углекислого газа — от них, тем самым обеспечивая дыхательные функции живых клеток.
Кроме обеспечения кислородной трофики тканей, эритроциты участвуют в передаче других энергетических компонентов, белков, жиров и углеводов в клетки тканей и органов, а также выводят из них продукты метаболизма.
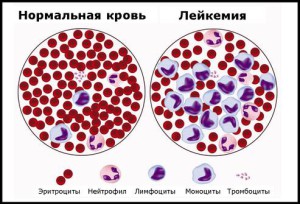
Лейкоциты — это большая группа белых клеток крови, обеспечивающих иммунные (защитные) свойства организма против чужеродных агентов, т. е. инфекционных телец, аллергических компонентов и других. Это единственные представители форменных элементов крови, способные покидать русло кровеносных сосудов и организовывать иммунную защиту в межклеточном пространстве.
В зависимости от морфологических особенностей и выполняемых задач, лейкоциты разделяют на:
- гранулоциты — нейтрофилы, эозинофилы и базофилы;
- агранулоциты — лимфоциты и моноциты, которые характеризуются крупными размерами своих представителей.
Каждый вид лейкоцита выполняет задачи, возложенные на него природой.
- Блокирование продуктов жизнедеятельности патогенного агента.
- Выработка веществ, способных вызвать его деструкцию.
- Физический захват и поглощение, данный процесс называется фагоцитозом.
Количество лейкоцитов в общем кровяном русле всегда неоднозначно. У физиологически здорового организма с нормально развитым состоянием иммунитета концентрация белых клеток крови увеличивается в период болезни и под воздействием аллергенов различной природы. Однако стоит учесть, что во время отсутствия сложных патологических состояний общее количество лейкоцитов должно оставаться в нормологических пределах. Для исследования концентрации и видового наполнения белых клеток крови, проводится лабораторное исследование крови — лейкоцитарная формула.
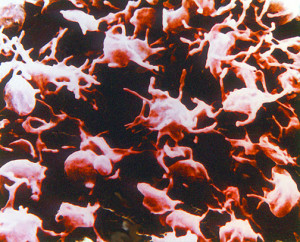
Тромбоциты или кровяные пластинки, чаще плоской формы клетки, способные к обеспечению свертываемости крови в местах повреждений наружных кожных покровов или других поражениях кровеносных сосудов, различной сложности. Благодаря тромбоцитам, происходит кровоостанавливающий эффект,путем образования тромба в местах повреждений сосудов, что обуславливает защиту от потери крови.
При поступлении сигнала о том, что в определенном месте произошло нарушение целостности кровеносного сосуда, к нему устремляется огромное количество тромбоцитов, которые совместно с белками плазмы крови организуют процесс ее свертывания.
Каждому виду клеток крови присущи свои сроки жизни.
- «Долгожителями» считаются эритроциты — каждая клетка этого ряда проживает срок около 120 дней, после чего гибнет, а на ее место приходит другая.
- Тромбоциты не теряют своей полезной функциональности в течение 10 дней.
- Лейкоциты — около 3-4 дней.
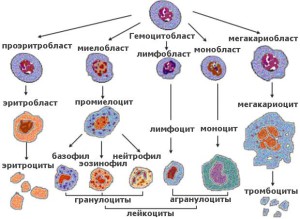
Их этого следует, что система крови должна поддерживать свой баланс соотношения и количественных характеристик всех видов крови. Таким образом, на протяжении всей жизни человека происходит регулярное и последовательное замещение отслуживших клеток крови на новые, готовые в полной мере выполнять свои задачи. Процесс обновления клеток крови называется гемопоэзом или кроветворением.
В гемопоэзе участвуют отдельные органы и ткани, способные к зарождению и последующему формированию различных клеток крови. Такими органами являются красный костный мозг, селезенка и печень. Стоит отметить, что кроветворные функции печени имеют место лишь от рождения и в период раннего детского возраста. С каждым годом взросления эти функции печени идут на спад и полностью исчезают.
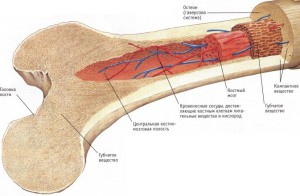
Также не постоянны кроветворные функции красного костного мозга, анатомически заключенного в просвете крупных трубчатых костей нижних конечностей и тазового пояса — основных скелетных формирований, содержащих продуктивный красный костный мозг. По достижению 20-летнего возраста постепенно снижаются гемопоэтические функции красного костного мозга, это случается по причине его перерождения в жировую ткань — желтый костный мозг.
Селезенка — единственный орган кроветворения, который практически не теряет своих продуктивных качеств в отношении производства кровяных телец. Анатомически орган представлен двумя областями — красной пульпой, где образуются эритроциты, и белой, где зарождаются другие форменные элементы крови.
Уникальной особенностью кроветворения является тот факт, что любой вид клеток крови, независимо от их анатомических характеристик и физиологической функциональности,
Процесс кроветворения является очень сложной, генетически обусловленной и зависимой от большого числа внешних и внутренних факторов, системой. Такие обстоятельства зачастую создают условия, нарушающие нормальное кроветворение. Однако при достаточном уровне физиологически здоровой обеспеченности компенсаторные системы организма, особенно в молодом возрасте, способны быстро изменять ситуацию в положительном направлении. По достижении среднего и зрелого возраста, в силу снижения продуктивности органов кроветворения и общего старения органов и тканей, качество и скорость гемопоэза значительно снижаются, тем самым, обуславливая риск кроветворных осложнений.
Клетки крови, достигшие предела своей функциональности, обезвреживаются и уничтожаются в печени.
Что такое костный мозг и показания для его трансплантации
Как уже отмечалось, одним из основных органов кроветворения является костный мозг, а именно красная его часть. Учитывая, что красный костный мозг является местом зарождения всех видов форменных элементов крови, принято говорить не только о его функции гемопоэза, но и иммунопоэтических характеристиках.
Характерным отличием костного мозга от других органов кроветворения является уникальность в производстве первичных стволовых гемопоэтических клеток. В остальные кроветворные органы эти клетки поступают в нативном виде с током крови, и только после в них образуются лимфоидные и миелоидные клетки второго ряда.
Большая часть кроветворно способной ткани красного костного мозга находится:
- внутри полостей тазового отдела костной основы скелета;
- несколько меньше его в эпифизах длинных трубчатых костей;
- еще меньше его внутри позвонков.
Биологически красный костный мозг защищен от воздействия собственных иммунных клеток так называемым барьером иммунологической толерантности, который препятствует проникновению в паренхиму мозга собственных белых клеток крови.
Первичные стволовые кроветворные клетки способны к неограниченному делению, тем самым обуславливая множественное образование разных форменных элементов из одной первичной стволовой клетки. Такая уникальная особенность создает некоторые условия слабой устойчивости стволовых клеток к воздействию агрессивных воздействий, в частности, химического и лучевого. Поэтому во время лечения онкологических патологий в первую очередь нарушаются процессы в системе кроветворения и иммунной защите.
Пересадка или трансплантация костного мозга -это относительно молодой способ терапии патологических состояний, вызванных недостаточностью кроветворения, которые в ранней хирургии считались неизлечимыми. Годом рождения ТКМ считается 1968-ой, когда впервые было проведена пересадка костного мозга у человека.
На сегодняшний день ТКМ проводится при большинстве онкологических и гемопоэтических патологий, а также при нарушениях иммунного ответа организма.
Показаниями для трансплантации костного мозга могут явиться разные заболевания
Все патологии, требующие ТКМ, как правило, объединены одной характеристикой. Во время разрушения или нарушения функциональности костного мозга происходит активная выработка им большого количества незрелых и дефективных форменных элементов крови, как правило, белого ряда. Данные нефункциональные клетки заполняют собой кровеносное русло, все больше вытесняя концентрации здоровых аналогов. Чаще всего дефицит затрагивает именно белые кровяные тельца, которые, как известно, отвечают за иммунные защитные характеристики.
Индивидуальные показания для ТКМ определяются только группой лечащих специалистов.
Необходимо отметить, что пересадка непосредственно костномозговой ткани использовалась на ранних этапах применения этой медицинской процедуры. В арсенале современной хирургии существует несколько разновидностей ТКМ, когда вмешательство в анатомическую и физиологическую целостность красного костного мозга не производится. Однако, в силу исторического обоснования, все процессы по перемещению из организма в организм стволовых гемопоэтических клеток носят общее называние — «трансплантация красного костного мозга».
Виды пересадки костного мозга
Как уже упоминалось, трансплантация костного мозга может быть представлена несколькими возможными хирургическими методами.
- Трансплантация непосредственно костного мозга, когда у донора забирают не более 5% костного мозга из костей тазовой области.
- Трансплантация стволовых клеток периферической крови (ТПСК) — забор стволовых клеток представляет классическое взятие крови из вены.
- Трансплантация пуповинной крови (ТПК) — в момент рождения ребенка собирают кровь из перерезанной пуповины. Такая кровь наиболее богата стволовыми клетками первого и второго ряда.
Красный костный мозг, используемый для последующей трансплантации, может быть получен у самого пациента или других людей.
Существует несколько видов трансплантации костного мозга.
- Аллогенная трансплантация, когда донорский материал получен не от родственника пациента.
- Сингенная трансплантация — красный костный мозг взят у близкого родственника пациента, как правило, кровных сестер или братьев.
- Аутологическая трансплантация — донорский материал, полученный у самого пациента, очищен от патологических агентов, дефективных клеток и заново введен внутривенно. Возможностей для использования аутологической трансплантации, как правило, мало. Это возможно только на стадиях ремиссии заболеваний или при патологиях, не затрагивающих красный костный мозг, например, при новообразованиях других органов.
Учитывая ее первичную неоднородность и способность к множественной трансформации, пересадка гемопоэтических клеток представляет собой достаточно сложный процесс. Ведь донорский материал должен подходить не только на уровне группы крови и резус-фактора, но и максимально соответствовать генетическому сходству с клетками реципиента. Поэтому этап подбора донора является самым сложным и долговременным во всем процессе лечения.
Особенно ситуация ухудшается с отсутствием у пациента близких, кровных родственников, в этом случае приходится прибегать к аллогенному типу трансплантации. С этой целью многие страны мира предоставляют свои базы доноров, где указаны необходимые данные для пересадки. Самой большой базой владеет США, на втором месте — Германия. К сожалению, в нашей стране подобная донорская база носит рассеянный, очаговый характер и включает в себя достаточно малое количество доноров.
Этапы подготовки пациента и донора костного мозга
Процедура трансплантации костного мозга требует длительной и усиленной подготовки. Как уже говорилось выше, необходимо соответствие не только морфологических характеристик крови между донором и пациентом (группа крови), но и их генетическая структура должна быть максимально сходной.
По данным Международной ассоциации доноров костного мозга (МАДКМ) за 2007 год, от 1430 потенциальных доноров благополучная пересадка возможна лишь одному реципиенту. Речь идет об аллогенной трансплантации.
Донором костного мозга может стать абсолютно любой человек.
- В возрасте от 18 до 55 лет
- В анамнезе потенциального донора не должно быть гепатитов В и С, туберкулеза, малярии, онкологических заболеваний, психопатологических состояний и расстройств.
- Донор не может быть носителем ВИЧ-инфекции и других серьезных диагнозов, заранее оговоренных в договоре о сдаче донорского материала.
После исследования физиологического здоровья потенциального донора проводится исследование на систему генов тканевой совместимости или человеческого лейкоцитарного антигена (англ. HLA, Human Leucocyte Antigens) — HLA-типирование. Суть метода заключается в определении генетических характеристик, которые позволят в последующем сравнить их с аналогичными данными у реципиента. Для типирования требуется не более 10 мл крови, взятой из вены.
Перед непосредственной трансплантацией пациента подвергают так называемому кондиционированию, тяжелой медицинской процедуре, направленной на:
- практически полное уничтожение красного костного мозга, не способного в полной мере реализовывать свои гемопоэтические функции;
- подавление иммунных сил организма путем уничтожения остаточных белых кровяных телец в периферической крови, печени и селезенке. Проводятся эти манипуляции с целью предупреждения атаки родных иммунных клеток на чужие донорские материалы.
Стоить отметить, что процесс кондиционирования является необратимым и, в случае неудачной трансплантации, пациента ждет летальный исход в любом случае.
Этап кондиционирования проводится в асептических условиях интенсивной терапии с помощью активного воздействия на организм методов химиотерапии или облучения. Зачастую используются оба этих способа с целью максимально быстрого подавления иммунитета и деструкции костного мозга. В процессе кондиционирования пациенту вводятся артериальные и венозные катетеры, предназначенные для регулярного забора крови на предмет мониторинга состояния клеточного состава и введения химических веществ. Стоит отметить, что дозировки химиотерапевтических препаратов существенно превышают таковые в онкологической практике. Поэтому пациенты, как правило, находятся в стабильно тяжелом состоянии, осложненном нарушениями нервной, пищеварительной и мочеполовой системы.
Общая продолжительность этапа кондиционирования длится от 2 до 5 дней, в зависимости от общего состояния пациента и изменения его видового состава крови.
Техника проведения операции по трансплантации костного мозга
Для донора механизм проведения операции по трансплантации костного мозга не представляет сложности и не особенно болезненный. Современная трансплантология крайне редко прибегает к забору материалов непосредственно из мест расположения костного мозга, благодаря наличию медикаментозных средств, стимулирующих массовый выход стволовых гемопоэтических клеток в периферическую кровь.
Сама процедура получения материала напоминает процесс переливания крови. К кровеносной системе донора подключают специальную аппаратуру забора, которая постепенно получает необходимые порции крови, параллельно проводя отделение стволовых клеток от общего количества иных форменных элементов крови — аферез. После чего обработанная кровь вновь возвращается в организм.
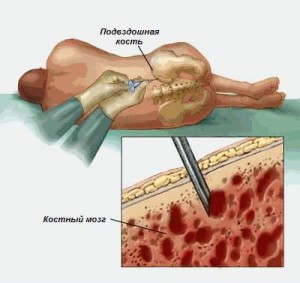
Если при определенных показаниях требуется непосредственный забор донорского материала из просветов трубчатых костей, донора необходимо госпитализировать на день. Процесс получения стволовых клеток крови проводится вместе с остальными клетками красного костного мозга под общей анестезией, ведь он довольно болезненный.
Забор производят из нескольких мест в районе тазовых костей специально предназначенными для этого шприцами, оборудованными длинными иглами с широким просветом. Время процедуры занимает не более двух часов. Общее количество полученной массы костного мозга составляет не более 2 л. Несмотря на довольно значительные объемы, после фильтрования остается не более 1 % полезного объема суспензии, содержащей гемопоэтические стволовые клетки. Как правило, физиологические объемы костного мозга восстанавливаются в течение 1-2 месяцев.
Процесс пересадки для реципиента отличается своей простотой и безболезненностью. Донорская суспензия стволовых клеток вводится классическим внутривенным способом в условиях палаты интенсивной терапии.
В качестве материала может быть использована суспензия, только что полученная от донора, либо взятая некоторое время назад и замороженная с целью длительного хранения. В замороженном виде чаще хранят трансплантаты, взятые в местах географического удаления, либо при использовании пуповинной крови.
Восстановление после операции и РТПХ после пересадки костного мозга
Безусловно, риску осложнений в процессе трансплантации доноры подвержены в гораздо меньшей степени. Характерными последствиями забора костного мозга, независимо от его методов, являются:
- боли в костях;
- общая слабость;
- возможны проявления аллергических реакций.

Такая симптоматика связана, прежде всего, с применением препаратов, способствующих активной выгонке стволовых клеток в периферическую кровь. Статистические исследования указывают на 0,6 % от общего числа доноров, которым потребовалась длительная госпитализация, связанная с нарушением восстановления системы крови. Летальных исходов, как и повышения онкологического риска, среди этого количества не отмечено.
Что касается пациента, то риск осложнений достаточно велик в силу генной разнородности донорского материала и собственного организма. Широко известен феномен так называемой реакции «трансплантат против хозяина» (РТПХ), возникающий у 97 % пациентов из общего числа реципиентов стволовых клеток крови. Такое осложнение связано с восприятием пересаженными белыми клетками крови окружающих тканей как чужеродных патологических агентов, против которых они начинают вести усиленную борьбу.
РТПХ проявляется разной степенью тяжести, что зависит от величины разности генетического несоответствия. Но, в любом случае, такое явление имеет место быть. Подобрать 100 % генного соответствия невозможно. Клинически симптоматика РТПХ проявляется в виде поражения:
- кожных покровов;
- слизистых оболочек;
- пищеварительной системы.

В этот период практически полностью отсутствуют защитные силы организма, что способствует быстрому заражению пациента любой инфекцией, в том числе и латентно скрытой до того момента, когда возникла необходимость в трансплантации.
Поддержка организма в период РТПХ проводится с помощью препаратов, подавляющих иммунитет, деятельность белых кровяных телец.
Кроме тяжелого физического состояния, пациент испытывает серьезный эмоциональный дискомфорт, вызванный осознанием возможной смерти вследствие возможно неизлечимой болезни. Ситуацию усугубляют перемежающиеся ощущения общего состояния, ведь для восстановительного периода характерны частые перепады улучшений и ухудшений. На восьмой день после операции пациент может себя физически хуже чувствовать, нежели чем на последующий после трансплантации день.
После выписки, которая, как правило, происходит на 2-4 месяц после трансплантации, пациент должен регулярно посещать лечебное учреждение около полугода с целью продолжения амбулаторной терапии и переливаний крови, если того потребует его состояние реабилитации. За это время белый состав его крови еще не достигает необходимой концентрации, что обуславливает достаточно низкий уровень его иммунитета. По причине высокой восприимчивости к инфекционному заражению больным запрещено посещать места массового скопления людей и совершать иные действия, которые могут вызывать общее переохлаждение организма.
Полное восстановление системы крови происходит, как правило, через 2-3 года после выписки.
Прогноз после операции ТКМ
Уровень летальности с момента установления диагноза, требующего пересадки костного мозга, до завершения периода РТПХ равнозначен и составляет около 50 % при условии удачной трансплантации. Если операция по пересадке стволовых клеток крови не была проведена, пациенту отводится достаточно малый срок жизни. Поэтому при появлении такой возможности ТКМ нужно проводить в любом случае.
Прогноз успешности ТКМ зависит от многих факторов.
- Степень генной однородности по системе HLA-типирования — чем выше ДНК-сходство донора и реципиента, тем лучше.
- Стабильность пациента до пересадки — если его первичное заболевание находилось в статичном состоянии или стадии ремиссии, то прогноз будет более благоприятным.
- Возраст пациента напрямую характеризует качество приживаемости донорских стволовых клеток — в молодые годы этот показатель заметно выше.
- Во время или после трансплантации у пациента не должно появиться сложных вирусных инфекций, особенно вызванных родом цитомегаловирусов.
- Повышенная концентрация нативных стволовых клеток в донорском материале повышает шансы на благоприятный исход, однако способствует высокому риску осложнений при РТПХ.
- Соотношение выживаемости находится на уровне 90 %, если поводом для пересадки послужили патологии неонкологического спектра, при условии введения донорского материала, взятого у самого пациента или его родственника, и до 65 % — у других людей.
В заключение хотелось бы отметить, что, несмотря на долгий подбор донорского материала, тяжесть реабилитационного периода и достаточно низкий процент благоприятного исхода, все пациенты, пережившие свои смертельные болезни, не сожалеют ни на минуту о тяжестях, связанных с процессом пересадки.
Пересадка костного мозга – вопросы и ответы обо всех этапах трансплантации – Лечение в Израиле, Медицина Израиля
Пересадка костного мозга — вопросы и ответы обо всех этапах трансплантации
В Израиле успешно проводят пересадку костного мозга во многих клиниках. Несколько моих пациентов-израильтян успешно прошли трансплантацию костного мозга.
Пересадка костного мозга — относительно новая медицинская процедура, которая используется для лечения болезней, ранее считавшихся неизлечимыми.
Со времени ее первого успешного использования в 1968 году, трансплантация костного мозга используется для лечения пациентов, страдающих лейкозом (раком крови), апластической анемией, лимфомами (такими, как имфогрануоматоз или лимфома Ходжкина, множественной миеломой, серьезными нарушениями иммунитета и некоторыми злокачественными опухолями, как, например, раком груди или яичников).
В 1991 году в США более 7500 пациентов подверглись процедуре пересадки костного мозга. Хотя трансплантация сегодня спасает тысячи жизней ежегодно, 70 процентов пациентов, нуждающихся в пересадке — не проходят ее, из-за невозможности найти совместимого донора.
Наверх
ЧТО ТАКОЕ КОСТНЫЙ МОЗГ
Костный мозг — это губчатая ткань, которая находится внутри крупных костей. Костный мозг в грудине, костях черепа, бедренных костях, ребрах и в позвоночнике содержит стволовые клетки, из которых вырабатываются клетки крови. Это белые кровяные клетки – лейкоциты, защищающие организм от инфекций, красные кровяные клетки — эритроциты, переносчики кислорода, и тромбоциты, позволяющие крови сворачиваться.
Наверх
ПОЧЕМУ НУЖНА ПЕРЕСАДКА КОСТНОГО МОЗГА?
У пациентов с лейкозом, апластической анемией и некоторыми иммунными дефицитами, стволовые клетки костного мозга функционируют неправильно. Они либо продуцируют избыточное количество дефектных или незрелых клеток крови (в случае лейкоза), или резко уменьшают их выработку (при апластической анемии).
Дефектные или незрелые клетки крови заполняют костный мозг и кровеносные сосуды, вытесняют из кровотока нормальные клетки крови, и могут распространяться в другие ткани и органы.
Для разрушения больных клеток крови и костного мозга требуются большие дозы химиотерапии и/или радиотерапии. Такое лечение повреждает не только дефектные, но и здоровые клетки.
Подобным образом, агрессивная химеотерапия, используемая для лечения некоторых лимфом и других видов рака, разрушает клетки костного мозга. Пересадка костного мозга позволяет врачам лечить такие болезни с интенсивной химеотерапией или облучением, с последующей заменой больного или поврежденного костного мозга здоровым.
Хотя пересадка костного мозгане дает стопроцентной гарантии, что болезнь не вернется, эта операция может увеличить вероятность выздоровления — или, как минимум, удлиняет период, свободный от болезни, и продлевает жизнь для многих пациентов.
Наверх
ВИДЫ ПЕРЕСАДКИ КОСТНОГО МОЗГА
При пересадке костного мозга, больной косный мозг пациента разрушается, и здоровый косный мозг донора вводится в кровеносное русло пациента. При успешной трансплантации, пересаженный костный мозг мигрирует в полости в больших костях, приживается и начинает продуцировать нормальные клетки крови.
Если используется костный мозг, полученный от донора, такая пересадка называется аллогенной, или же — сингенной, если донором является идентичный близнец.
При аллогенной (т.е. не от родственника) пересадке, донорский костный мозг, вводимый пациенту, должен генетически соответствовать его собственному настолько, насколько это возможно.
Для определения совместимости донора и реципиента проводятся специальные анализы крови.
Если донорский костный мозг недостаточно генетически соответствует тканям реципиента, он может воспринять ткани его организма, как чужеродный материал, атакует и начнет разрушать его.
Это состояние известно, как реакция «трансплантат против хозяина» (graft -versus-host disease (GVHD)), и может быть опасной для жизни больного. С другой стороны, иммунная система пациента может разрушить пересаженный костный мозг. Это называется — реакция отторжения (graft rejection).
Существует 35% шанс, что у пациента окажется брат или сестра, чей костный мозг отлично подойдет. Если пациент не имеет подходящих для пересадки родственников, донор может быть обнаружен в международном регистре доноров костного мозга, или же — может быть использована пересадка не полностью совместимого костного мозга.
В некоторых случаях пациент может быть донором костного мозга сам для себя. Это называется «аутологическая» пересадка, и она возможна, если болезнь, поражающая костный мозг, находится в стадии ремиссии, или же — когда состояние, требующее лечения, не затрагивает костный мозг (например, при раке груди, яичников, лимфогрануломатозе, неходжкинских лимфомах и опухолях мозга).
Костный мозг извлекается у пациента и может быть «очищен», чтобы удалить больные клетки в случае болезней, затрагивающих костный мозг.
Наверх
ПОДГОТОВКА К ПЕРЕСАДКЕ
Успешная пересадка возможна, если пациент «достаточно здоров» для того, чтобы иметь возможность пройти столь серьезную процедуру, которой является трансплантация костного мозга. Возраст, общее физическое состояние, диагноз и стадия болезни — все это принимается во внимание, когда решается, может ли пациент подвергнуться пересадке.
До трансплантации пациенту проводят целую батарею тестов для того, чтобы быть уверенным, что физическое состояние пациента позволит ему перенести трансплантацию костного мозга.
Исследования состояния сердца, легких, почек и других жизненно важных органов также используются для получения информации об их исходном уровне, чтобы после трансплантации костного мозга можно было сравнивать и определять, произошло ли улучшение какой-то функции. Предварительные тесты обычно проводят в амбулаторном порядке, до госпитализации.
Успешная пересадка костного мозга требует наличия высокопрофессиональной медицинской команды — врачей, медсестер, вспомогательного персонала, которые имеют хороший опыт в этой области, и натренированы немедленно распознавать возможные проблемы и побочные эффекты, и знают, как быстро и правильно реагировать на них. В деле пересадки костного мозга есть масса мелочей, знание и учет которых может очень существенно повлиять на результаты пересадки.
Правильный выбор центра для выполнения трансплантации костного мозга имеет существенное значение для получения желаемого результата.
Хорошая программа пересадки обязательно включает оказание пациентам и членам их семей эмоциональной и психологической поддержки — перед, во время и после пересадки.
Наверх
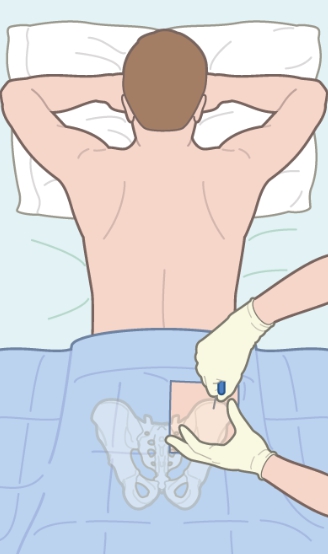
ПОЛУЧЕНИЕ КОСТНОГО МОЗГА ОТ ДОНОРА Независимо от того, чей костный мозг — донора, или самого пациента, используется для трансплантации, процедура получения материала аналогична в обеих случаях. Забор костного мозга производится в операционной, обычно под общим наркозом. Это ведет к минимальному риску и минимизирует неприятные ощущения.
В то время, как пациент находится под наркозом, специальная игла вводится в полость бедренной кости ноги или подвздошной кости таза, где обычно находится большое количество костного мозга.
Костный мозг — красная жирная жидкость, которая всасывается через иглу в шприц. Обычно требуется несколько кожных проколов в обеих бедренных костях и множественные костные пункции, чтобы получить достаточное количество костного мозга. Нет необходимости ни в каких разрезах кожи или ее зашивании – используются только проколы иглой.
Количество требующегося для пересадки костного мозга зависит от размера пациента и концентрации клеток костного мозга во взятом веществе. Обычно забирают от 950 до 2000 миллилитров смеси, состоящей из костного мозга и крови. Хотя это количество кажется большим, реально оно составляет только примерно 2% от объема костного мозга человека, и организм здорового донора восполняет его в течение четырех недель.
Когда наркоз заканчивается, донор может ощущать некоторый дискомфорт в месте проколов. Боль обычно подобна той, которая бывает после сильного падения на лед, и обычно снимается обезболивающими таблетками.
Донор, который не должен в дальнейшем перенести трансплантацию костного мозга, выписывается из больницы на следующий день и может вернуться к обычной деятельности в ближайшие несколько дней.
При аутологичной трансплантации, забранный костный мозг замораживается и хранится при температуре от -80 до -196 градусов Цельсия до даты пересадки. Он может сначала очищаться, чтобы извлечь оставшиеся раковые клетки, которые не могут быть идентифицированы под микроскопом.
При аллогенной трансплантации костный мозг может обрабатываться для извлечения Т-лимфоцитов, чтобы уменьшить риск состояния «трансплантат против хозяина»
(graft-versus-host disease ). Затем костный мозг переносится прямо в палату пациента, для внутривенного введения.
Наверх
| Вы или Ваши близкие нуждаются в пересадке костного мозга? Воспользуйтесь возможностью бесплатно проконсультироваться с израильским врачом по поводу пересадок костного мозга в Израиле. |
РЕЖИМ ПОДГОТОВКИ К ПЕРЕСАДКЕ
Пациент, госпитализированный в отделение пересадок костного мозга, прежде всего в течение нескольких дней подвергается химиотерапии и/или облучению, которая разрушает его собственный костный мозг и раковые клетки, и освобождает место для нового костного мозга. Это называется conditioning или подготовительный режим.Точный режим химиотерапии и/или облучения зависит от конкретного заболевания пациента, в связи с протоколом и предпочитаемым лечебным планом того отделения, которое проводит пересадку.
Перед подготовительным режимом маленькая гибкая трубочка, называемая катетером, вводится в крупную вену обычно в районе шеи. Этот катетер требуется медицинскому персоналу для введения пациенту лекарств и продуктов крови, а также, чтобы исключить сотни проколов вен на руках для забора анализов крови во время курса лечения.
Доза химиотерапии и/или облучения, которая дается пациенту в течение подготовки, существенно больше, чем те дозы, которые вводятся больным, страдающим заболеваниями, не требующими пересадки костного мозга. Пациенты могут чувствовать слабость, тошноту и раздражительность. В большинстве центров по трансплантации костного мозга больным вводятся препараты против тошноты — для того, чтобы минимизировать неприятные ощущения.
Наверх
ПРОЦЕДУРА ПЕРЕСАДКИ КОСТНОГО МОЗГА
Трансплантация не является хирургической процедурой. Она проводится в палате пациента, а не в операционной. Во время пересадки костного мозга, у пациента часто проверяют, нет ли у него повышения температуры, озноба, болей в груди.
После окончания пересадки, начинаются дни и недели ожидания.
Наверх
ПРИЖИВЛЕНИЕ КОСТНОГО МОЗГА Первые 2-4 недели после пересадки костного мозга являются наиболее критическими. Высокие дозы химиотерапии и облучения, которые давались пациенту на этапе подготовки, разрушили костный мозг пациента, повредили иммунитет и защитную систему организма.Пока пациент ждет, когда пересаженный костный мозг мигрирует в костные полости больших костей, укоренится там и начнет продуцировать нормальные клетки крови, он очень подвержен любой инфекции и имеет выраженную склонность к кровотечениям. Множество антибиотиков и переливаний крови даются пациенту, чтобы помочь предупредить и побороть инфекцию. Переливание тромбоцитов помогает бороться с кровотечениями.
Пациенты после аллогеной пересадки получают также дополнительные препараты, позволяющие предупредить и контролировать реакцию «трансплантат против хозяина».
Принимаются чрезвычайные меры, чтобы минимизировать риск заражения пациента вирусами и бактериями. Посетители и персонал госпиталя моют руки антисептическим мылом и в некоторых случаях надевают защитные халаты, перчатки и маски, входя в палату пациента.
Свежие фрукты, овощи, растения и букеты цветов запрещено вносить в палату пациента, поскольку они часто являются источниками грибков и бактерий, представляющих опасность для больного.
При покидании палаты пациент должен надевать маску, халат и перчатки, являющиеся барьером против бактерий и вирусов, и предупреждать окружающих, что он восприимчив к инфекции. Анализы крови должны забираться ежедневно, чтобы определить, как идет приживление нового костного мозга, и оценить состояние функций организма.
После того, как пересаженный костный мозг окончательно приживается и начинает продуцировать нормальные клетки крови, пациент поэтапно перестает быть зависимым от введения антибиотиков, переливаний крови и тромбоцитов, которые постепенно становятся не нужны.
В тот момент, когда пересаженный костный мозг начинает продуцировать достаточное количество здоровых эритроцитов, лейкоцитов и тромбоцитов, пациент выписывается из больницы, если у него не развились какие-то дополнительные осложнения. После пересадки костного мозга в типичных случаях пациенты проводят в госпитале от 4 до 8 недель.
Наверх
ЧТО ПАЦИЕНТ ЧУВСТВУЕТ ВО ВРЕМЯ ТРАНСПЛАНТАЦИИ
Пациент нуждается и должен всю получить максимально возможную помощь, чтобы справиться со всем этим.
Думать: «Я справлюсь с этим самостоятельно» — это не самый лучший способ для больного перенести все трудности, связанные с пересадкой костного мозга.
Вот примерное описание того, что испытывают пациенты после пересадки костного мозга во время госпитализации.
В течение этого периода пациент ощущает себя очень больным и слабым. Ходьба, длительное сидение в кровати, чтение книг, разговор по телефону, визиты друзей, и даже просмотр телепередач — требуют от больного больше энергии, чем он имеет.Осложнения, которые могут развиваться после пересадки костного мозга — такие, как инфекции, кровотечения, реакции отторжения, проблемы с печенью — могут вызывать дополнительный дискомфорт. Однако, боли обычно хорошо поддаются контролю с помощью медикаментов.
В дополнение, во рту могут появляться язвочки, которые затрудняют еду и делают глотание болезненным.
Иногда возникают временные психические нарушения, которые могут пугать пациента и его родных, однако нужно осознавать, что эти нарушения — проходящие. Медицинский персонал поможет пациенту справиться со всеми этими проблемами.
Наверх
КАК СПРАВИТЬСЯ С ЭМОЦИОНАЛЬНЫМ СТРЕССОМ
В дополнение к физическому дискомфорту, связанному с пересадкой костного мозга, существует также эмоциональный и психический дискомфорт. Некоторые пациенты находят, что психологический стресс в этой ситуации для них — даже более тяжел, чем физический дискомфорт.
Психологический и эмоциональный стресс связан с несколькими факторами.
Во первых, пациент, подлежащий пересадке костного мозга, уже травмирован тем фактом, что он страдает болезнью, угрожающей его жизни.
Хотя пересадка дает ему надежду на излечение, перспектива подвергнуться длительной, тяжелой медицинской процедуре, не гарантирующей успеха, не радует.
Во вторых, пациенты, подвергающиеся пересадке, могут чувствовать себя весьма одинокими и изолированными. Специальные меры, принятые, чтобы защитить больных от инфекции, в то время как их иммунная система нарушена, могут вызывать ощущение, что они оторваны от всего остального мира и почти от всех обычных человеческих контактов.
Пациенты находятся в отдельной изолированной палате, иногда со специальным фильтрующим воздух оборудованием, чтобы очистить его от загрязнений.
Число посетителей ограничено, и они обязаны надевать маски, перчатки и защитную одежду, чтобы ограничить распространение бактерий и вирусов, когда посещают больного.
Когда пациент покидает палату, он обязан надевать перчатки, халат и маску, которые являются барьерами против инфекции.
Это чувство изоляции испытывается пациентом как раз тогда, когда он максимально нуждается в физическом контакте и поддержке со стороны семьи и друзей.
Ощущение беспомощности — это также обычное переживание среди пациентов, подвергнувшихся пересадке костного мозга, вызывающее у них чувство гнева или негодования.
Для многих из них — нетерпимо ощущение, что их жизнь полностью зависит от посторонних людей, независимо от того, насколько те могут быть компетентны в своем деле.
Факт, что большинство пациентов не знакомы с терминологией, используемой медицинским персоналом для обсуждения процедуры пересадки, также добавляет чувство беспомощности. Многие также чувствуют себя неловко, когда вынуждены зависеть от посторонней помощи в ежедневных гигиенических процедурах, типа умывания или пользования туалетом.
Долгие недели ожидания для приживления пересаженного костного мозга, для того, чтобы анализы крови вернулись к безопасным значениям, и для того, чтобы побочные явления, наконец, исчезли — увеличивают эмоциональную травму.
Восстановительный период напоминает американские горки — в какой-то день пациент чувствует себя много лучше, а в следующие несколько — может снова почувствовать себя тяжело больным, как это было в предыдущие дни.
Наверх
ВЫПИСКА ИЗ БОЛЬНИЦЫПосле выписки из больницы, пациент продолжает процесс восстановления дома (или снимает жилье недалеко от госпиталя, если он живет в другом городе) в течение еще от двух до четырех месяцев. Человек, выздоравливающий после пересадки костного мозга, обычно не может вернуться к своей обычной работе, по крайней мере, в ближайшие полгода после трансплантации.
Хотя пациент чувствует себя достаточно хорошо, чтобы покинуть больницу, процесс его восстановления еще далек от завершения.
В течение первых нескольких недель он все еще чувствует себя слишком слабым, чтобы делать что-либо, кроме как спать, сидеть, и немного прогуливаться около дома. Частые посещения больницы необходимы, чтобы контролировать его восстановление, вводить больному лекарственные препараты и при необходимости проводить переливания крови.
Для того, чтобы вернуться к нормальной активности, больному может потребоваться до шести и более месяцев со дня трансплантации.
В течение этого периода, лейкоциты пациента зачастую находятся еще на слишком низком уровне, чтобы обеспечивать достаточную защиту от вирусов и бактерий, встречающихся в обычной жизни.
Поэтому, контакты с широкой публикой должны быть ограничены. Кинотеатры, гастрономы, универмаги, и т.д. являются местами, запрещенными к посещению для пациента, проходящего период восстановления после пересадки костного мозга. Такие люди должны надевать защитную маску, когда рискуют выйти из дома.
Пациент возвращается в больницу или в поликлинику несколько раз в неделю — для анализов, переливаний крови, и введении других необходимых препаратов. В конечном счете, он становится достаточно сильным, чтобы вернуться к нормальной рутине, и с нетерпением ждать возвращения к производительной, здоровой жизни.
Наверх
ЖИЗНЬ ПОСЛЕ ТРАНСПЛАНТАЦИИ КОСТНОГО МОЗГА
Для нового костного мозга может потребоваться около года, чтобы он начал функционировать, как свой собственный. Пациенты должны все это время оставаться на связи с больницей, чтобы вовремя выявить любые инфекции или осложнения, которые могут развиться.
Жизнь после пересадки может быть и радостно волнующей, и тревожной. С одной стороны, это захватывающее ощущение — снова чувствовать себя живым, после того, как был так близко к смерти. Большинство пациентов находит, что их качество жизни улучшилось после пересадки.
Тем не менее, у пациента всегда остается беспокойство, что болезнь снова может вернуться. Кроме того, обычные невинные слова или события могут иногда вызывать тяжелые воспоминания о периоде пересадки, даже спустя длительное время после полного выздоровления.
Может потребоваться много времени, чтобы пациент справился с этими трудностями.
А СТОИТ ЛИ?
Да! Для большинства пациентов, ожидающих пересадки костного мозга, альтернативой является почти неизбежная смерть.Несмотря на то, что пересадка может быть мучительным периодом, большинство перенесших ее находят, что перспектива возвращения к полноценной здоровой жизни после пересадки стоит всех усилий.
Наверх
Что такое пересадка стволовых клеток?
Сегодня во многих случаях вместо пересадки костного мозга проводится пересадка периферических стволовых клеток. Донор, который оказался совместим с пациентом, в течение 4 дней получает препарат, который стимулирует выброс стволовых клеток из костного мозга в кровь. Лекарство водится с помощью обычного подкожного укола. Как правило, оно хорошо переносится, хотя в редких случаях бывают кратковременные симптомы, напоминающие легкий грипп: боли в мышцах, слабость, небольшая температура.
У донора после такой подготовки забирается кровь из вены одной руки, пропускается через специальный аппарат, отфильтровывающий от крови только стволовые клетки, и затем — возвращается донору через вены второй руки. Вся процедура длится несколько часов, не требует наркоза, и кроме некоторого неудобства, не наносит никакого вреда донору.
В крайне редких случаях лекарственная подготовка к пересадке стволовых клеток может вызвать увеличение селезенки у донора, но частота таких случаев — крайне мала.
Наверх
ПЕРЕСАДКИ КОСТНОГО МОЗГА В ИЗРАИЛЕ.
В израильских больницах накоплен большой опыт по трансплантации костного мозга.Несмотря на то, что население Израиля в полтора раза меньше, чем число жителей Москвы, в стране имеется пять центров по пересадке костного мозга.
В каждом из них — работают квалифицированные бригады медиков, специализирующихся на пересадках костного мозга у взрослых и детей. Процент успешных пересадок и количество осложнений во всех этих центрах соответствуют аналогичным показателям лучших мировых отделений по трансплантации костного мозга.
Кроме жителей Израиля, эти центры принимают на лечение многих пациентов из-за границы, в том числе — из соседних арабских стран, с которыми у Израиля нет дипломатических отношений. Арабские шейхи предпочитают ехать на лечение в Израиль, хотя могут выбрать для лечения любой госпиталь, и не только на ближнем Востоке.
Естественно, многие жители России и стран СНГ также получают медицинскую помощь в этих отделениях.
Известно, что стоимость пересадок в Израиле — ниже, чем в Европе, и гораздо ниже, чем в США.
Цена пересадки зависит от ее вида — наиболее дешевой является аутологическая, когда является пациент становится донором костного мозга сам для себя.
Наиболее дорогой вид — пересадка от плохо совместимого донора, а также — пересадка, требующая предварительной очистки костного мозга от раковых клеток.
Трансплантации костного мозга у детей стоят в полтора-два раза выше, чем у взрослых, поскольку требуют больше сложных и дорогостоящих процедур и лечений.
Цена пересадки костного мозга в Израиле может составлять от 100 до 160 и более тысяч долларов, в зависимости от заболевания пациента и совместимости донора.
Рекомендую дополнительно прочитать статью:
Пересадка костного мозга в Израиле-стоимость,этапы, принципы выбора клиники, финансирование.
Ее разделы:
1. Показания к пересадке костного мозга:
2. Кому не рекомендуется трансплантация
3. Этапы пересадки костного мозга и их примерная стоимость
4. Стоимость пересадки костного мозга для больного.
5. Где найти деньги на пересадку.
6. Где жить сопровождающему в процессе всей процедуры пересадки костного мозга.
7. В какую клинику Израиля лучше обратиться для пересадки.
8. Стоимость пересадки в различных клиниках Израиля.
Статьи по теме:
Трансплантация костного мозга в больнице Хадасса
Пересадка костного мозга в Европе 🏥 Как проходит и почему нужна
Суть сложной операции заключается в том, чтобы пересадить важные стволовые клетки от здорового донора к пациенту. Таким способом сегодня излечивают болезни, ранее считавшиеся неизлечимыми. К сожалению, в клиниках, расположенных в не столь развитых странах, как Франция, достижения генной терапии практически равны нулю.
Даже если Вы сможете найти хорошего специалиста, у него не будет того оборудования, которое есть в наших клиниках или же услуги его будут стоить гораздо дороже, чем приезд во Францию.
Трансплантация костного мозга в современной клинике – это минимум противопоказаний, безопасность и низкотоксичность для пациента. При этом операция позволяет произвести замену поврежденной системы кроветворения на здоровую.
Более того, профессионалам удается увеличить количество цитотоксинов, которые стимулируют уничтожение клеток опухоли. Реконструированная система позволяет добиться стабилизации состояния пациента, полностью излечить его. Восстанавливаются важные процессы, иммунитет.
Донорские здоровые клетки способны уничтожить поврежденные ткани. К сожалению, собственный иммунитет не способен бороться с тканями своего организма. Полученные стволовые клетки приводят к воспроизводству других тканей.
Важно правильно выбрать клинику, в которой будет проводиться операция, так как для успешного результата требуется соблюдать условия, в числе которых и подаваемый стерильный воздух. Для соблюдения условий необходимо оборудование, которого во многих странах нет.
В штате стационара должны быть службы, которые могут оказать качественное наблюдение за результатами произведенной трансплантации. Стволовые клетки, забираемые у донора, должны быть подготовлены до операции – для этого требуется лаборатория и компетентный персонал.
В каких случаях требуется пересадка костного мозга
Существует 2 вида трансплантации: аллогенная и аутологичная. Тип трансплантации зависит от заболевания. Показаниями к проведению аллогенной трансплантации служат такие заболевания, как: лейкозы острой формы, миелолейкоз хронической формы, анемия и ряд других заболеваний. А аутологичную трансплантацию применяют при постановке диагнозов: лифома, аутоиммунное заболевание, солидная опухоль.
В большинстве случаев пересадка костного мозга осуществляется пациентам с онкогематологическими или гематологическими заболеваниями. Проводят операцию лишь во время полной или частичной ремиссии. У пациентов с высоким уровнем чувствительности к химиотерапии пересадку могут провести в период рецидива опухоли.
Трансплантация имеет возрастные ограничения, которые зависят от вида операции. Так аллогенная пересадка при условии, что донор не является родственником, может проводиться только у пациентов, не достигших возраста 50 лет.
В некоторых случаях пересадка и вовсе противопоказана. Пациент, имеющий нарушения в работе внутренних органов или с плохим общесоматическим статусом не может претендовать на проведение пересадки, равно как и пациенты, поступившие с активной инфекцией или рецидиве заболевания.
Пересадка костного мозга как происходит
Возможность осуществления пересадки костного мозга стала настоящим спасением для тех, чью проблему со здоровьем можно решить только таким кардинальным образом. О различиях операции в развитых и пока отстающих странах можно говорить много и долго, однако, когда на кону жизнь человека – становится совсем не до различий, хочется получить 100%-ную гарантию успеха и возвращение к нормальной жизни.
Гарантировать успешность на 100% могут лишь профессионалы высокого уровня и лишь в не самых запущенных случаях. Однако даже если время упущено, высококвалифицированные специалисты с большой долей вероятности смогут «вытащить» больного, вернуть ему утраченное здоровье.
Такие специалисты трудятся в клиниках Франции, куда вполне реально попасть. Франция – страна, в которой процент успешных операций самый высокий в мире: 60% пациентов возвращается к нормальной жизни даже при условии, что лейкемия была в самой запущенной форме.
Успешность сложной процедуры зависит от того, насколько близок был антиген HLA донора к принимающему пациенту. Только при условии совпадения риск отторжения практически нулевой.
Что предлагают французские клиники
Лечение во Франции начинается до поиска донора. Первый этап подготовки к пересадке костного мозга – индивидуальная оценка состояния пациента. Для того чтобы получить наиболее достоверные данные, команда специалистов проводит анализ конкретного случая, подбирая наиболее подходящий вариант получения донорских клеток. Получить их могут не только из пупочного канатика или костного мозга, но и из периферической крови.
Лишь после того, как проведены все необходимые диагностики, специалисты приступают к поиску донора. Им может быть кто-то из числа ближайших родственников.
Следующий этап – проверка совместимости. С этой целью команда докторов проводит специфические пробы, чтобы в итоге не произошло отторжение. Лишь после того, как совместимость подтверждена, производится забор материала у донора.
Полученный материал подготавливается и отправляется на хранение до назначенной даты трансплантации. После проведения операции пациент находится под наблюдением специалистов до полного выздоровления. Продолжительность наблюдения зависит от того, какой тип пересадки производился.
Не стоит бояться, что процедура проходит за пределами родной страны. Доброжелательная обстановка и максимальный уровень комфорта позволят расслабиться и отдохнуть.
Стоит быть готовым к тому, что даже при условии наличия у Вас документов и диагностик из своей страны, врач будет настаивать на повторном обследовании. Доверяйте специалисту, полученная во Франции диагностика будет более достоверной. Однако потребуется она, только если представленные документы низкого качества. Не редки случаи, когда после диагностики во французской клинике поставленный в другой стране диагноз не подтверждался.
Возможные осложнения
Самые опасные осложнения – развитие инфекционных заболеваний. Этот риск связан с тем, что в течение месяца после пересадки клетки крови практически полностью отсутствуют.
Для того, чтобы избежать осложнения, за 14 дней до назначенной процедуры начинают проводить комплекс профилактических мер, среди которых размещение в стерильном боксе и подавление микрофлоры кишечника с помощью специальных препаратов. В ряде случаев проводят переливание некоторых составляющих частей крови.
Возможно возникновение реакции, при которой клетки – трансплантанты начинают «работать» против хозяина. Для профилактики подобной реакции применяют иммунодепрессанты.
Как подобрать донора
Правильно подобрать донора, высчитать всё могут лишь в лаборатории компетентные специалисты. Благодаря хорошей подготовке медиков, процент приживаемости костного мозга во Франции достигает показателя в 80%.
Самый важный этап – поиск наиболее подходящего донора. Оплаты донору не подразумевается, так как во Франции, как и в любой развитой стране, торговля органами запрещена. Донор всегда делает это добровольно и безвозмездно.
В большинстве случаев врачи прибегают к использованию техники аллогреф, когда необходимые клетки берут из пуповины при родах. Для лечения лифомы или миломы врач может использовать жидкость самого пациента, взяв её, когда у него состояние ремиссии.
По словам президента французского общества клеточной терапии, ежегодно французские специалисты спасают пересадкой костного мозга порядка 2000 человек. Орган, отвечающий за производство крови, часто поражается различными заболеваниями, которые мешают его правильной работе.
Поврежденный костный мозг становится причиной частых болезней, так как иммунная система – это вырабатываемые им белые тельца. При некоторых заболеваниях возможно излечиться только химиотерапией, однако при серьёзных поражениях всегда осуществляют пересадку костного мозга.
Пересадка костного мозга при лейкозе: как происходит, эффективность
Костный мозг человека обладает уникальными свойствами, формирующими иммунитет. В нем создаются эритроциты, осуществляется гемопоэз. Орган представлен жидким состоянием, располагается внутри тазовых костей, в грудной клетке, черепе и трубчатых костях. Состоит из стромы.
В костном мозге содержатся стволовые клетки, которые отвечали за формирование органов в период зарождения эмбриона. Они не способны делиться в теле взрослого человека, но в случае поражения органов и систем устраняют патологические процессы, атакуя болезнетворные и чужеродные организмы. Пересадка стволовых клеток актуальна для людей с отсутствием иммунитета при лейкозах или иммунодефицитах.
Лейкоз – онкологический процесс, вызванный бластными незрелыми клетками, которые заменяют здоровую кровь. При нём развивается воспаление внутренних органов, метастазы распространяются по телу. Человек отмечает высокую температуру, снижение массы тела, слабость и сонливость. Патологический процесс приводит к необратимым последствиям в работе организма.


Миелобластный вид заболевания поражает следующие органы:
- Ткань лёгких. Пациент отмечает затяжной кашель на фоне высокой температуры.
- Головной мозг. Развивается менингит с характерными болями, ломотой в теле и эпилептическими припадками.
- При поражении почек возникает частичная либо полная задержка мочи.
- Кожа покрывается розовой или коричневой сыпью.
- Печень выпирает над уровнем брюшной полости. Становится плотной и болезненной.
- Метастазы в кишечнике провоцируют диарею, метеоризм и острые боли.
Для лимфобластного лейкоза характерны:
- Воспаление лимфоузлов и селезёнки.
- Развитие кашля, одышки, боли в органах желудочно-кишечного тракта.
Трансплантация костного мозга восстанавливает необходимый кроветворный процесс для нормальной жизни человека.
Практика применима для лечения ВИЧ-позитивных больных. Находится на экспериментальной стадии, но уже показала отличные результаты.
Зачем нужна процедура по пересадке костного мозга
При развитии тяжёлых онкологических патологий, когда организм человека перестает самостоятельно бороться с раковыми процессами, к примеру, при остром лейкозе, данная процедура рекомендована к проведению. Такая практика широко распространена в онкогематологии.

Процедура трансплантации костного мозга
Метод применяется к следующим заболеваниям:
- Хронический лейкоз.
- Нарушения в плазме крови.
- Лимфомы.
- Лейкемия ювенильная.
- Апластическая анемия.
Пересадка костного мозга при лейкозе выполняется в качестве полной его замены или частичной. В последнем случае кроветворные элементы вводят в кровь пациента после лучевых и химиотерапий, когда собственный костный мозг не перестаёт функционировать.
Трансплантация происходит тремя способами:
- В период ремиссии у больного проводят забор собственных клеток, которые замораживаются и хранятся до необходимого момента. Метод, при котором вводятся родные элементы, называется аутологическим.
- При аллогенной методике пациент получает клетки кровных родственников или постороннего донора. Осложнения для проведения заключаются в отсутствии подходящего материала. Поиски донора могут отнимать много времени.
- Если забор стволовой клетки проводили у близнеца, способ называют сингенный. Метод эффективен, поскольку костный мозг близнецов состоит из идентичного генетического материала.
Для проведения процедуры назван ряд показаний и противопоказаний. Лечение с помощью пересадки гемопоэтических клеток актуально при анемиях, лимфобластном лейкозе, иммунодефицитах и заболеваниях, нарушающих естественный кроветворный процесс.
Метод не применяют при процессе разрушения тромбоцитов, при выраженных недостаточностях печени, почек и сердечно-сосудистой системы. Игнорируется острый период инфекционных заболеваний (туберкулёз) и если атипичная клетка не реагирует на лечение химиотерапией.
Трансплантацию стволовых клеток делают при лечении основной проблемы крови или после влияния на организм ионизирующего излучения и химиопрепаратов.
Переливание эффективно при первой ремиссии миелобластного лейкоза или при второй и третьей ремиссии лимфобластного острого лейкоза.
Особенности проведения процедуры в детском возрасте
У детей трансплантацию костного мозга проводят исходя из тех же диагнозов, что у старшего поколения. Рак крови в детском возрасте встречается в 3 раза реже, чем у взрослых. Ребёнку предоставляют должный сестринский уход в до- и послеоперационный период. Лечением занимаются онкогематолог и эрготерапевт. Действия второго направлены на помощь в адаптации пациента к нормальной жизни.
Прогноз на жизнь зависит от возраста пациента, патологических процессов в организме, работоспособности внутренних органов и по степени схожести генетического материала донора с больным человеком.
Наилучшие результаты отмечаются, если донор – родственник. Для роли спасителя хорошо подходит однояйцевый близнец. Биологический материал родителей редко используется для пересадки.
Заболевание поддаётся полному излечению при острой и хронической форме лейкоза. Может потребоваться систематическое введение донорского костного мозга на протяжении всей жизни.
Диагностические исследования до пересадки
Операция наносит удар по всем системам организма. Человек должен быть подготовлен и обследован до начала проведения процедуры. Врачи назначают ряд инструментальных и лабораторных диагностик:


- Биохимический и общий анализ крови показывают наличие воспалительных процессов и работоспособность внутренних органов.
- Иммунологические тесты.
- Гистология костного мозга.
- Ультразвуковая диагностика органов брюшной полости.
- Магнитно-резонансная, компьютерная и позитронно-эмиссионная томографии позволяют оценить состояние всех органов и систем, обнаружить метастазы.
- Рентген грудной клетки.
Как подбирается донор
Вначале проверяют на совместимость всех кровных родственников. Обычно донор находится среди них. Родители подходят в редких случаях. Если возможность использовать родственный костный мозг не представлена, пациент прибегает к услугам постороннего человека, имеющего не меньше 35% сходства с HLA-типом больного.
Критерии отбора донора:
- Возрастная категория от 18 до 50 лет.
- Отсутствие шизофрении, умственной отсталости, аутизма и других психических патологий.
- У донора не должно быть глютеновой болезни, ревматоидного артрита и прочих аутоиммунных заболеваний.
- Противопоказан забор материала у людей с вирусными гепатитами, туберкулезом, ВИЧ и СПИД.
Пуповинная кровь, взятая при рождении ребёнка, содержит необходимые стволовые клетки для борьбы с раком крови. В нашей стране создаются банки пуповинной крови, метод только набирает популярность. Проблемы при пересадке таких клеток возникают в случае недостаточного количества биоматериала.
Подготовка к пересадке и техника проведения
На первом этапе врачи провоцируют полное уничтожение раковых клеток с помощью максимально допустимого объёма химиопрепаратов. При этом значительно страдает иммунитет человека. В течение времени, пока новые кроветворные клетки не будут введены и не приживутся, человек лишается защитных функций организма. Возможно независимое вмешательство патогенных организмов. Могут развиться опасные последствия в виде инфекционных заболеваний, поэтому для содержания больного используют стерильные условия.
Для введения стволовых клеток используется система для переливания крови. Гемоцитобласты самостоятельно добираются до нужного места, приживаются и начинают продуцировать здоровые эритроциты. Биоматериал вводят в шейную артерию с помощью катетера Хикмана.
Вмешательство не требует особых навыков и условий. Обезболивается место введения катетера. Процедура занимает не больше часа.
Процесс приживления проходит в течение следующего месяца. Регулярно проводятся анализы крови для обнаружения новых кровяных телец.

Клетки крови при тысячекратном увеличении
Всегда остаётся риска развития осложнений. Статистика показывает, что чаще развиваются следующие явления:
- Трансплантируемый материал воспринимает клетки организма как атипичные. Такое явление окончательно уничтожает раковые клетки. Пациент может умереть, однако созданы специальные препараты для предотвращения проблемы.
- Организм не распознаёт новый костный мозг и отторгает его.
- Во время отсутствия иммунитета больной получает внутривенное питание. Может развиться сильнейшее воспаление слизистой оболочки кишечника.
- Аллергическая реакция на чужеродный материал.
- Летальный исход отмечается в половине случаев пересадки донорского мозга.
Прогноз на жизнь после приживления трансплантируемых клеток составляет 98%. Через год кроветворная система возвращается к нормальному режиму и формирует собственный иммунитет.
Человек, победивший лейкоз, должен систематически сдавать анализы крови и проходить осмотры онкогематолога. Необходимо улучшить качество жизни с помощью отказа от алкоголя, никотина и вредных пищевых привычек.
Когда необходима трансплантация (пересадка) костного мозга?
Трансплантация (пересадка) костного мозга используется для лечения некоторых видов рака и других заболеваний. Разрушение клеток костного мозга человека происходит после облучения или химиотерапии.
Клетки костного мозга
Клетки костного мозга отвечают за образование клеток крови. Они расположены в губчатом центре костей и включают:
- лейкоциты для укрепления иммунной системы и борьбы с инфекциями.
- эритроциты, переносящие кислород по всему организму
- тромбоциты, необходимые для свертывания крови.
Клетки для замены исходных клеток берут из крови или костного мозга до начала процедуры. Также клетки костного мозга берут от другого человека (донора), чьи клетки хорошо подходят для реципиента, получающего трансплантат. Хорошее совпадение означает, что определенные химические маркеры на клетках как донора, так и реципиента находятся как можно ближе и, таким образом, сводится к минимуму вероятность того, что клетки будут отторгнуты организмом.
В каких случаях необходима трансплантация костного мозга?
- Для лечения лейкоза, лимфомы, болезни Ходжкина и множественной миеломы. Эти заболевания напрямую влияют на костный мозг. Поэтому в этих случаях трансплантация костного мозга особенно полезна.
- Для лечения нераковых заболеваний: апластическая анемия, врожденные нарушения иммунной системы и талассемия. В этих условиях необходим новый костный мозг и новые клетки костного мозга, потому что больной костный мозг не способен производить необходимые клетки, необходимые в борьбе с болезнью.
- В лечении других видов рака, включая рак молочной железы и рак почки.
Что необходимо знать перед трансплантацией костного мозга?
Ваш врач обсудит план лечения, возможные побочные эффекты процедуры и возможные осложнения. Если вы мужчина и планируете стать отцом, вы можете поговорить со своим врачом о том, как сохранить сперму, потому что химиотерапия и облучение могут привести к временному или постоянному бесплодию. Это называется банкингом спермы.
Вы пройдете медицинский осмотр и обследование, включающее множество анализов крови, рентгенографию грудной клетки и эхокардиограмму.
Способы трансплантации костного мозга
Следующий шаг в трансплантации костного мозга – определить, откуда появятся замещающие клетки. Есть два варианта.
- Аутологичная трансплантация, когда реципиент трансплантата становится донором для самого себя.
- Другим вариантом является получение клеток от донора (аллогенная трансплантация).
 Аллогенная трансплантация костного мозга
Аллогенная трансплантация костного мозгаЕсли будут использоваться ваши собственные клетки, они должны быть собраны до начала основного облучения или химиотерапии. Это можно сделать двумя способами.
- Сбор костного мозга. Клетки для трансплантации берут из костного мозга пациента. Процедура проводится в операционной комнате под общим наркозом. Игла и шприц вставляются в бедренную кость и используются для извлечения костного мозга.
 Аутологичная трансплантация костного мозга
Аутологичная трансплантация костного мозга- Сбор периферических стволовых клеток. Клетки для трансплантации берут из циркулирующей крови пациента. Вещество – фактор роста вводят инъекцией за несколько дней до процедуры, чтобы побудить большее количество стволовых клеток покинуть костный мозг и циркулировать в крови. В некоторых случаях химиотерапия используется до того, как стволовые клетки извлекаются, чтобы увеличить количество циркулирующих стволовых клеток. Процедура похожа на переливание крови. Игла помещается в обе руки. Кровь будет течь из одной руки через прибор, удаляющий стволовые клетки. Затем кровь будет возвращена вам через иглу в другой руке.
Клетки, удаленные любым способом, можно обработать – удалить любые раковые клетки, а затем хранить до трансплантации.
Если будут использованы клетки донора, должен быть найден донор, клетки которого соответствуют клеткам пациента как можно ближе. Лучше всего, если донор является близким родственником, потому что больше шансов, что клетки будут совпадать. Таким образом, минимизируется вероятность того, что его “отвергнут”. Если это невозможно, то подходящих доноров иногда можно найти в регистре доноров костного мозга.
Как проводится трансплантация костного мозга
Пластиковая трубка – катетер – помещается в большую вену в груди. Катетер будет использоваться для взятия проб крови и для введения новых клеток. Затем вам проведут основную химиотерапию и лучевую терапию в соответствии с назначением врача. Эти процедуры предназначены для лечения основного заболевания. Но они также вызывают разрушение клеток костного мозга.
Затем ваши стволовые клетки для трансплантации (которые не подвергались химиотерапии или облучению) попадут в ваш кровоток через катетер в вашей груди. Пересадочные клетки будут проходить через вашу кровь и оседать в тех местах, где были ваши первоначальные клетки. Новые стволовые клетки будут размножаться. Пока они не достигнут определенного уровня, ваш организм не сможет хорошо справляться с микробами и инфекциями. Поэтому вам придется оставаться в больнице в специальной палате, где вы будете защищены от микробов. Это может занять несколько недель.
Сколько времени понадобится на восстановление после пересадки костного мозга?
Скорее всего, вы будете в больнице от 4 до 6 недель после пересадки. По крайней мере, в течение некоторого времени вы будете находиться в палате, изолированной от других пациентов, чтобы помочь предотвратить инфекции.
После выписки из больницы вам нужно будет посещать врача в течение нескольких месяцев и сдавать анализы крови. Катетер будет находиться в вашей груди в течение этого времени. Врач при осмотре проверяет катетер, наличие признаков инфекции и других проблем и проверит результаты анализа крови.
Анализы вашего костного мозга (биопсия) покажут, насколько хорошо растут новые клетки. Во время биопсии небольшой образец вашего костного мозга удаляется через иглу и исследуется под микроскопом. Анализы покажут, остается ли рак.
Побочные эффекты и риски при пересадке костного мозга
Существует много очень серьезных рисков и побочных эффектов при пересадке костного мозга:
- Сильное и постоянное кровотечение.
- Инфекционное заболевание.
- Проблемы с печенью.
- Кожная сыпь.
- Понос.
- Бесплодие.
- Катаракта.
- Спазмы мышц.
- Судороги ног.
- Онемение в руках и ногах.
- Вторичный рак. Процедура пересадки увеличивает риск развития другого рака.
- Смерть. У очень небольшого процента пациентов осложнения могут привести к подавляющей инфекции или недостаточности органов, несмотря на попытки предотвратить смерть.
Другая возможная проблема заключается в том, что клетки донора могут недостаточно хорошо соответствовать вашим клеткам. И новые клетки могут атаковать ваши клетки. Это называется «трансплантат против хозяина» и является типом «отторжения». Это может быть серьезной проблемой. Но, с другой стороны, это также может помочь вылечить рак, потому что новые клетки также будут атаковать любые оставшиеся раковые клетки.
Фактически донорские клетки костного мозга трансплантируются реципиентам, у которых не был удален собственный костный мозг. Эти так называемые «мини-трансплантаты» теоретически работают хорошо из-за эффекта «трансплантат против опухоли». Эти типы трансплантатов исследуются главным образом для использования в ситуациях, когда полная пересадка может быть невозможна или когда другие варианты ограничены.
Когда немедленно обратиться за помощью?
Если у вас была трансплантация костного мозга, вас будут тщательно контролировать на предмет возможных осложнений. Врач расскажет вам, какие признаки опасности следует отслеживать. Программы трансплантации костного мозга являются высокоспециализированными и должны проводиться в специально оборудованных и укомплектованных персоналом учреждениях, чтобы минимизировать вероятность осложнений.
Источник: Пересадка костного мозга.- декабрь 2019.- https://www.health.harvard.edu/diseases-and-conditions/bone-marrow-transplant

как происходит, доноры, последствия, отзывы
Пересадка костного мозга – это сложная процедура имплантации стволовых клеток, потребность в которой рождается при одном из ряда заболеваний системы кроветворения. Костный мозг – это жизненно необходимый орган кровеносной системы, который выполняет функцию гемопоэза.
Без проведения операции по пересадке костного мозга невозможно помочь пациентам с серьезным поражением иммунной системы. Чаще всего необходимость в трансплантации возникает при раковых болезнях крови.
Злокачественные поражения
Чаще всего решение о срочном проведении операции принимают при лейкозе (лейкемии). В народе этот страшный недуг, практически не оставляющий шансов больному на выздоровление, называют белокровием. Патология характеризуется нарушением процесса образования и обновления крови: клетки, не успевая созревать, начинают сразу же делиться. Дальнейших этапов развития не происходит. Когда количество незрелых клеток превышает допустимый максимум, они вытесняют здоровые тельца. Лейкоз может протекать в качестве:
- острого миелобластного типа;
- острого лимфобластного типа;
- хронического миелолейкоза;
- плазмоцитомы.
Трансплантация здоровых клеток крайне необходима при лимфоме – патологии крови, для которой свойственно накопление опухолевых лимфоцитов. Разновидностью лимфомы является болезнь Ходжкина, а также неходжкинские типы недуга.
Другие патологии как показания к трансплантации
При доброкачественных патологических процессах пересадка костного мозга может быть рекомендована из-за высокого риска перехода болезни в злокачественную форму. К заболеваниям неонкологической природы, для лечения которых прибегают к применению донорского биоматериала, относят:
- Недуги, связанные с нарушениями обмена веществ. В первую очередь это синдром Хантера и адренолейкодистрофия. Последнее заболевание характеризуется чрезмерной концентрацией жирных кислот в клетках. Синдром Хантера – это патология, при которой происходит атипичное накопление жиров, белков и углеводов в тканях.
- Иммунные нарушения. В первую очередь речь идет о ВИЧ-инфекции и врожденном иммунодефиците. Этот метод лечения не может дать стопроцентной гарантии на выздоровление, но способствует продлению жизни пациента.
- Патологии костного мозга (анемия Фанкони, апластическая анемия), которые протекают с угнетением кроветворных функций.
- Аутоиммунные болезни, среди которых – красная волчанка, ревматоидный артрит. Специфика этих заболеваний заключается в поражении соединительной ткани и мелких кровеносных сосудов.
Не так давно единственным способом лечения вышеуказанных патологий считалось облучение и химиотерапия. Однако каждый из этих методов борьбы с онкологией помогает уничтожать не только раковые клетки, но и здоровые. Сегодня тактика лечения заболеваний крови приняла другой оборот: после проведения курсов интенсивной противораковой терапии пораженные гемопоэтические тельца сменяются при пересадке здоровыми.
Кто может выступить в роли донора
На проведение такой операции необходимо добровольное согласие человека, генетический материал которого полностью подойдет нуждающемуся реципиенту. Судя по отзывам, о пересадке костного мозга и предоставлении своих стволовых клеток больным люди задумываются часто, но многих пугает неосведомленность в данном вопросе и незнание вероятных последствий такой сложной манипуляции.
Получить материал для трансплантации кровяных клеток можно:
- От самого пациента в период ремиссии заболевания. Если симптомы болезни затихли и показатели анализов соответствуют норме, у больного осуществляют забор тканей, которые подсаживают ему же при развитии рецидива. Такую пересадку называют аутологической.
- От его близнеца (однояйцевого). Данный вид трансплантации именуют сингенным.
- От кровного родственника. Стоит отметить, что далеко не все люди, состоящие в родстве с реципиентом, могут подойти на роль донора костного мозга из-за расхождений в генетическом коде. Чаще биоматериал совпадает у братьев и сестер – вероятность составляет приблизительно 25%. При этом практически никогда не встречается генетическая совместимость с родителями. Приживление стволовых клеток от родственника называется аллогенным.
- От чужого (неродственного) человека. Если среди родни не нашлось человека с подходящими генетическими данными, за помощью обращаются к национальным или зарубежным банкам донорства. Речь идет об аллогенной трансплантации тканей постороннего донора.
Основные противопоказания для доноров
Случается и так, что человек, готовый пожертвовать свои ткани ради спасения другого, не допускается к трансплантации. К потенциальным донорам выдвигается целый ряд требований, при несоответствии хотя бы одному из них заявка на донорство отклоняется. В первую очередь предоставить свои стволовые клетки может только совершеннолетний человек. Донор пересадки костного мозга должен быть абсолютно здоров. Особенно важно отсутствие следующих заболеваний:
- аутоиммунных нарушений;
- тяжелых инфекционных патологий;
- гепатитов B и C;
- сифилиса;
- туберкулеза любой формы;
- врожденного или приобретенного иммунодефицита;
- любого вида онкологии;
- расстройств психики.
Донором не может быть беременная женщина. Забор биоматериала не осуществляется у людей, возраст которых превышает 50 лет.
Без шансов на трансплантацию
К слову, замена стволовых клеток также не рекомендуется физически слабым и пожилым пациентам. Операцию по трансплантации не проводят лицам, страдающим сложнейшими заболеваниями внутренних органов. К противопоказаниям пересадки костного мозга относят проведение продолжительной антибактериальной или гормональной терапии.
И даже при отличных показателях здоровья донора и реципиента единственным серьезным препятствием для проведения процедуры считается несовместимость биоматериала. Шансы найти донора, идеально подходящего для пересадки костного мозга, ничтожны. Чаще всего прибегают к аутологическому и аллогенному способу трансплантации тканей.
Операция по пересадке костного мозга – сложнейшее для организма вмешательство. Кроме того, процедура является весьма дорогостоящей. Поскольку преимущественное число больных не в состоянии самостоятельно оплатить лечение, на помощь в этом вопросе часто приходит государство. Но так как оказать всем больным необходимые услуги невозможно, установлена определенная квота на трансплантацию стволовых клеток. Благодаря введению системы квотирования, нуждающиеся пациенты получают шанс абсолютно бесплатно пройти лечение в лучшей клинике, но, по сути, именно он же является главным препятствием для больных из-за сформированной огромной очереди. К тому же сам поиск донора занимает немалое время, а ведь для пациентов с таким диагнозом дорога каждая неделя.
Забор донорского материала
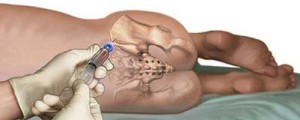
О том, как происходит пересадка костного мозга, вы узнаете после описания процедуры сбора донорского биоматериала. Манипуляция может осуществляться двумя способами. Выбирают его врачи, в зависимости от медицинских показаний для конкретного донора.
Первый вариант – извлечь необходимое количество тканей из тазовой кости. Для проведения манипуляции заранее берут анализ, результаты которого покажут, сможет ли человек перенести наркоз. Госпитализация донора обязательна за несколько дней до процедуры. Забор необходимых клеток осуществляют под анестезией с помощью шприца, который вводят в область высокой концентрации нужного биоматериала. Как правило, сразу делают несколько проколов, чтобы получить необходимый объем жидкости для пересадки костного мозга. Как происходит процедура? Практически безболезненно и быстро – на проведение манипуляции требуется не более получаса, а вот для полного восстановления организму донора понадобится почти целый месяц.
Второй способ заключается в заборе венозной крови, из которой извлекаются стволовые клетки. На протяжении недели до назначенной даты манипуляции донор должен принимать «Лейкостим» – специфический препарат, который провоцирует активный выброс стволовых клеток в кровь. У донора берут кровь, отделяют из нее необходимые элементы и возвращают ее обратно через вторую руку. Такой способ забора биоматериала занимает несколько часов, а на восстановление потребуется не более двух недель.
Как проходит операция
При лейкозе пересадке костного мозга должен обязательно предшествовать курс мощной химио- или радиотерапии – так называемый подготовительный режим. Длится он столько, сколько требуется в каждом индивидуальном случае. Продолжительность курсов определяет врач.
Перед тем как делать пересадку костного мозга, врачи должны убедиться, что реципиент готов к проведению подобного рода вмешательства. За пару дней до операции у донора и человека, нуждающегося в имплантации стволовых клеток, берут повторные анализы. Во время процедуры донорские стволовые клетки вводят больному парентерально.
После пересадки костного мозга в течение первого месяца больной находится под тщательным наблюдением врачей, ожидающих приживление инородных тканей. Этот период должен обязательно сопровождаться приемом антибиотиков, которые необходимы для профилактики инфекции. Помимо антибактериальной терапии, реципиенту делают еще одно вливание в кровь – на этот раз ее обогащают тромбоцитами с целью предупредить внутренние кровотечения, риск которых после имплантации стволовых клеток возрастает в несколько раз. Наряду с антибиотиками пациенту назначают иммуносупрессивные препараты, позволяющие предотвратить отторжение организмом пересаженных тканей.
Что происходит после трансплантации
Последствием пересадки костного мозга нередко является длительная слабость, в тяжелых случаях могут развиваться кровотечения, происходить сбои в работе внутренних органов. При острой реакции иммунной системы на трансплантат чаще всего поражается желудочно-кишечный тракт, печень и кожные покровы. Пациенты могут жаловаться на следующие симптомы:
- тошноту, иногда с рвотой;
- появление во рту небольших изъязвлений;
- неустойчивость психоэмоционального состояния;
- гнойнички на коже спины и груди;
- диарею с примесями крови;
- поражение слезных и слюнных желез.
Персонал медучреждений, в которых проводят пересадку костного мозга при лимфоме, лейкемии и других заболеваниях крови, должен быть достаточно компетентным и способным создать комфортные условия для реабилитации пациентов. К тому же не менее важным в этом вопросе является участие родственников и близких.
Прием иммуносупрессоров, о которых было сказано выше, угнетает работу органов кроветворения, при этом значительно ослабляя иммунитет. В реабилитационный период после пересадки костного мозга организм становится очень уязвимым перед патогенной микрофлорой. Если пациент уже был заражен цитомегаловирусом, вполне вероятна активизация инфекции на фоне восприимчивости иммунитета. В тяжелых случаях развивается пневмония, которая приводит к летальному исходу.
Российские клиники
В нашей стране есть несколько медицинских учреждений, специализирующихся на проведении подобных операций. Пересадкой костного мозга в России занимаются высококвалифицированные специалисты в области гематологии, онкологии, трансфузиологии и др.
Среди 13 действующих на территории РФ клиник стоит отметить:
- Институт детской гематологии и трансплантологии имени Раисы Горбачевой в Санкт-Петербурге, который является одним из крупнейших отделений. Сюда обращаются в самых безнадежных случаях.
- «ОН Клиник» – международный медицинский центр, имеющий несколько представительств в России. Филиалы клиники занимаются диагностикой гематологических и онкологических заболеваний, требующих трансплантации костного мозга.
- ФГБУ НМИЦ ДГОИ им. Дмитрия Рогачева Минздрава России – бюджетная клиника, расположенная в Москве. Это учреждение имеет многолетний стаж. Здесь делают пересадку костной ткани пациентам разных возрастов.
Прогноз выживаемости
Восстановление организма после имплантации стволовых клеток длится не менее года, и его успешность во многом определяется:
- типом трансплантации;
- степенью совместимости донорского материала;
- течением и злокачественностью болезни;
- возрастом пациента;
- общим состоянием больного;
- интенсивностью проведенной до пересадки лучевой или химической терапии.
Наиболее высокие шансы имеют реципиенты, страдающие наследственными патологиями системы кроветворения. При онкологии спрогнозировать дальнейший исход достаточно сложно, так как шансы на выздоровление зависят от вероятности рецидива. Если в течение последующих пяти лет он не возник, то очевидной становится ничтожная доля вероятности его развития и в дальнейшем. Такой показатель выживаемости наблюдается приблизительно в половине случаев.
Трансплантация костного мозга
 Мы по инерции продолжаем считать, что трансплантация костного мозга это новейший метод лечения, между тем как с того времени, как эта процедура была выполнена впервые, прошло уже более половины столетия. Впервые успешная трансплантация костного мозга была совершена в 1968 году, а с учетом первых попыток, оказавшихся не слишком удачными (начатыми в 50-е годы ХХ века), данный метод лечения может считаться уже едва ли не классикой.
Мы по инерции продолжаем считать, что трансплантация костного мозга это новейший метод лечения, между тем как с того времени, как эта процедура была выполнена впервые, прошло уже более половины столетия. Впервые успешная трансплантация костного мозга была совершена в 1968 году, а с учетом первых попыток, оказавшихся не слишком удачными (начатыми в 50-е годы ХХ века), данный метод лечения может считаться уже едва ли не классикой.
На сегодняшний день трансплантация костного мозга и стволовых клеток один из эффективных методов лечения злокачественных заболеваний крови и тяжелых состояний, вызванных угнетением костного мозга облучением, химиотерапией или действием токсичных веществ. Это крайний случай, метод последнего шанса. К нему прибегают тогда, когда несколько раз были испробованы другие методы, и они не помогли. Причин тому несколько. Во-первых, трансплантация связана с большими рисками для организма, она оправдана тогда, когда совершенно ясно, что без нее пациента ждет верная смерть. И во-вторых, это очень дорогостоящая процедура. Стоимость трансплантации в западных клиниках находится на уровне примерно 100 тысяч долларов.
Принцип действия метода
Вкратце суть метода такова. Костный мозг содержит большое количество стволовых клеток – то есть клеток-предшественниц, из которых впоследствии развиваются остальные клетки организма, в частности, крови. Пораженный злокачественным процессом, костный мозг производит бластные формы клеток, то есть незрелые и неспособные к созреванию. Когда больше нет надежды на восстановление костномозговой функции, прибегают к пересадке стволовых клеток. Перед этим собственные костномозговые клетки уничтожаются массированными дозами радиации или химиотерапии. Такая процедура дает надежду, что новые стволовые клетки приживутся на новом месте и включатся в производство здоровых клеток крови, и надежда эта зачастую оправдывается.
При трансплантации костного мозга, как и при трансплантации других органов, есть подводные камни, основным из которых является отторжение чужеродных клеток организмом, или же агрессивное поведение этих самых чужеродных клеток по отношению к организму. Эти два типа реакций в трансплантологии известны как реакция отторжения (graft rejection, GR) и реакция трансплантат против хозяина (graft-versus-host disease, GVHD). Они представляют серьезную угрозу для жизни, и для того, чтобы свести эти нежелательные иммунные реакции к минимуму, пересаженные клетки должны быть как можно более совместимы с клетками хозяина.
Виды трансплантаций костного мозга
Полная совместимость возможна лишь в одном случае, если пересаживаются свои собственные клетки. Такой вид трансплантации называется аутологической. В этом случае у пациента берут его собственные костномозговые клетки, очищают их от примеси больных клеток, и затем снова возвращают в кровеносную систему.
Пересадка от чужого донора называется аллогенной трансплантацией. В этом случае подбирают максимально совместимого с пациентом донора, пользуясь базой данных специальных донорских банков.
Особым видом аллогенной пересадки является синергенная трансплантация, или пересадка клеток, взятых от однояйцевого близнеца. В этом случае донором хотя и является другой человек, но совместимость клеток весьма высока, хотя и не стопроцентна.
В случае аллогенной трансплантации пациент всю последующую жизнь будет вынужден принимать иммунодепрессанты – препараты, подавляющие иммунный ответ на присутствие чужеродного белка в организме. Однако это приемлемая цена за сохраненную жизнь.
Подготовка к пересадке костного мозга
Трансплантацию костного мозга можно разделить на три этапа.
Первый этап подготовительный. Пациента готовят к пересадке, подвергая его костный мозг повышенным дозам облучения, или же применяя цитостатические препараты, то есть те препараты, которые обычно используются для химиотерапии, в более высоких дозировках. Начиная с этого времени и на всем протяжении лечения данным методом, пациент находится в строгой изоляции от всех, кроме медицинского персонала, мало того, в его палате поддерживаются условия полной стерильности, как в операционной. Эти меры необходимы, чтобы уберечь его от инфекции, так как иммунная система, с утратой костным мозгом своих функций, фактически отключена.
Подготовительный процесс включает в себя забор донорских костномозговых клеток, разумеется, после прохождения диагностики, в частности целого ряда тестов, подтверждающих совместимость. Процедура проводится под общим наркозом. Большое количество костного мозга содержится в большой берцовой и подвздошной костях, поэтому берут его оттуда. Кость прокалывают толстой иглой и аспирируют от 950мл до 2000мл смеси костного мозга и крови. Это количество не подвергает никакой угрозе здоровье донора. Объем его костного мозга полностью восстановится через некоторое время. После выхода из наркоза могут быть неприятные ощущения в кости, схожие с ноющей болью от ушиба, впрочем, боль не интенсивна. Через 1-2 дня донор может продолжать вести привычный образ жизни.
Извлеченный костный мозг замораживают при сверхнизких температурах и так хранят до трансплантации. Собственный костный мозг подвергают очистке от раковых клеток, а костный мозг постороннего донора иногда очищают от иммунных клеток, чтобы уменьшить риск отторжения.
Процедура пересадки костного мозга
Многие ошибочно полагают, что трансплантация костного мозга это хирургическая операция. На самом деле это не операция, а процедура, притом не требующая наркоза. Она схожа с обычным переливанием крови: в крупный сосуд на шее вводят катетер через который медленно вливают костномозговой субстрат в кровеносную систему пациента, откуда он проникнет в костномозговую ткань. В ходе процедуры врачи контролируют состояние пациента. Из всех этапов пересадки этот самый несложный по сравнению с остальными.
Заключительный этап трансплантации
Пожалуй, самый тяжелый период, особенно в эмоциональном плане. Если охарактеризовать его одним словом, то это слово будет «ожидание». Напряженное ожидание и постоянный контроль состояния организма, и надежда, огромная надежда на то, что труд и муки не окажутся напрасными, и что костный мозг приживется.
Процедура пересадки костного мозга требует большого мужества от пациента и от его близких. Все время трансплантации, начиная с подготовительного этапа, человека сопровождают тошнота, крайняя слабость, дурное самочувствие и прочие неприятные симптомы, а ведь они могут длиться месяцами. Больничная обстановка и изоляция тоже не добавляют позитивного настроения, и тем не менее, требуется именно оно. Требуется желание жить, желание победить болезнь, мужество и сила духа, и это не пустые громкие слова – по свидетельству врачей, наибольшее число удачных пересадок выполнено именно тем пациентам, которые обладают этими качествами, и способны бороться, несмотря ни на что.
В настоящее время в мире живут десятки тысяч человек с трансплантированным костным мозгом.
Пересадка костного мозга – клиника Мэйо
Обзор
Трансплантация костного мозга – это процедура, при которой в ваше тело вводятся здоровые кроветворные стволовые клетки для замещения поврежденного или больного костного мозга. Трансплантация костного мозга также называется трансплантацией стволовых клеток.
Вам может потребоваться пересадка костного мозга, если ваш костный мозг перестает работать и не производит достаточно здоровых клеток крови.
При трансплантации костного мозга могут использоваться клетки вашего собственного тела (аутотрансплантат) или от донора (аллогенный трансплантат).
Продукты и услуги
Показать другие продукты Mayo ClinicТипы
Зачем это делают
Пересадку костного мозга можно использовать:
- Обеспечьте безопасное лечение вашего состояния высокими дозами химиотерапии или облучения путем замены или спасения костного мозга, поврежденного лечением
- Заменить больной или поврежденный костный мозг новыми стволовыми клетками
- Предоставить новые стволовые клетки, которые могут помочь убить раковые клетки напрямую
Трансплантация костного мозга может принести пользу людям с множеством как раковых (злокачественных), так и доброкачественных (доброкачественных) заболеваний, в том числе:
- Острый лейкоз
- Адренолейкодистрофия
- Апластическая анемия
- Синдромы недостаточности костного мозга
- Хронический лейкоз
- Гемоглобинопатии
- Лимфома Ходжкина
- Иммунодефицит
- Врожденные нарушения обмена веществ
- Множественная миелома
- Миелодиспластические синдромы
- Нейробластома
- Лимфома Неходжкина
- Нарушения плазматических клеток
- ПОЭМС синдром
- Первичный амилоидоз
Видео: Как работает трансплантация стволовых клеток
Показать расшифровку видео Видео: Как работает трансплантация стволовых клетокКостный мозг – это губчатая ткань внутри некоторых костей.Его работа – производить клетки крови. Если ваш костный мозг не функционирует должным образом из-за рака или другого заболевания, вам может быть сделана трансплантация стволовых клеток.
Чтобы подготовиться к трансплантации стволовых клеток, вы получаете химиотерапию, чтобы убить больные клетки и неисправный костный мозг. Затем трансплантированные стволовые клетки крови попадают в ваш кровоток. Пересаженные стволовые клетки попадают в костный мозг, где – в идеале – начинают производить новые здоровые клетки крови.
Риски
Трансплантация костного мозга сопряжена с многочисленными рисками. Некоторые люди испытывают минимальные проблемы с трансплантацией костного мозга, в то время как у других могут возникнуть серьезные осложнения, требующие лечения или госпитализации. Иногда осложнения опасны для жизни.
Ваши конкретные риски зависят от многих факторов, включая заболевание или состояние, из-за которого вам потребовалась трансплантация, тип трансплантата, а также ваш возраст и общее состояние здоровья.
Возможные осложнения после трансплантации костного мозга включают:
- Болезнь трансплантат против хозяина (только аллогенный трансплантат)
- Отказ стволовой клетки (трансплантата)
- Повреждение органа
- Инфекции
- Катаракты
- Бесплодие
- Новые раки
- Смерть
Ваш врач объяснит вам риск осложнений после трансплантации костного мозга. Вместе вы сможете взвесить риски и преимущества, чтобы решить, подходит ли вам трансплантация костного мозга.
Болезнь трансплантат против хозяина: потенциальный риск, когда стволовые клетки поступают от доноров
Если вы получаете трансплантат, в котором используются стволовые клетки от донора (аллогенный трансплантат), вы можете подвергаться риску развития болезни трансплантат против хозяина ( РТПХ). Это состояние возникает, когда донорские стволовые клетки, составляющие вашу новую иммунную систему, воспринимают ткани и органы вашего тела как нечто чужеродное и атакуют их.
РТПХ может произойти в любой момент после трансплантации.Многие люди, перенесшие аллогенную трансплантацию, в какой-то момент заболевают РТПХ. Риск РТПХ немного выше, если стволовые клетки поступают от неродственного донора, но это может случиться с любым, кто получит трансплантат костного мозга от донора.
Существует два вида РТПХ: острая и хроническая. Острая РТПХ обычно возникает раньше, в первые месяцы после трансплантации. Обычно это поражает вашу кожу, пищеварительный тракт или печень. Хроническая РТПХ обычно развивается позже и может поражать многие органы.
Признаки и симптомы хронической РТПХ включают:
- Боль в суставах или мышцах
- Одышка
- Постоянный кашель
- Изменения зрения, например, сухость глаз
- Изменения кожи, включая рубцы под кожей или жесткость кожи
- Сыпь
- Желтый оттенок кожи или белков глаз (желтуха)
- Сухость во рту
- Язвы во рту
- Диарея
- Тошнота
- Рвота
Как вы готовитесь
Тесты и процедуры перед трансплантацией
Вы пройдете ряд тестов и процедур, чтобы оценить ваше общее состояние здоровья и состояние вашего состояния, а также убедиться, что вы физически подготовлены к трансплантации.Оценка может занять несколько дней или больше.
Кроме того, хирург или радиолог имплантирует длинную тонкую трубку (внутривенный катетер) в большую вену на груди или шее. Катетер, который часто называют центральной линией, обычно остается на месте во время лечения. Ваша бригада трансплантологов будет использовать центральную линию для вливания трансплантированных стволовых клеток, лекарств и продуктов крови в ваше тело.
Сбор стволовых клеток для аутотрансплантации
Если планируется трансплантация с использованием ваших собственных стволовых клеток (аутологичная трансплантация), вы должны пройти процедуру, называемую аферезом (af-uh-REE-sis) для сбора стволовых клеток крови.
Перед аферезом вы будете получать ежедневные инъекции фактора роста, чтобы увеличить производство стволовых клеток и переместить стволовые клетки в вашу циркулирующую кровь, чтобы их можно было собрать.
Во время афереза кровь берется из вены и циркулирует через машину. Аппарат разделяет вашу кровь на разные части, включая стволовые клетки. Эти стволовые клетки собираются и замораживаются для будущего использования при трансплантации. Оставшаяся кровь возвращается в ваше тело.
Сбор стволовых клеток для аллогенной трансплантации
Если у вас трансплантат с использованием стволовых клеток от донора (аллогенный трансплантат), вам понадобится донор.Как только донор найден, у этого человека собираются стволовые клетки для трансплантации.
Стволовые клетки могут поступать из донорской крови или костного мозга. Ваша бригада по трансплантации решает, что лучше для вас, в зависимости от вашей ситуации.
Другой тип аллогенной трансплантации использует стволовые клетки из крови пуповины (трансплантация пуповинной крови). Матери могут пожертвовать пуповину после рождения ребенка. Кровь из этих шнуров замораживается и хранится в банке пуповинной крови до тех пор, пока она не понадобится для трансплантации костного мозга.
Процесс кондиционирования
После завершения тестов и процедур перед трансплантацией вы начинаете процесс, известный как кондиционирование. Во время кондиционирования вы пройдете химиотерапию и, возможно, облучение до:
- Уничтожьте раковые клетки, если вы лечитесь от злокачественного новообразования
- Подавите вашу иммунную систему
- Подготовьте свой костный мозг к новым стволовым клеткам
Тип процесса кондиционирования, который вы получаете, зависит от ряда факторов, включая ваше заболевание, общее состояние здоровья и тип планируемой трансплантации.Вам могут быть назначены и химиотерапия, и лучевая терапия, или только одно из этих методов лечения в рамках лечения.
Побочные эффекты процесса кондиционирования могут включать:
- Тошнота и рвота
- Диарея
- Выпадение волос
- Язвы или язвы во рту
- Инфекция
- Кровотечение
- Бесплодие или бесплодие
- Анемия
- Усталость
- Катаракты
- Осложнения органов, например сердечная, печеночная или легочная недостаточность
Вы можете принимать лекарства или принимать другие меры для уменьшения таких побочных эффектов.
Кондиционирование с пониженной интенсивностью
В зависимости от вашего возраста и истории здоровья ваш врач может порекомендовать более низкие дозы или другие виды химиотерапии или облучения для лечения вашего кондиционирования. Это называется кондиционированием с пониженной интенсивностью.
Кондиционирование с пониженной интенсивностью убивает некоторые раковые клетки и подавляет вашу иммунную систему. Затем донорские клетки проникают в ваше тело. Донорские клетки со временем заменяют клетки в вашем костном мозге.Иммунные факторы в донорских клетках могут затем бороться с вашими раковыми клетками.
Что вы можете ожидать
Во время трансплантации костного мозга
Трансплантация костного мозга происходит после того, как вы завершите процесс кондиционирования. В день трансплантации стволовые клетки вливаются в ваше тело через центральную линию.
Настой трансплантата безболезненный. Вы будете бодрствовать во время процедуры.
После трансплантации костного мозга
Когда новые стволовые клетки попадают в ваше тело, они проходят через вашу кровь в костный мозг.Со временем они размножаются и начинают производить новые здоровые клетки крови. Это называется приживлением. Обычно проходит несколько недель, прежде чем количество кровяных телец в вашем теле начинает возвращаться к норме. У некоторых людей это может занять больше времени.
В дни и недели после трансплантации костного мозга вам будут сдавать анализы крови и другие анализы для контроля вашего состояния. Вам может потребоваться лекарство для лечения таких осложнений, как тошнота и диарея.
После трансплантации костного мозга вы останетесь под тщательным медицинским наблюдением.Если вы страдаете инфекциями или другими осложнениями, вам может потребоваться остаться в больнице на несколько дней, а иногда и дольше. В зависимости от типа трансплантата и риска осложнений вам необходимо оставаться рядом с больницей в течение нескольких недель или месяцев, чтобы обеспечить тщательное наблюдение.
Вам также могут потребоваться периодические переливания эритроцитов и тромбоцитов, пока ваш костный мозг не начнет производить достаточное количество этих клеток самостоятельно.
Вы можете подвергаться большему риску инфекций или других осложнений в течение нескольких месяцев или лет после трансплантации.Вы будете периодически посещать врача на протяжении всей жизни для наблюдения за поздними осложнениями.
Лекарства
Если для трансплантации костного мозга используются стволовые клетки от донора (аллогенная трансплантация), ваши врачи могут назначить лекарства, которые помогут предотвратить реакцию «трансплантат против хозяина» и снизить реакцию вашей иммунной системы (иммунодепрессанты).
После трансплантации вашей иммунной системе требуется время, чтобы восстановиться.В это время вам могут назначить лекарства для предотвращения инфекций.
Диета и другие факторы образа жизни
После трансплантации костного мозга вам может потребоваться скорректировать свой рацион, чтобы оставаться здоровым и предотвратить чрезмерное увеличение веса. Ваш специалист по питанию (диетолог) и другие члены вашей бригады по трансплантации будут работать с вами, чтобы разработать план здорового питания, который отвечает вашим потребностям и дополняет ваш образ жизни. Ваш диетолог также может посоветовать вам еду, чтобы контролировать побочные эффекты химиотерапии и облучения, такие как тошнота.
Некоторые из рекомендаций вашего диетолога могут включать:
- Соблюдение правил безопасности пищевых продуктов для предотвращения инфекций пищевого происхождения
- Употребление разнообразных здоровых продуктов, включая овощи; фрукты; цельнозерновые; нежирное мясо, птица и рыба; бобовые; и полезные жиры, такие как оливковое масло
- Ограничение потребления соли
- Ограничения по употреблению алкоголя
- Отказ от грейпфрута и грейпфрутового сока из-за их воздействия на группу иммуносупрессивных препаратов (ингибиторы кальциневрина)
После трансплантации костного мозга регулярная физическая активность помогает контролировать свой вес, укреплять кости, повышать выносливость, укреплять мышцы и сохранять здоровье сердца.По мере выздоровления вы можете постепенно увеличивать свою физическую активность.
После трансплантации еще более важно принять меры по предотвращению рака. Не курите. На улице пользуйтесь солнцезащитным кремом и обязательно пройдите обследование на рак, рекомендованное врачом.
Результаты
Пересадка костного мозга может вылечить одни заболевания и привести к ремиссии других. Цели трансплантации костного мозга зависят от вашей индивидуальной ситуации, но обычно включают в себя контроль или лечение болезни, продление вашей жизни и улучшение качества жизни.
Некоторые люди завершают трансплантацию костного мозга без побочных эффектов и осложнений. Другие сталкиваются с многочисленными трудными проблемами, как краткосрочными, так и долгосрочными. Тяжесть побочных эффектов и успех трансплантации варьируются от человека к человеку, и иногда бывает трудно предсказать до трансплантации.
Это может обескураживать, если в процессе трансплантации возникают серьезные проблемы. Однако иногда полезно помнить, что есть много выживших, которые также пережили очень трудные дни во время процесса трансплантации, но в конечном итоге перенесли успешные трансплантаты и вернулись к нормальной деятельности с хорошим качеством жизни.
Клинические испытания
Изучите исследования клиники Мэйо, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого заболевания.
Помощь и поддержка
Жить после трансплантации костного мозга или ждать трансплантации костного мозга может быть сложно, и страхи и опасения – это нормально.
Поддержка друзей и семьи может быть полезной.Кроме того, вам и вашей семье может быть полезно присоединиться к группе поддержки, состоящей из людей, которые понимают, через что вы проходите, и которые могут оказать поддержку.
Группы поддержки предлагают вам и вашей семье место, где вы можете поделиться своими страхами, проблемами, трудностями и успехами с людьми, у которых был подобный опыт. Вы можете встретить людей, которым уже сделали трансплантацию или которые ждут трансплантации.
24 октября 2019 г.
.Трансплантация костного мозга | Johns Hopkins Medicine
Что такое пересадка костного мозга?
Трансплантация костного мозга (BMT) – это специальная терапия для пациентов с определенными видами рака или другими заболеваниями. Трансплантация костного мозга включает взятие клеток, которые обычно находятся в костном мозге (стволовые клетки), фильтрацию этих клеток и их передачу либо донору (пациенту), либо другому человеку. Цель BMT – перелить здоровые клетки костного мозга человеку после того, как его или ее собственный нездоровый костный мозг был обработан для уничтожения аномальных клеток.
Трансплантат костного мозга успешно используется для лечения таких заболеваний, как лейкемии, лимфомы, апластическая анемия, нарушения иммунной недостаточности и некоторые виды солидного рака с 1968 года.
Что такое костный мозг?
Костный мозг – это мягкая губчатая ткань внутри костей. Здесь развивается и сохраняется большая часть клеток крови.
Клетки крови, которые образуют другие клетки крови, называются стволовыми клетками . Наиболее примитивные стволовые клетки называются плюрипотентными стволовыми клетками .Он отличается от других клеток крови по следующим свойствам:
Это стволовые клетки, которые необходимы при трансплантации костного мозга.
Зачем нужна трансплантация костного мозга?
Цель трансплантации костного мозга – вылечить многие заболевания и виды рака. Когда дозы химиотерапии или облучения, необходимые для лечения рака, настолько высоки, что стволовые клетки костного мозга человека будут необратимо повреждены или разрушены лечением, может потребоваться пересадка костного мозга.Трансплантация костного мозга также может потребоваться, если костный мозг был разрушен болезнью.
Трансплантат костного мозга можно использовать для:
Заменить больной нефункционирующий костный мозг здоровым функционирующим костным мозгом (при таких состояниях, как лейкемия, апластическая анемия и серповидноклеточная анемия).
Восстановите новую иммунную систему, которая будет бороться с существующей или остаточной лейкемией или другими видами рака, не уничтоженными химиотерапией или облучением, использованными при трансплантации.
Заменить костный мозг и восстановить его нормальную функцию после введения высоких доз химиотерапии и / или облучения для лечения злокачественного новообразования. Этот процесс часто называют спасением .
Заменить костный мозг генетически здоровым функционирующим костным мозгом, чтобы предотвратить еще больший ущерб от процесса генетического заболевания (такого как синдром Гурлера и адренолейкодистрофия).
Риски и преимущества должны быть взвешены в ходе тщательного обсуждения с вашим лечащим врачом и специалистами по пересадке костного мозга перед процедурой.
При каких заболеваниях может помочь пересадка костного мозга?
Пересадка костного мозга чаще всего помогает при следующих заболеваниях:
Однако пациенты по-разному переносят болезни, и пересадка костного мозга может подойти не всем, кто страдает этими заболеваниями.
Какие существуют типы трансплантации костного мозга?
Существуют разные типы трансплантации костного мозга в зависимости от донора.К различным типам BMT относятся следующие:
Аутологичная трансплантация костного мозга. Донором является сам пациент. Стволовые клетки берутся у пациента либо путем взятия костного мозга, либо с помощью афереза (процесс сбора стволовых клеток периферической крови), замораживаются и затем возвращаются пациенту после интенсивного лечения. Часто термин rescue используется вместо трансплантата .
Аллогенный трансплантат костного мозга. Донор имеет тот же генетический тип, что и пациент. Стволовые клетки берут либо путем взятия костного мозга, либо после афереза от генетически подобранного донора, обычно брата или сестры. Другими донорами для аллогенной трансплантации костного мозга могут быть:
Родитель. Идентичное гаплоидное совпадение – это когда донор является родителем, а генетическое совпадение по крайней мере наполовину идентично реципиенту. Эти трансплантаты редки.
Неродственные трансплантаты костного мозга (UBMT или MUD для согласованного неродственного донора). Генетически подобранные костный мозг или стволовые клетки получены от неродственного донора. Неродственные доноры обнаруживаются через национальные регистры костного мозга.
Пересадка пуповинной крови. Стволовые клетки берут из пуповины сразу после родов. Эти стволовые клетки воспроизводятся в зрелые, функционирующие клетки крови быстрее и эффективнее, чем стволовые клетки, взятые из костного мозга другого ребенка или взрослого.Стволовые клетки тестируются, типируются, подсчитываются и замораживаются до тех пор, пока они не понадобятся для трансплантации.
Как подбираются донор и реципиент?
Сопоставление включает типирование ткани человеческого лейкоцитарного антигена (HLA). Антигены на поверхности этих особых лейкоцитов определяют генетический состав иммунной системы человека. Существует не менее 100 антигенов HLA; однако считается, что существует несколько основных антигенов, которые определяют соответствие донора и реципиента.Остальные считаются «второстепенными», и их влияние на успешную трансплантацию не так четко определено.
Медицинские исследования все еще изучают роль всех антигенов в процессе трансплантации костного мозга. Чем больше антигенов совпадают, тем лучше приживление донорского костного мозга. Приживление стволовых клеток происходит, когда донорские клетки попадают в костный мозг и начинают производить новые клетки крови.
Большинство генов, которые «кодируют» иммунную систему человека, находятся на одной хромосоме.Поскольку у нас есть только две хромосомы каждой, по одной мы получили от каждого из наших родителей, полный брат или сестра пациента, нуждающегося в трансплантации, имеет 1 из 4 шансов получить тот же набор хромосом и быть «полным совпадением». для трансплантации.
#TomorrowsDiscoveries: Доноры для трансплантации костного мозга | Хавьер Боланьос-Мид, доктор медицины
Доктор Хавьер Боланьос-Мид работает над расширением донорского пула для трансплантации костного мозга и сокращением посттрансплантационных осложнений.
Команда по пересадке костного мозга
Группу специалистов, занимающихся лечением пациентов, перенесших трансплантацию, часто называют бригадой трансплантологов . Все люди работают вместе, чтобы дать наилучшие шансы на успешную трансплантацию. Команда состоит из:
Поставщики медицинских услуг. Медицинские работники, специализирующиеся в области онкологии, гематологии, иммунологии и трансплантации костного мозга.
Координатор медсестры по пересадке костного мозга . Медсестра, которая организует все аспекты ухода, предоставляемого до и после трансплантации. Медсестра-координатор будет проводить обучение пациентов и координировать диагностическое тестирование и последующее наблюдение.
Социальные работники . Профессионалы, которые помогут вашей семье разобраться со многими проблемами, которые могут возникнуть, в том числе с жильем и транспортом, финансами и юридическими вопросами.
Диетологи . Профессионалы, которые помогут вам удовлетворить ваши потребности в питании до и после трансплантации. Они будут тесно сотрудничать с вами и вашей семьей.
Физиотерапевты . Профессионалы, которые помогут вам стать сильным и независимым с движением и выносливостью после трансплантации.
Пастырское попечение . Капелланы, оказывающие духовную помощь и поддержку.
Другие члены команды . Несколько других членов бригады проведут осмотр перед трансплантацией и при необходимости окажут последующее наблюдение. К ним относятся, помимо прочего, следующее:
Команда по пересадке костного мозга завершила обширную оценку. Решение о пересадке костного мозга будет основано на многих факторах, включая следующие:
Ваш возраст, общее состояние здоровья и история болезни
Степень заболевания
Наличие донора
Ваша переносимость определенных лекарств, процедур или методов лечения
Ожидания по течению болезни
Ожидания на курс трансплантации
Ваше мнение или предпочтение
Подготовка для получателя
Для пациента, которому пересаживают, перед процедурой произойдет следующее:
Перед трансплантацией бригада по пересадке костного мозга завершает тщательное обследование.Все другие варианты лечения обсуждаются и оцениваются по соотношению риска и пользы.
Выполняется полная история болезни и физический осмотр, включая несколько тестов для оценки крови и функций органов пациента (например, сердца, почек, печени и легких).
Пациент часто приходит в центр трансплантологии за 10 дней до трансплантации для гидратации, оценки, размещения центральной венозной линии и других препаратов.Катетер, также называемый центральной венозной линией, хирургическим путем вводится в вену в области груди. Во время лечения через катетер будут вводиться препараты крови и лекарства.
Для аллогенной трансплантации должен быть доступен подходящий донор (тканевый тип и подобранный). Поиск подходящего донора может быть сложным и длительным процессом, особенно если совпадение брата или сестры недоступно. Добровольные доноры костного мозга зарегистрированы в нескольких национальных и международных регистрах.Поиск костного мозга включает в себя поиск в этих реестрах доноров, чья кровь больше всего похожа или соответствует человеку, нуждающемуся в трансплантации.
Препарат для донора
Доступные источники доноров: я, брат или сестра, родитель или родственник, неродственное лицо или пуповина от родственного или неродственного человека. Существуют национальные и международные регистры неродственных людей и пуповинной крови. Некоторые члены семьи могут быть набраны из-за желания помочь.Эти родственники могут или не могут выбрать регистрацию своего типа для использования с другими получателями.
Если потенциального донора уведомят о том, что он или она может подходить пациенту, нуждающемуся в трансплантации, он или она будут проходить дополнительные тесты. Для определения степени совпадения будут проведены тесты, связанные с его или ее здоровьем, воздействием вирусов, и генетический анализ. Донору будут даны инструкции о том, как будет осуществляться донорство костного мозга.
После того, как будет найдено соответствие пациенту, нуждающемуся в трансплантации костного мозга, стволовые клетки будут взяты либо путем взятия костного мозга.Это набор стволовых клеток с иглой, введенной в мягкий центр костного мозга. Или путем сбора стволовых клеток периферической крови. Здесь стволовые клетки собираются из клеток, циркулирующих в крови. Из этих двух в настоящее время более распространено донорство стволовых клеток периферической крови. Пуповинная кровь уже была собрана во время родов и сохранена для дальнейшего использования.
Как собираются стволовые клетки?
Трансплантация костного мозга выполняется путем передачи стволовых клеток от одного человека к другому.Стволовые клетки можно собирать либо из циркулирующих клеток крови (периферическая система), либо из костного мозга.
Стволовые клетки периферической крови. Стволовые клетки периферической крови (PBSC) собирают с помощью афереза. Это процесс, при котором донор подключается к специальной машине для разделения клеток через иглу, вводимую в вены руки. Кровь берется из одной вены и циркулирует через машину, которая удаляет стволовые клетки и возвращает оставшуюся кровь и плазму обратно донору через другую иглу, вставленную в противоположную руку.Может потребоваться несколько сеансов для сбора достаточного количества стволовых клеток, чтобы гарантировать успешное приживление у реципиента.
Донору можно дать лекарство примерно за неделю до афереза, которое будет стимулировать костный мозг к увеличению производства новых стволовых клеток. Эти новые стволовые клетки будут выпущены из костного мозга в систему циркулирующей или периферической крови; оттуда их можно собрать во время афереза.
Сбор костного мозга. Забор костного мозга включает забор стволовых клеток с помощью иглы, вставленной в мягкий центр кости, костный мозг. Большинство участков, используемых для забора костного мозга, расположены в бедренной кости и грудины. Процедура проходит в операционной. Донор будет под наркозом во время сбора урожая и не почувствует иглу. При выздоровлении донор может испытывать некоторую боль в областях, куда была введена игла.
Если донором является сам человек, это называется аутологичным трансплантатом костного мозга .Если планируется аутологичная трансплантация, то предварительно собранные стволовые клетки, полученные либо с периферии (аферез), либо с полученного урожая, подсчитываются, проверяются и готовы к инфузии.
Процедура пересадки костного мозга
Подготовка к пересадке костного мозга различается в зависимости от типа трансплантата, заболевания, требующего пересадки, и вашей переносимости определенных лекарств. Рассмотрим следующее:
Чаще всего в препараты включают высокие дозы химиотерапии и / или облучения.Эта интенсивная терапия необходима для эффективного лечения злокачественного новообразования и освобождения места в костном мозге для роста новых клеток. Эту терапию часто называют абляционной или миелоаблативной из-за воздействия на костный мозг. Костный мозг производит большую часть клеток крови в нашем организме. Абляционная терапия предотвращает этот процесс производства клеток, и костный мозг становится пустым. Пустой костный мозг необходим, чтобы освободить место для роста новых стволовых клеток и создания новой системы производства клеток крови.
После проведения химиотерапии и / или облучения трансплантат костного мозга вводится через центральный венозный катетер в кровоток.Помещение костного мозга в кость не является хирургической процедурой, это похоже на переливание крови. Стволовые клетки попадают в костный мозг и начинают воспроизводить и выращивать новые здоровые клетки крови.
После трансплантации проводится поддерживающая терапия для профилактики и лечения инфекций, побочных эффектов лечения и осложнений. Это включает в себя частые анализы крови, тщательный мониторинг показателей жизнедеятельности, строгое измерение поступления и вывода жидкости, ежедневное взвешивание и обеспечение защищенной и чистой среды.
Дни до трансплантации считаются минусовыми. День пересадки считается нулевым днем. Приживление и восстановление после трансплантации учитываются как положительные дни. Например, пациент может попасть в больницу на 8-й день для прохождения подготовительного режима. День трансплантата нумеруется. Следуют дни +1, +2 и т. Д. Есть определенные события, осложнения и риски, связанные с каждым днем до, во время и после трансплантации. Дни пронумерованы, чтобы помочь пациенту и его семье понять, где они находятся с точки зрения рисков и планирования выписки.
Во время инфузии костного мозга у пациента может наблюдаться следующее:
Боль
Озноб
Лихорадка
Ульи
Боль в груди
После инфузии у пациента могут:
Провести несколько недель в больнице
Быть очень восприимчивым к инфекциям
Обильное кровотечение
Требуется переливание крови
Оставайтесь в чистой окружающей среде
Принимайте несколько антибиотиков и других лекарств
Получить лекарство от болезни «трансплантат против хозяина», если трансплантат был аллогенным.Пересаженные новые клетки (трансплантат) имеют тенденцию атаковать ткани пациента (хозяина), даже если донор является родственником.
Постоянно проходить лабораторные испытания
Испытывать тошноту, рвоту, диарею, язвы во рту и сильную слабость
Испытывать временное умственное замешательство и эмоциональный или психологический стресс
После выписки из больницы процесс выздоровления продолжается несколько месяцев или дольше, в течение которых пациент не может вернуться к работе или многим ранее полученным занятиям.Пациент также должен часто посещать больницу или офис поставщика медицинских услуг.
Когда происходит приживление?
Приживление стволовых клеток происходит, когда донорские клетки попадают в костный мозг и начинают производить новые клетки крови. В зависимости от типа трансплантата и заболевания, которое лечится, приживление обычно происходит примерно на +15 или +30 день. В течение нескольких дней после трансплантации часто будут проверять показатели крови, чтобы оценить начало и прогресс приживления.Тромбоциты обычно восстанавливаются последними.
Приживление может быть отложено из-за инфекции, лекарств, низкого количества донорских стволовых клеток или несостоятельности трансплантата. Хотя новый костный мозг может начать производить клетки в течение первых 30 дней после трансплантации, для полного восстановления всей иммунной системы могут потребоваться месяцы и даже годы.
Какие осложнения и побочные эффекты могут возникнуть после ТКМ?
Осложнения могут различаться в зависимости от следующего:
Тип трансплантата костного мозга
Тип заболевания, требующего пересадки
Препаративный режим
Возраст и общее состояние здоровья получателя
Разница в соответствии тканей донора и реципиента
Наличие тяжелых осложнений
Ниже перечислены осложнения, которые могут возникнуть при трансплантации костного мозга.Однако каждый человек может испытывать симптомы по-разному. Эти осложнения также могут возникать по отдельности или в сочетании:
Инфекции. Инфекции вероятны у пациента с тяжелым угнетением костного мозга. Бактериальные инфекции являются наиболее распространенными. Вирусные и грибковые инфекции могут быть опасными для жизни. Любая инфекция может вызвать длительное пребывание в больнице, предотвратить или отсрочить приживление трансплантата и / или вызвать необратимое повреждение органов. Часто назначают антибиотики, противогрибковые и противовирусные препараты, чтобы предотвратить серьезную инфекцию у пациента с ослабленным иммунитетом.
Низкий уровень тромбоцитов и низкий уровень эритроцитов. Тромбоцитопения (низкий уровень тромбоцитов) и анемия (низкий уровень эритроцитов) в результате нефункционирования костного мозга могут быть опасными и даже опасными для жизни. Низкий уровень тромбоцитов может вызвать опасное кровотечение в легких, желудочно-кишечном тракте (ЖКТ) и головном мозге.
Боль. Боль, связанная с язвами во рту и раздражением желудочно-кишечного тракта (ЖКТ), является обычным явлением. Высокие дозы химиотерапии и облучения могут вызвать тяжелый мукозит (воспаление ротовой полости и желудочно-кишечного тракта).
Перегрузка жидкости. Перегрузка жидкостью – это осложнение, которое может привести к пневмонии, повреждению печени и высокому кровяному давлению. Основная причина перегрузки жидкостью заключается в том, что почки не могут справиться с большим количеством жидкости, вводимой в виде внутривенных (внутривенных) лекарств, пищевых продуктов и продуктов крови. Почки также могут быть повреждены из-за болезни, инфекции, химиотерапии, радиации или антибиотиков.
Респираторный дистресс. Респираторный статус – важная функция, которая может быть нарушена во время трансплантации. Инфекция, воспаление дыхательных путей, перегрузка жидкостью, реакция «трансплантат против хозяина» и кровотечение – все это потенциально опасные для жизни осложнения, которые могут произойти в легких и легочной системе.
Повреждение органа. Печень и сердце – важные органы, которые могут быть повреждены в процессе трансплантации. Временное или необратимое повреждение печени и сердца может быть вызвано инфекцией, реакцией «трансплантат против хозяина», высокими дозами химиотерапии и радиации или перегрузкой жидкостью.
Отказ трансплантата. Отказ трансплантата (трансплантата) прижат к костному мозгу является потенциальным осложнением. Отказ трансплантата может произойти в результате инфекции, рецидива заболевания или если количество стволовых клеток в донорском костном мозге было недостаточным для приживления трансплантата.
Болезнь трансплантат против хозяина. Болезнь трансплантат против хозяина (РТПХ) может быть серьезным и опасным для жизни осложнением трансплантации костного мозга.РТПХ возникает, когда иммунная система донора реагирует на ткань реципиента. В отличие от трансплантации органа, при которой иммунная система пациента будет пытаться отторгнуть только трансплантированный орган, при GVHD новая или трансплантированная иммунная система может атаковать всего пациента и все его или ее органы. Это потому, что новые клетки не распознают ткани и органы тела реципиента как свои собственные. Со временем и с помощью лекарств, подавляющих новую иммунную систему, он начнет принимать свое новое тело и перестанет атаковать его.Наиболее частыми локализациями РТПХ являются желудочно-кишечный тракт, печень, кожа и легкие.
Долгосрочная перспектива трансплантации костного мозга
Прогноз во многом зависит от следующего:
Тип трансплантата
Тип и степень лечат болезни
Реакция болезни на лечение
Генетика
Ваш возраст и общее состояние здоровья
Ваша переносимость определенных лекарств, процедур или методов лечения
Степень тяжести осложнений
Как и при любой другой процедуре, при трансплантации костного мозга прогноз и долгосрочное выживание могут сильно различаться от человека к человеку.Количество трансплантаций, выполняемых при растущем числе заболеваний, а также текущие медицинские разработки значительно улучшили результаты трансплантации костного мозга у детей и взрослых. После трансплантации костного мозга пациенту необходимо постоянное наблюдение. Постоянно открываются новые методы улучшения лечения и уменьшения осложнений и побочных эффектов трансплантации костного мозга.
.Пересадка костного мозга | медицина
Пересадка костного мозга , перенос костного мозга от здорового донора реципиенту, костный мозг которого поражен болезнью. Трансплантация костного мозга может использоваться для лечения апластической анемии; серповидноклеточная анемия; различные злокачественные заболевания кроветворных тканей, включая лейкоз, лимфому и множественную миелому; некоторые солидные виды рака, такие как нейробластома; иммунодефицитные заболевания; и нарушения обмена веществ.
При аутологичной трансплантации костного мозга гемопоэтические стволовые клетки собираются из крови или костного мозга пациента до того, как он подвергнется лечению от рака.Чтобы удалить опухолевые клетки, которые могли быть собраны вместе со стволовыми клетками, образец инкубируют с антителами, которые связываются только со стволовыми клетками. Затем стволовые клетки выделяют и хранят для дальнейшего использования, когда они повторно вводятся пациенту. Encyclopædia Britannica, Inc.Подробнее по этой теме
терапия: трансплантация костного мозга
Трансплантация костного мозга Действие не включает перенос отдельного анатомического органа, как это происходит при других формах трансплантации…
В 1956 году американский врач Э. Донналл Томас провел первую успешную сингенную (генетически идентичную) трансплантацию костного мозга между двумя людьми. Ткани реципиента, больного лейкемией, приняли донорский костный мозг (или трансплантат) от его однояйцевого близнеца и использовали его для создания новых, здоровых клеток крови и клеток иммунной системы. Томас применил методы, позволяющие сопоставить ткани донора и реципиента достаточно близко, чтобы минимизировать отторжение последним костного мозга первого.Он также разработал препараты для подавления иммунной системы, что еще больше снижает шансы отторжения трансплантата реципиентом. В 1969 году эти усовершенствования позволили Томасу выполнить первую успешную пересадку костного мозга пациенту с лейкемией от родственника, который не был однояйцевым близнецом. В 1990 году Томас вместе с американским хирургом Джозефом Мюрреем стал лауреатом Нобелевской премии по физиологии и медицине за его новаторскую работу по трансплантации костного мозга.
Сегодня две наиболее часто используемые трансплантации костного мозга известны как аутологичные и аллогенные.Оба типа трансплантатов считаются формами терапии стволовыми клетками, поскольку гемопоэтические стволовые клетки из костного мозга играют ключевую роль в выздоровлении пациента, получившего трансплантат. Аутологичная трансплантация используется в первую очередь у онкологических больных, которые готовятся к высоким дозам химиотерапии или лучевой терапии. Аутологичная трансплантация включает сбор стволовых клеток из костного мозга пациента и хранение этих клеток до начала терапии. После того, как пациент прошел терапию по уничтожению раковых клеток, стволовые клетки вводятся в кровоток для ускорения восстановления костного мозга.Если костный мозг человека болен – например, лейкозом – обнаруживается, что человек с подходящим типом ткани жертвует стволовые клетки. Этот вид трансплантата называется аллогенным трансплантатом.
Риски пересадки костного мозга
Основные риски, связанные с трансплантацией костного мозга, включают повышенную восприимчивость к инфекции, анемию, несостоятельность трансплантата, респираторный дистресс и избыток жидкости, что может привести к пневмонии и дисфункции печени. Кроме того, несоответствие между тканями донора и реципиента может привести к иммунной реакции между клетками хозяина и клетками трансплантата.Когда трансплантаты атакуют клетки-хозяева, результатом является опасное состояние, называемое реакцией «трансплантат против хозяина» (РТПХ), которое может быть острым или хроническим и может проявляться кожной сыпью, желудочно-кишечным заболеванием или заболеванием печени. Риск РТПХ можно минимизировать за счет тщательного подбора тканей. Это делается путем сравнения набора белков клеточной поверхности, называемых человеческим лейкоцитарным антигеном (HLA) – системы молекул, которые позволяют компонентам иммунной системы, таким как Т-клетки, атаковать чужеродные вещества.Донорские антигены HLA, которые точно совпадают с антигенами реципиента, увеличивают шансы на успешную трансплантацию. Однако, даже если совпадение донорского антигена идентично, примерно у 40 процентов реципиентов все еще развивается РТПХ; эта цифра увеличивается до 60-80 процентов, когда несоответствие только одному антигену. Из-за опасности этого осложнения чаще выполняются аутотрансплантаты.
Получите эксклюзивный доступ к контенту из нашего первого издания 1768 с вашей подпиской. Подпишитесь сегодняТрансплантация костного мозга изначально не рекомендовалась пациентам старше 50 лет из-за более высокой смертности и заболеваемости, а также из-за того, что частота РТПХ увеличивается у лиц старше 30 лет.Тем не менее, многие центры трансплантации успешно проводят трансплантацию костного мозга пациентам старше 50 лет. Люди, которые сдают костный мозг, не подвергаются риску, потому что они генерируют новый костный мозг для замены того, который был удален.
Сбор донорских стволовых клеток
Гемопоэтические стволовые клетки от донора костного мозга собирают с помощью афереза. Во время этой процедуры кровь берется из одной руки и проходит через машину, которая собирает стволовые клетки. Оставшаяся часть крови затем возвращается донору через катетер, вставленный в руку, противоположную той, из которой берется кровь.Перед проведением афереза донор получает инъекции такого препарата, как филграстим (фактор, стимулирующий колонию гранулоцитов), который мобилизует стволовые клетки в периферическое кровообращение. После сдачи крови некоторые люди испытывают усталость, тошноту, боль в мышцах, костях и головную боль. Для сбора достаточного количества стволовых клеток от донора может потребоваться несколько сеансов афереза. В редких случаях донорам может потребоваться забор костного мозга. В этой процедуре донор находится под наркозом и выполняется аспирация костного мозга, как правило, из подвздошного гребня бедра или из грудины.
Последняя редакция и обновление этой статьи выполняла Кара Роджерс, старший редактор.Узнайте больше в этих связанных статьях Britannica:
.Список лекарств для трансплантации костного мозга (сравнивается 13)
О трансплантации костного мозга: Трансплантация костного мозга – это медицинская процедура, включающая трансплантацию стволовых клеток. Общей чертой реципиентов является потребность в стволовых клетках крови. Большинство реципиентов – пациенты с лейкемией или другие люди, которые подверглись воздействию высоких доз химиотерапии или облучения всего тела, что привело к разрушению их стволовых клеток костного мозга.Другие пациенты, которым проводят трансплантацию костного мозга, включают педиатрические случаи, когда пациент имеет врожденный дефект, такой как тяжелый комбинированный иммунодефицит или врожденная нейтропения, и родился без стволовых клеток крови или с дефектными стволовыми клетками. Другие состояния, при которых проводится пересадка костного мозга, включают большую талассемию, серповидно-клеточную анемию и апластическую анемию.
См. Также: подтемы
Используемые наркотики для трансплантации костного мозга
Следующий список лекарств так или иначе связан с используется при лечении этого состояния.
| Название препарата | Rx / OTC | Беременность | CSA | Алкоголь | Отзывы | Рейтинг | Деятельность |
|---|---|---|---|---|---|---|---|
| флуконазол | Rx | C | N | Добавить отзыв | 0.0 | ||
Общее название: флуконазол системный Брендовое название: Дифлюкан Класс препарата: азольные противогрибковые средства Потребителям: дозировка, взаимодействия, Для профессионалов: Факты о наркотиках от А до Я, Монография AHFS DI, Прописная информация | |||||||
| Дифлюкан | Rx | C | N | Добавить отзыв | 0.0 | ||
Общее название: флуконазол системный Класс препарата: азольные противогрибковые средства Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Монография AHFS DI, Прописная информация | |||||||
| Нейпоген | Rx | C | N | Добавить отзыв | 0.0 | ||
Общее название: филграстим системный Класс препарата: колониестимулирующие факторы Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Монография AHFS DI, Прописная информация | |||||||
| Бусульфекс | Rx | D | N | Добавить отзыв | 0.0 | ||
Общее название: бусульфан системный Класс препарата: алкилирующие агенты Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация | |||||||
| филграстим | Rx | C | N | Добавить отзыв | 0.0 | ||
Общее название: филграстим системный Бренды: Нейпоген, Зарксио, Нивестим Класс препарата: колониестимулирующие факторы Потребителям: дозировка, взаимодействия, Для профессионалов: Факты о наркотиках от А до Я, Монография AHFS DI, Прописная информация | |||||||
| бусульфан | Rx | D | N | Добавить отзыв | 0.0 | ||
Общее название: бусульфан системный Бренды: Бусульфекс, Майеран Класс препарата: алкилирующие агенты Потребителям: дозировка, взаимодействия, Для профессионалов: Факты о наркотиках от А до Я, Монография AHFS DI, Прописная информация | |||||||
| иммунный глобулин внутривенный Не по этикетке | Rx | C | N | Добавить отзыв | 0.0 | ||
Общее название: иммунный глобулин для внутривенного введения Класс препарата: иммунные глобулины Потребителям: дозировка, взаимодействия, Не этикетка: Да | |||||||
| Лейкин | Rx | C | N | Добавить отзыв | 0.0 | ||
Общее название: sargramostim systemic Класс препарата: колониестимулирующие факторы Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Монография AHFS DI, Прописная информация | |||||||
| Майеран | Rx | D | N | Добавить отзыв | 0.0 | ||
Общее название: бусульфан системный Класс препарата: алкилирующие агенты Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация | |||||||
| цисплатин | Rx | D | N | Добавить отзыв | 0.0 | ||
Общее название: цисплатин системный Класс препарата: алкилирующие агенты Потребителям: дозировка, взаимодействия, Для профессионалов: Факты о наркотиках от А до Я, Монография AHFS DI, Прописная информация | |||||||
| сарграмостим | Rx | C | N | Добавить отзыв | 0.0 | ||
Общее название: sargramostim systemic Брендовое название: Лейкин Класс препарата: колониестимулирующие факторы Потребителям: дозировка, взаимодействия, Для профессионалов: Факты о наркотиках от А до Я, Монография AHFS DI | |||||||
| Zarxio | Rx | C | N | Добавить отзыв | 0.0 | ||
Общее название: филграстим системный Класс препарата: колониестимулирующие факторы Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация | |||||||
| Нивестим | Rx | C | N | Добавить отзыв | 0.0 | ||
Общее название: филграстим системный Класс препарата: колониестимулирующие факторы Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация | |||||||
Темы по трансплантации костного мозга
Узнайте больше о трансплантации костного мозга
IBM Watson Micromedex
Клинические коды МКБ-10 CM (внешние)
Легенда
| Rx | Только по рецепту |
|---|---|
| ОТС | Без рецепта |
| Rx / OTC | По рецепту или без рецепта |
| Не по этикетке | Это лекарство не может быть одобрено FDA для лечения этого состояния. |
| Категория беременности | |
|---|---|
| А | Адекватные и хорошо контролируемые исследования не смогли продемонстрировать риск для плода в первом триместре беременности (и нет доказательств риска в более поздних триместрах). |
| B | Исследования репродукции животных не смогли продемонстрировать риск для плода, и нет адекватных и хорошо контролируемых исследований у беременных женщин. |
| С | Исследования репродукции животных показали неблагоприятное воздействие на плод, и нет адекватных и хорошо контролируемых исследований на людях, но потенциальные преимущества могут оправдывать использование у беременных женщин, несмотря на потенциальные риски. |
| Д | Имеются положительные доказательства риска для плода у человека, основанные на данных о побочных реакциях, полученных в результате исследований или маркетингового опыта или исследований на людях, но потенциальные преимущества могут потребовать применения у беременных женщин, несмотря на потенциальные риски. |
| х | Исследования на животных или людях продемонстрировали аномалии плода и / или есть положительные доказательства риска для плода у человека, основанные на данных о побочных реакциях из исследовательского или маркетингового опыта, и риски, связанные с применением у беременных женщин, явно перевешивают потенциальную пользу. |
| № | FDA не классифицировало препарат. |
| Закон о контролируемых веществах (CSA) Приложение | |
|---|---|
| N | Не подпадает под действие Закона о контролируемых веществах. |
| 1 | Имеет высокий потенциал для злоупотреблений. В настоящее время не применяется в медицинских целях в США. Нет общепринятых правил безопасности для использования под медицинским наблюдением. |
| 2 | Имеет высокий потенциал для злоупотреблений. В настоящее время разрешено медицинское использование для лечения в Соединенных Штатах или в настоящее время принято в медицинских целях с серьезными ограничениями. Жестокое обращение может привести к серьезной психологической или физической зависимости. |
| 3 | Имеет меньшую вероятность злоупотребления, чем те, которые указаны в таблицах 1 и 2. В настоящее время разрешено медицинское использование для лечения в Соединенных Штатах. Злоупотребление может привести к умеренной или низкой физической зависимости или высокой психологической зависимости. |
| 4 | Имеет низкий потенциал злоупотребления по сравнению с теми, которые указаны в списке 3. В настоящее время он признан в медицине для лечения в США. Злоупотребление может привести к ограниченной физической или психологической зависимости по сравнению с теми, которые указаны в Таблице 3. |
| 5 | Имеет низкий потенциал злоупотребления по сравнению с теми, которые указаны в таблице 4. В настоящее время разрешено медицинское использование для лечения в Соединенных Штатах. Жестокое обращение может привести к ограниченной физической или психологической зависимости по сравнению с теми, которые указаны в таблице 4. |
| Спирт | |
|---|---|
| х | Взаимодействует с алкоголем. |
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности
.